Editores originales – Lynn Wright
Contribuidores principales – Safiya Naz, Loes Verspecht, Kun Man Li, Kim Jackson y Lucinda hampton
- Definición/Descripción
- Anatomía clínicamente relevante
- Epidemiología /Etiología
- Procedimientos de diagnóstico
- Fisioterapia prequirúrgica
- Cirugía post-TKA
- Fisioterapia postoperatoria
- Evaluación subjetiva
- Evaluación objetiva
- Medidas de resultado
- Estrategias de tratamiento fisioterapéutico postquirúrgico & Objetivos
- Fase I: Hasta 2-3 semanas postquirúrgicas
- Ejercicios comunes en la cama y en la silla
- Fase II: 4-6 semanas de postoperatorio
- Fase III: 6-8 semanas después de la cirugía
- Fase IV: 8-12 semanas, hasta 1 año después de la cirugía
- Criterios de alta
- Complicaciones &Contraindicaciones
Definición/Descripción
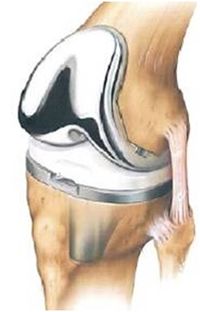
La artroplastia total de rodilla (ATR) o reemplazo total de rodilla (RTR) es una cirugía ortopédica común que consiste en sustituir las superficies articulares (cóndilos femorales y meseta tibial) de la articulación de la rodilla por metal liso y plástico de polietileno. El objetivo de la ATR es mejorar la calidad de vida de las personas con artrosis en fase terminal, reduciendo el dolor y aumentando la funcionalidad. El número de cirugías de ATR ha aumentado en los países desarrollados, con pacientes más jóvenes que reciben ATR.
Hay al menos una pieza de polietileno, colocada entre la tibia y el fémur como amortiguador. Las prótesis suelen reforzarse con cemento, pero pueden dejarse sin cementar cuando se confía en el crecimiento óseo para reforzar los componentes. La rótula puede ser sustituida o reconstruida. La reconstrucción de la rótula tiene como objetivo restaurar el mecanismo extensor. Durante la intervención quirúrgica, puede utilizarse un enfoque de división del cuádriceps o de preservación del cuádriceps, y los ligamentos cruzados pueden extirparse o conservarse.
Existen diferentes tipos de enfoques quirúrgicos, diseños y fijaciones. También puede realizarse un reemplazo unicondilar de rodilla o un reemplazo patelofemoral (PFR) dependiendo de la extensión de la enfermedad. Existen varias opciones de anestesia, que incluyen la anestesia regional en combinación con la anestesia de infiltración local, o la anestesia general en combinación con la anestesia de infiltración local, con la posible adición de bloqueos nerviosos periféricos a cualquiera de las opciones. A veces se puede utilizar un torniquete durante la cirugía. Se han introducido sistemas de navegación asistida por ordenador en la cirugía de ATR, y se necesitan estudios prospectivos sobre los resultados funcionales a largo plazo.
Anatomía clínicamente relevante
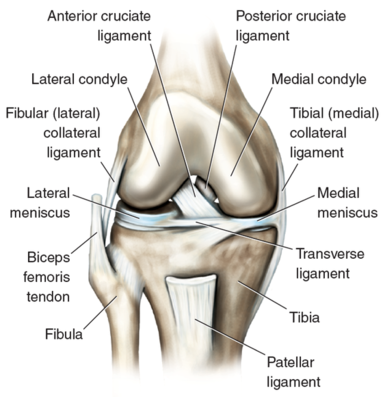
La rodilla es una articulación de bisagra modificada que permite movimientos de flexión y extensión, con ligeras cantidades de rotación interna y externa. Tres huesos forman la articulación de la rodilla: la parte superior de la tibia, la parte inferior del fémur y la rótula. Las superficies articulares están cubiertas por una fina capa de cartílago. Los meniscos se adhieren a las superficies lateral y medial de la meseta tibial y ayudan a absorber los impactos. La articulación de la rodilla está reforzada por ligamentos y una cápsula articular.
Epidemiología /Etiología
La indicación más común para una sustitución primaria de rodilla, la ATC, es la artrosis. La artrosis hace que el cartílago de la articulación se dañe y deje de ser capaz de absorber los impactos. Los factores de riesgo de la artrosis de rodilla son el sexo, el aumento del índice de masa corporal, los antecedentes de lesiones de rodilla y las comorbilidades. El dolor suele ser la principal queja de los pacientes con artrosis de rodilla. El dolor es subjetivo y en él intervienen mecanismos neuronales periféricos y centrales modulados por factores neuroquímicos, ambientales, psicológicos y genéticos.
La artroplastia total de rodilla se realiza con mayor frecuencia en mujeres e individuos de edad avanzada. Tanto en EE.UU. como en el Reino Unido, la mayoría de las cirugías de ATR se realizan en mujeres. Se prevé que se produzcan aumentos drásticos en las cirugías de ATR con una tasa creciente de receptores de ATR más jóvenes, menores de 60 años.
Procedimientos de diagnóstico
Antes de una cirugía de ATR, se realiza una evaluación médica completa para determinar los riesgos y la idoneidad. Como parte de esta evaluación, se utilizan imágenes para evaluar la gravedad de la degeneración articular y detectar otras anomalías articulares. Se realiza una radiografía de la rodilla para comprobar la alineación de la prótesis antes de cerrar la incisión quirúrgica.
Fisioterapia prequirúrgica
Los ejercicios de rehabilitación posquirúrgica pueden enseñarse antes de la cirugía, para que los pacientes puedan realizar los ejercicios apropiados de forma más eficaz inmediatamente después de la cirugía de ATC. También se puede utilizar un programa de entrenamiento prequirúrgico para optimizar el estado funcional de los pacientes y mejorar la recuperación posquirúrgica. Los programas de entrenamiento prequirúrgico deben centrarse en el control postural, los ejercicios funcionales de las extremidades inferiores y los ejercicios de fortalecimiento de las extremidades inferiores bilaterales.
No hay pruebas que respalden la eficacia de la fisioterapia prequirúrgica en las puntuaciones de los resultados de los pacientes, la fuerza de las extremidades inferiores, el dolor, la amplitud de movimiento o la duración de la estancia hospitalaria tras la artroplastia total de rodilla.
Cirugía post-TKA
Una cirugía de TKA suele durar entre 1 y 2 horas. La mayoría de los individuos comienzan la fisioterapia durante su estancia en el hospital, dentro de las 24 horas de la cirugía. Normalmente se inician ejercicios de amplitud de movimiento y fortalecimiento, crioterapia y entrenamiento de la marcha, y se prescribe un programa de ejercicios en casa antes del alta hospitalaria. Existen pocas pruebas de que los regímenes de fisioterapia acelerados reduzcan la duración de la estancia en un hospital de agudos.
Los pacientes suelen ser dados de alta después de unos días de estancia en el hospital y reciben fisioterapia de seguimiento, en el entorno ambulatorio o de atención domiciliaria, en el plazo de una semana tras el alta.
Se sugieren las siguientes directrices postoperatorias para la evaluación y el tratamiento de las personas que se han sometido a una cirugía primaria de ATC con prótesis cementada, utilizando un enfoque quirúrgico estándar. Siempre deben seguirse las instrucciones de los cirujanos.
Fisioterapia postoperatoria
Evaluación subjetiva
La evaluación debe incluir, pero no se limita a:
- Complicaciones operatorias y postoperatorias, si las hay
- Historia de la rodilla y otras dolencias musculoesqueléticas, si las hay
- Historia médica anterior y comorbilidades relevantes
- Factores sociales y configuración del hogar
- Progreso de los ejercicios en casa después de la cirugía de ATR
- Dolor y otros síntomas/molestias (e.p. ej. entumecimiento, hinchazón)
- Expectativas de la cirugía y la rehabilitación
- Objetivos funcionales específicos
Evaluación objetiva
La evaluación debe incluir, pero no se limita a:
- Observación de la herida quirúrgica o la cicatriz
- Comprobación de los signos de infección:
- Enrojecimiento, secreción (pus/olor), adherencias de la piel, calor e hinchazón anormales, expansión del enrojecimiento más allá de los bordes de la incisión quirúrgica, fiebre o escalofríos
- La sospecha de infección justifica la derivación médica
- Hinchazón de la rodilla (medición de la circunferencia)
- Signos vitales y hallazgos de laboratorio relevantes (según sea pertinente/en el entorno agudo)
- Comprobar si hay trombosis venosa profunda (TVP):
- Prueba del signo de Homan
- Signos y síntomas de dolor torácico, falta de aire, enrojecimiento o decoloración de la pantorrilla, calor profundo en la pantorrilla, dolor o sensibilidad
- La sospecha de TVP justifica la derivación médica urgente
- Palpación:
- Por aumento de calor e hinchazón
- Por activación muscular (por ejemplo, cuádriceps; vasto medial oblicuo) e hipertonía (por ejemplo aductores de la cadera)
- Rango de movimiento de las extremidades inferiores:
- Rango de movimiento activo y pasivo de la rodilla en posición supina o semirreclinada (ver hitos del tratamiento más abajo para más detalles)
- Activación y fuerza de los músculos de las extremidades inferiores
- Marcha:
- Se puede utilizar la prueba de levantamiento y marcha cronometrada (TUG) o la prueba de marcha de 10 metros (dependiendo de la capacidad y la tolerancia de los individuos)
- Evaluar la guardia en la flexión de la rodilla, la evitación de soportar peso sobre la pierna operada, los patrones antálgicos, etc.
Medidas de resultado
Estrategias de tratamiento fisioterapéutico postquirúrgico & Objetivos
Fase I: Hasta 2-3 semanas postquirúrgicas
- Educación del paciente: La ciencia del dolor, el manejo del dolor, la importancia de los ejercicios en casa, el establecimiento de objetivos y expectativas de rehabilitación
- Lograr la flexión activa y pasiva de la rodilla a 90 grados, y la extensión completa de la rodilla
- Mantenga la prueba de la amplitud de movimiento de la flexión pasiva de la rodilla a menos de 90 grados en las primeras 2 semanas para proteger la incisión quirúrgica y respetar la cicatrización de los tejidos
- Asegúrese de que el dolor y la inflamación sean mínimos
- Logre la carga completa de peso
- Asegúrese de la independencia en la movilidad y las actividades de la vida diaria
Durante la fase inicial de la rehabilitación, es importante establecer una alianza terapéutica y proporcionar educación sobre las estrategias de manejo del dolor. La educación sobre el dolor puede incluir el uso adecuado de la medicación para el dolor, la crioterapia y la elevación de la extremidad operada. Hay pruebas de que la crioterapia mejora la amplitud de movimiento de la rodilla y el dolor a corto plazo. La aplicación de hielo después del ejercicio puede ser útil, pero la baja calidad de las pruebas dificulta las recomendaciones específicas sobre el uso de la crioterapia. Se debe informar a los pacientes de que eviten descansar con una almohada bajo la rodilla, ya que esto puede provocar contracturas.
Es importante revisar el programa de ejercicios en casa del paciente durante la primera sesión de fisioterapia, ya que los ejercicios en casa son un componente crítico de la recuperación. Deben revisarse los ejercicios posquirúrgicos impartidos por el cirujano y el fisioterapeuta del paciente. En la fase inicial, se puede enseñar a los pacientes a utilizar las escaleras con la pierna no operada liderando el ascenso y la pierna operada liderando el descenso.
Ejercicios comunes en la cama y en la silla
- Plantarflexión/dorsiflexión del tobillo
- Fortalecimiento del cuádriceps en rango interno utilizando una almohada o toalla enrollada detrás de la rodilla
- Extensión isométrica extensión de la rodilla en el rango externo
- Flexión/extensión de la rodilla y de la cadera
- Elevaciones de piernas rectas
- Contracción isométrica de los glúteos
- Abducción/aducción de la cadera
- Puente
Fase II: 4-6 semanas de postoperatorio
- Se pretende que no haya retardo del cuádriceps, con un buen control voluntario de los músculos del cuádriceps
- Lograr una amplitud de movimiento de 105 grados en la flexión activa de la rodilla
- Lograr la extensión completa de la rodilla
- Procurar que el dolor y la inflamación sean mínimos o nulos
Las sesiones de fisioterapia pueden programarse de una a dos veces por semana. Lograr la extensión completa de la rodilla es esencial para las tareas funcionales como caminar y subir escaleras. La amplitud de movimiento de la flexión de la rodilla es necesaria para caminar con comodidad (65 grados), subir escaleras (85 grados), sentarse y estar de pie (95 grados). En esta fase, se pueden utilizar técnicas de movilización de tejidos para mejorar la movilidad de la cicatriz.
Fase III: 6-8 semanas después de la cirugía
- Ejercicios de fortalecimiento para asegurar la hipertrofia más allá de la adaptación neural
- Ejercicios funcionales de las extremidades inferiores
- Entrenamiento del equilibrio y la propiocepción
Aunque se ha informado de que la ATC primaria reduce la incidencia de caídas y mejora las funciones relacionadas con el equilibrio, como el equilibrio en bipedestación de una extremidad, la recuperación subóptima de la propiocepción, la orientación sensorial, el control postural y la fuerza de la extremidad operada después de la ATR está bien documentada. La literatura destaca la importancia del entrenamiento propioceptivo y del entrenamiento preoperatorio que involucra al miembro no operado. Los ejercicios de equilibrio pueden incluir el equilibrio con una sola pierna, el paso por encima de los objetos, los escalones laterales y la bipedestación en superficies irregulares. El entrenamiento posquirúrgico del equilibrio y la propiocepción que implica la bipedestación de una sola extremidad puede comenzar cuando se logre un control adecuado de la rodilla en la extremidad operada, lo que suele ocurrir alrededor de 8 semanas después de la ATR.
Los programas de rehabilitación individualizados que incluyen ejercicios de fortalecimiento y funcionales intensivos, impartidos mediante programas terrestres o acuáticos, pueden progresar a medida que se alcanzan los hitos clínicos y de fuerza. Debido a las características altamente individualizadas de estos ejercicios, es beneficiosa la supervisión de un fisioterapeuta capacitado.
Fase IV: 8-12 semanas, hasta 1 año después de la cirugía
- Procurar el ejercicio independiente en el entorno comunitario
- Continuar con el ejercicio regular que implique el fortalecimiento, el equilibrio y el entrenamiento de la propiocepción
- Incorporar estrategias para el cambio de comportamiento con el fin de aumentar la actividad física general
Criterios de alta
La planificación del alta debe ser individualizada, y los criterios pueden incluir:
- Lograr un mínimo de 110 grados de flexión activa de la rodilla y de extensión completa de la rodilla
- Lograr los objetivos de deambulación
- Lograr el cumplimiento y la competencia con un programa de ejercicios en casa
- Comprometerse con un programa de ejercicios independiente durante 6-12 meses después de la operación debe recomendarse
- El programa de ejercicio debe incluir entrenamiento de fuerza 2-3 veces/semana
Complicaciones &Contraindicaciones
Después de la cirugía de ATC, pueden producirse estas complicaciones:
- Infección
- Lesión nerviosa
- Fractura ósea (intraoperatoria o postoperatoria)
- Por lo tanto, no es necesario que el paciente se someta a la cirugía.operatorio)
- Dolor persistente / crónico
- Aumento del riesgo de caídas
- Trombosis venosa profunda (TVP)
- Una complicación común después de la cirugía de reemplazo de rodilla o cadera que puede causar una morbilidad y mortalidad significativas
- La incidencia de la TVP después del reemplazo de rodilla o cadera se ha reportado en el 18%
- Estudios más grandes han reportado que los pacientes con diagnóstico hipercoagulable / hipercoagulables corren un mayor riesgo de sufrir una TVP en los 6 meses siguientes a la cirugía de sustitución articular
- Rigidez
- La queja más común después de una ATR primaria
- Afecta aproximadamente al 6-7% de los pacientes sometidos a cirugía
- La bibliografía actual apoya la definición de «rigidez idiopática adquirida» como una amplitud de movimiento de <90° que persiste durante >12 semanas después de una ATR primaria, en la ausencia de los factores que complican incluyendo tiesura preexistente.
- La rigidez provoca una importante discapacidad funcional y una menor satisfacción
- Se ha informado de que las mujeres y los pacientes obesos presentan un mayor riesgo
- La evidencia no recomienda el uso rutinario del movimiento pasivo continuo (MPC), ya que los efectos clínicos y funcionales a largo plazo son insignificantes, y no son superiores a las técnicas de movilización tradicionales
- Complicaciones relacionadas con la prótesis: aflojamiento o fractura de los componentes de la prótesis, inestabilidad y dislocación de la articulación, desalineación y rotura de los componentes
- Aunque se necesita más investigación para las tasas de fracaso a largo plazo de los implantes de TKA, los datos disponibles del registro de artroplastias muestran que el 82% de las cirugías de ATR y el 70% de las cirugías de reemplazo unilateral de rodilla duran 25 años en pacientes con osteoartritis
- El desgaste del polietileno es una causa común de cirugía de revisión
- Actividades de alto riesgo que pueden no estar permitidas, o requerir autorización con el cirujano ortopédico, después de la cirugía:
- Tenis individual, squash/racquetball
- Correr
- Aeróbicos de alto impacto
- Bicicleta de montaña
- Fútbol, fútbol, voleibol, béisbol/softbol, balonmano, baloncesto
- Gimnasia
- Esquí acuático/deportes acuáticos
- Esquí
- Patinaje
- 1.0 1.1 1.2 1.3 1.4 1.5 Evans JT, Walker RW, Evans JP, Blom AW, Sayers A, Whitehouse MR. ¿Cuánto dura una prótesis de rodilla? A systematic review and meta-analysis of case series and national registry reports with more than 15 years of follow-up. The Lancet. 2019 Feb 16;393(10172):655-63.
- Palmer, S., 2020. Artroplastia total de rodilla (TKA). Medscape. Disponible en: <https://emedicine.medscape.com/article/1250275-overview#:~:text=The%20primary%20indication%20for%20total,pain%20caused%20by%20severe%20arthritis.> .
- Jakobsen TL, Jakobsen MD, Andersen LL, Husted H, Kehlet H, Bandholm T. Quadriceps muscle activity during commonly used strength training exercises shortly after total knee arthroplasty: implications for home-based exercise-selection. Revista de ortopedia experimental. 2019 Dic 1;6(1):29.
- Scott CE, Oliver WM, MacDonald D, Wade FA, Moran M, Breusch SJ. Predicción de la insatisfacción después de la artroplastia total de rodilla en pacientes menores de 55 años. The bone & joint journal. 2016 Dic;98(12):1625-34.
- 5,0 5,1 5,2 5,3 Medscape. Artroplastia total de rodilla (TKA). Disponible en: https://emedicine.medscape.com/article/1250275-overview#:~:text=The%20primary%20indication%20for%20total,pain%20caused%20by%20severe%20arthritis. (consultado el 28/07/2020).
- Maney AJ, Koh CK, Frampton CM, Young SW. Usualmente, selectivamente, o raramente resurgir la rótula durante la artroplastia total de rodilla primaria: determinar la mejor estrategia. JBJS. 2019 Mar 6;101(5):412-20.
- 7,0 7,1 7,2 Medios de comunicación del núcleo médico. Cirugía de reemplazo total de rodilla. Disponible en: https://www.youtube.com/watch?v=EV6a995pyYk
- Berstock JR, Murray JR, Whitehouse MR, Blom AW, Beswick AD. Subvastus medial versus el enfoque parapatelar medial para el reemplazo total de rodilla: una revisión sistemática y meta-análisis de ensayos controlados aleatorios. Revisiones abiertas de EFORT. 2018 Mar;3(3):78-84.
- Parcells BW, Tria AJ. Los ligamentos cruzados en la artroplastia total de rodilla. American Journal of Orthopaedics (Belle Mead NJ), 45(4), pp. E153-60.2016;45(4):153-60.
- Fisiopedia. 2020. Reemplazo parcial de rodilla. Disponible en: <https://physio-pedia.com/Partial_Knee_Replacement?utm_source=physiopedia&utm_medium=search&utm_campaign=ongoing_internal> .
- 2020. Guideline – Joint Replacement (Primary): Hip, Knee And Shoulder. NATIONAL INSTITUTE FOR HEALTH AND CARE 2 EXCELLENCE, p.5. Disponible en: <https://www.nice.org.uk/guidance/ng157/documents/draft-guideline> .
- Fan Y, Jin J, Sun Z, Li W, Lin J, Weng X, Qiu G. The limited use of a tourniquet during total knee arthroplasty: a randomized controlled trial. Knee. 2014; 21(6): 1263-1268
- Panjwani TR, Mullaji A, Doshi K, Thakur H. Comparación de los resultados funcionales de la artroplastia total de rodilla asistida por ordenador frente a la convencional: una revisión sistemática y metaanálisis de estudios prospectivos de alta calidad. The Journal of arthroplasty. 2019 Mar 1;34(3):586-93.
- Blagojevic, M., Jinks, C., Jeffery, A. y Jordan, K. Factores de riesgo para la aparición de la artrosis de rodilla en adultos mayores: una revisión sistemática y un metaanálisis. Osteoarthritis and Cartilage. 2010;18(1):24-33.
- Driban J, McAlindon T, Amin M, Price L, Eaton C, Davis J et al. Risk factors can classify individuals who develop accelerated knee osteoarthritis: Datos de la iniciativa de osteoartritis. Revista de investigación ortopédica. 2017;36(3):876-880.
- 16,0 16,1 Fu K, Robbins S, McDougall J. Osteoartritis: la génesis del dolor. Rheumatology. 2017;57(suppl_4):iv43-iv50.
- La cirugía de reemplazo de rodilla según los números – El Centro . El Centro Atención Ortopédica y Neuroquirúrgica & Investigación. 2020 . Disponible en: https://www.thecenteroregon.com/medical-blog/knee-replacement-surgery-by-the-numbers/
- 18.0 18.1 Singh J, Yu S, Chen L, Cleveland J. Rates of Total Joint Replacement in the United States: Future Projections to 2020-2040 Using the National Inpatient Sample. The Journal of Rheumatology. 2019;46(9):1134-1140.
- Ravi B, Croxford R, Reichmann W, Losina E, Katz J, Hawker G. La demografía cambiante de los receptores de artroplastia articular total en los Estados Unidos y Ontario de 2001 a 2007. Best Practice & Research Clinical Rheumatology. 2012;26(5):637-647.
- 20.0 20.1 Foran J. Total Knee Replacement – OrthoInfo – AAOS . Orthoinfo. 2020 . Disponible en: https://orthoinfo.aaos.org/en/treatment/total-knee-replacement/
- Huber E, de Bie R, Roos E, Bischoff-Ferrari H. Effect of pre-operative neuromuscular training on functional outcome after total knee replacement: a randomized-controlled trial. BMC Musculoskeletal Disorders. 2013;14(1).
- Kwok I, Paton B, Haddad F. ¿Mejora la fisioterapia preoperatoria los resultados de la artroplastia total de rodilla primaria? – Una revisión sistemática. The Journal of Arthroplasty. 2015;30(9):1657-1663.
- Alghadir A, Iqbal Z, Anwer S. Comparación del efecto de la fisioterapia pre y postoperatoria frente a la fisioterapia postoperatoria sola en el dolor y la recuperación de la función después de la artroplastia total de rodilla. Diario de la ciencia de la terapia física. 2016;28(10):2754-2758.
- Husted R, Juhl C, Troelsen A, Thorborg K, Kallemose T, Rathleff M et al. La relación entre la dosis de ejercicio preoperatorio prescrito para el extensor de la rodilla y el efecto sobre la fuerza del extensor de la rodilla antes y después de la artroplastia total de rodilla: una revisión sistemática y un análisis de metarregresión de ensayos controlados aleatorios. Osteoarthritis and Cartilage. 2020;28(11):1412-1426.
- Chesham R, Shanmugam S. ¿Mejora la fisioterapia preoperatoria los resultados postoperatorios, basados en el paciente, en adultos mayores sometidos a artroplastia total de rodilla? Una revisión sistemática. Teoría y práctica de la fisioterapia. 2016;33(1):9-30.
- Henderson K, Wallis J, Snowdon D. Intervenciones de fisioterapia activa después de la artroplastia total de rodilla en los entornos de rehabilitación hospitalaria y hospitalaria: una revisión sistemática y un metaanálisis. Fisioterapia. 2018;104(1):25-35.
- 27,0 27,1 27,2 27,3 McHugh, A, Pautas de rehabilitación tras una artroplastia total de rodilla. Physioplus. 2021.
- Gauthier-Kwan O, Dobransky J, Dervin G. Quality of Recovery, Postdischarge Hospital Utilization, and 2-Year Functional Outcomes After an Outpatient Total Knee Arthroplasty Program. The Journal of Arthroplasty. 2018;33(7):2159-2164.e1.
- 29,0 29,1 29,2 29,3 29,4 Artz N, Elvers K, Lowe C, Sackley C, Jepson P, Beswick A. Efectividad del ejercicio de fisioterapia después del reemplazo total de rodilla: revisión sistemática y metaanálisis. BMC Musculoskeletal Disorders. 2015;16(1).
- Jiang Y, Sánchez-Santos M, Judge A, Murray D, Arden N. Predictors of Patient-Reported Pain and Functional Outcomes Over 10 Years After Primary Total Knee Arthroplasty: A Prospective Cohort Study. The Journal of Arthroplasty. 2017;32(1):92-100.e2.
- 31,0 31,1 Bourne R. Herramientas de medición de los resultados funcionales en la artroplastia total de rodilla. Clinical Orthopaedics and Related Research. 2008;466(11):2634-2638.
- Meier W, Mizner R, Marcus R, Dibble L, Peters C, Lastayo P. Total Knee Arthroplasty: Deterioros musculares, limitaciones funcionales y enfoques de rehabilitación recomendados. Journal of Orthopaedic & Sports Physical Therapy. 2008;38(5):246-256.
- Bech M, Moorhen J, Cho M, Lavergne M, Stothers K, Hoens A. Device or Ice: The Effect of Consistent Cooling Using a Device Compared with Intermittent Cooling Using an Ice Bag after Total Knee Arthroplasty. Physiotherapy Canada. 2015;67(1):48-55.
- Adie S, Kwan A, Naylor J, Harris I, Mittal R. Crioterapia después del reemplazo total de rodilla. Base de datos Cochrane de revisiones sistemáticas. 2012.
- UnityPoint Health – Cedar Rapids. Video de ejercicios de reemplazo de rodilla para pacientes de UnityPoint Health – St. Luke’s Hospital . 2020 . Disponible en: https://www.youtube.com/watch?v=nM0K5MlQc3U
- 36,0 36,1 36,2 González Della Valle A, Leali A, Haas S. Etiología e intervenciones quirúrgicas para los reemplazos totales de rodilla rígidos. Revista HSS. 2007;3(2):182-189.
- 37.0 37.1 37.2 Si H, Zeng Y, Zhong J, Zhou Z, Lu Y, Cheng J et al. The effect of primary total knee arthroplasty on the incidence of falls and balance-related functions in patients with osteoarthritis. Scientific Reports. 2017;7(1).
- 38,0 38,1 38,2 Moutzouri M, Gleeson N, Billis E, Tsepis E, Panoutsopoulou I, Gliatis J. El efecto de la artroplastia total de rodilla en el equilibrio de los pacientes y la incidencia de caídas: una revisión sistemática. Cirugía de rodilla, traumatología deportiva, artroscopia. 2016;25(11):3439-3451.
- 39,0 39,1 Chan A, Jehu D, Pang M. Falls After Total Knee Arthroplasty: Frecuencia, circunstancias y factores asociados: un estudio de cohorte prospectivo. Physical Therapy. 2018;98(9):767-778.
- Husby VS, Foss OA, Husby OS, Winther SB. Ensayo controlado aleatorio del entrenamiento de fuerza máxima frente a la rehabilitación estándar después de la artroplastia total de rodilla. Revista europea de medicina física y de rehabilitación. 2017;54(3):371-379
- Schache M, McClelland J, Webster K. Fuerza de las extremidades inferiores después de la artroplastia total de rodilla: A systematic review. The Knee. 2014;21(1):12-20.
- Arnold J, Walters J, Ferrar K. ¿Aumenta la actividad física después de la artroplastia total de cadera o rodilla para la osteoartritis? A Systematic Review. Journal of Orthopaedic & Sports Physical Therapy. 2016;46(6):431-442.
- Hasegawa M, Tone S, Naito Y, Wakabayashi H, Sudo A. Prevalencia del dolor persistente después de la artroplastia total de rodilla y el impacto del dolor neuropático. The Journal of Knee Surgery. 2018;32(10):1020-1023.
- Kim M, Koh I, Sohn S, Kang B, Kwak D, In Y. La sensibilización central es un factor de riesgo para el dolor postoperatorio persistente y la insatisfacción en pacientes sometidos a artroplastia total de rodilla de revisión. The Journal of Arthroplasty. 2019;34(8):1740-1748.
- Zhang H, Mao P, Wang C, Chen D, Xu Z, Shi D et al. Incidencia y factores de riesgo de trombosis venosa profunda (TVP) después de la artroplastia total de cadera o rodilla. Coagulación sanguínea & Fibrinolisis. 2016;28(2):126-133(8).
- Bawa H, Weick J, Dirschl D, Luu H. Tendencias en la profilaxis de la trombosis venosa profunda y las tasas de trombosis venosa profunda después de la artroplastia total de cadera y rodilla. Revista de la Academia Americana de Cirujanos Ortopédicos. 2018;26(19):698-705.
- Clement N, Bardgett M, Weir D, Holland J, Deehan D. El aumento de los síntomas de rigidez 1 año después de la artroplastia total de rodilla se asocia con un peor resultado funcional y una menor tasa de satisfacción del paciente. Cirugía de rodilla, traumatología deportiva, artroscopia. 2018;27(4):1196-1203.
- Tibbo M, Limberg A, Salib C, Ahmed A, van Wijnen A, Berry D et al. Rigidez idiopática adquirida después de la artroplastia total de rodilla. The Journal of Bone and Joint Surgery. 2019;101(14):1320-1330.
- Wirries N, Ezechieli M, Stimpel K, Skutek M. Impacto del movimiento pasivo continuo en la rehabilitación después de la artroplastia total de rodilla. Physiotherapy Research International. 2020;25(4).
- Mayer M, Naylor J, Harris I, Badge H, Adie S, Mills K et al. Base de evidencia y variación de la práctica en los procesos de atención aguda para las cirugías de artroplastia de rodilla y cadera. PLOS ONE. 2017;12(7):e0180090.
- Trzeciak T, Richter M, Ruszkowski K. Eficacia del ejercicio pasivo continuo después de la sustitución primaria de rodilla . Chirurgia Narzadów Ruchu i Ortopedia Polska. 2011;76(6):345-9.