Meine Füße kribbeln vor Aufregung, über das heutige Thema zu sprechen. Am häufigsten sehe ich dieses Problem bei Patienten mit schlecht eingestelltem chronischem Diabetes, aber auch viele andere Diagnosen, wie Vitaminmangel, können dies verursachen. Falls Sie es noch nicht erraten haben, wir sprechen heute über Neuropathie!
Das Vorhandensein von peripherer Neuropathie wurde bei etwa 8 Prozent der Patienten über 55 Jahren festgestellt. Betrachtet man jedoch die Patienten mit Typ-2-Diabetes, so steigt dieser Prozentsatz auf 26,4 Prozent an.
Die Ursachen für periphere Neuropathie können vielfältig sein. Dazu gehören Infektionen, toxische Belastungen, systemische Erkrankungen oder Erbkrankheiten. Zu den häufigsten behandelbaren Ursachen der Neuropathie gehören Hypothyreose, Ernährungsmangel und Diabetes.1
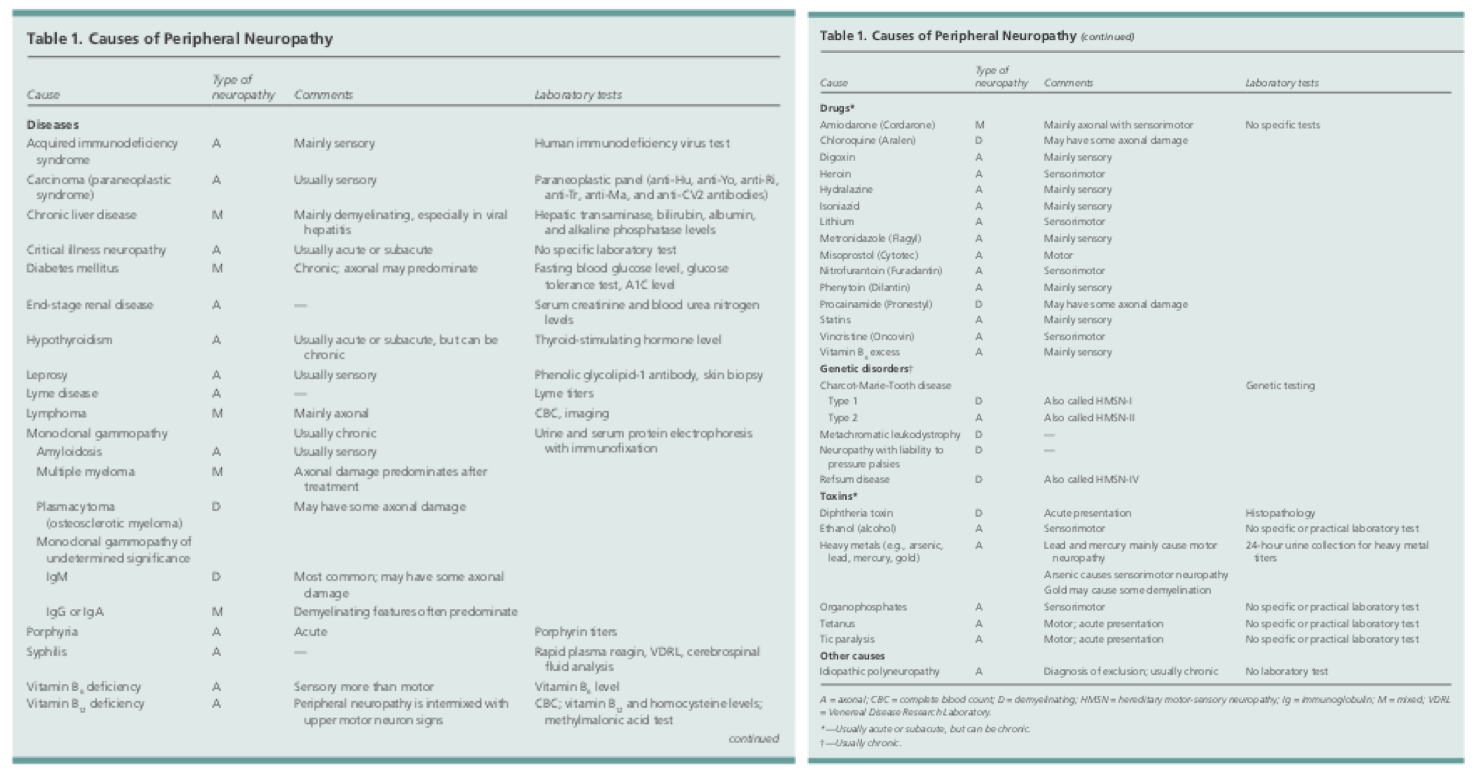
Wenn ein Patient mit Beschwerden über Kribbeln, Taubheit oder Schmerzen in den peripheren Extremitäten zu Ihnen kommt, muss zunächst geklärt werden, ob diese Symptome durch eine periphere Neuropathie oder durch eine Störung oder Läsion des zentralen Nervensystems verursacht werden.
Wenn das Problem im zentralen Nervensystem liegt, gibt es oft andere Begleitsymptome, die mit den neuropathischen Symptomen einhergehen. Dazu können Ataxie, Sprachschwierigkeiten, Diplopie, Hirnnervenanomalien/Lähmungen, Rücken-/Nackenschmerzen oder -verletzungen oder Darm-/Blasenfunktionsstörungen gehören.1
Bei einer Beteiligung des Zentralnervensystems sind die tiefen Sehnenreflexe der Patienten oft lebhaft und ihr Muskeltonus ist spastisch.1
Läsionen im peripheren Nervensystem sind typischerweise asymmetrisch, und der Patient hat Schmerzen im unteren Rücken oder Nacken. In diesen Fällen folgen die neuropathischen Symptome dem dermatomalen Pfad der Nervenwurzel, die gereizt/komprimiert wurde.
Die Symptome können jedoch auch symmetrisch sein, was häufiger bei diabetischer Neuropathie vorkommt.
Zur körperlichen Untersuchung gehören auch Temperatur-, Vibrations-, Propriozeptions- und Nadelstichtests. Der Verlust dieser Empfindungsmessungen in den distalen Extremitäten kann auf eine periphere Neuropathie hindeuten.
Zu Beginn einer Neuropathie zeigen die Patienten häufig einen fortschreitenden Empfindungsverlust, Schmerzen, Brennen oder Taubheitsgefühl in den distalen Extremitäten, und zwar häufig in einer „Strumpf- und Handschuh“-Verteilung.
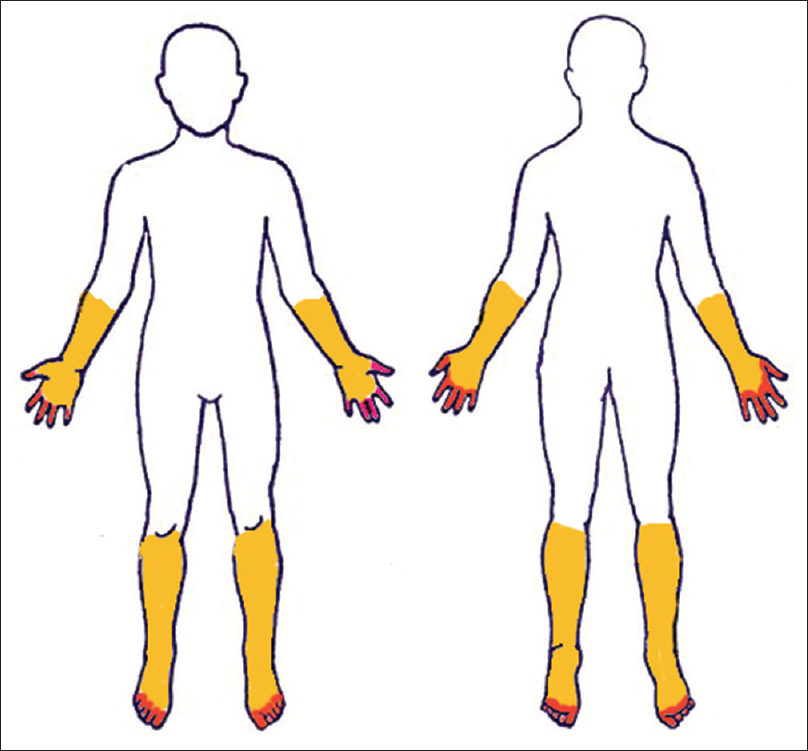
Mit der Zeit schreiten die Taubheit und der Schmerz nach proximal fort und können zu Schwäche oder Muskelschwund führen. Patienten mit peripherer Neuropathie, die durch eine toxische Exposition verursacht wurde, können ähnliche Symptome aufweisen, aber oft ist der Schmerz das vorherrschende Symptom mit hoher Intensität, und das Auftreten und Fortschreiten dieser Symptome ist schneller.1
Bei akuten entzündlichen demyelinisierenden Erkrankungen wie Guillain-Barré oder chronischen demyelinisierenden Störungen ist Schwäche im Gegensatz zu Schmerzen, Taubheit oder Kribbeln oft das erste Anzeichen der Krankheit.1
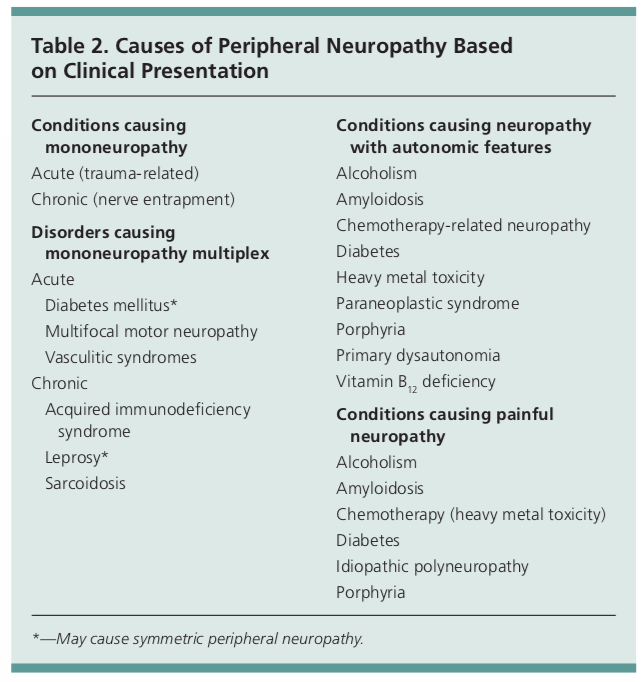
Das Vorhandensein von Neuropathiesymptomen, verminderten tiefen Sehnenreflexen und vermindertem Gefühl macht die Diagnose einer peripheren Neuropathie wahrscheinlich. Bei einigen Ursachen der peripheren Neuropathie treten die Symptome nur an einem Nerv auf (Mononeuropathie), z. B. bei Karpaltunnel- oder Kubitaltunnelsyndromen. Bei anderen hingegen können mehrere Nerven oder eine autonome Dysfunktion betroffen sein.1
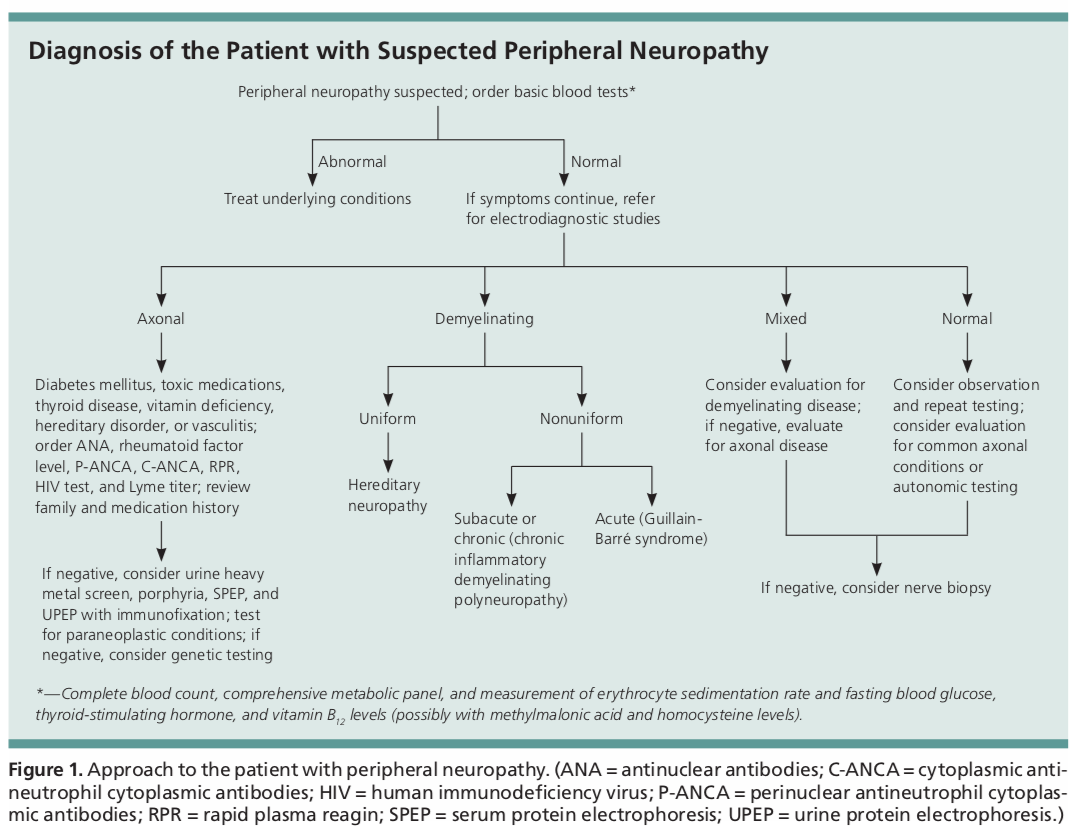
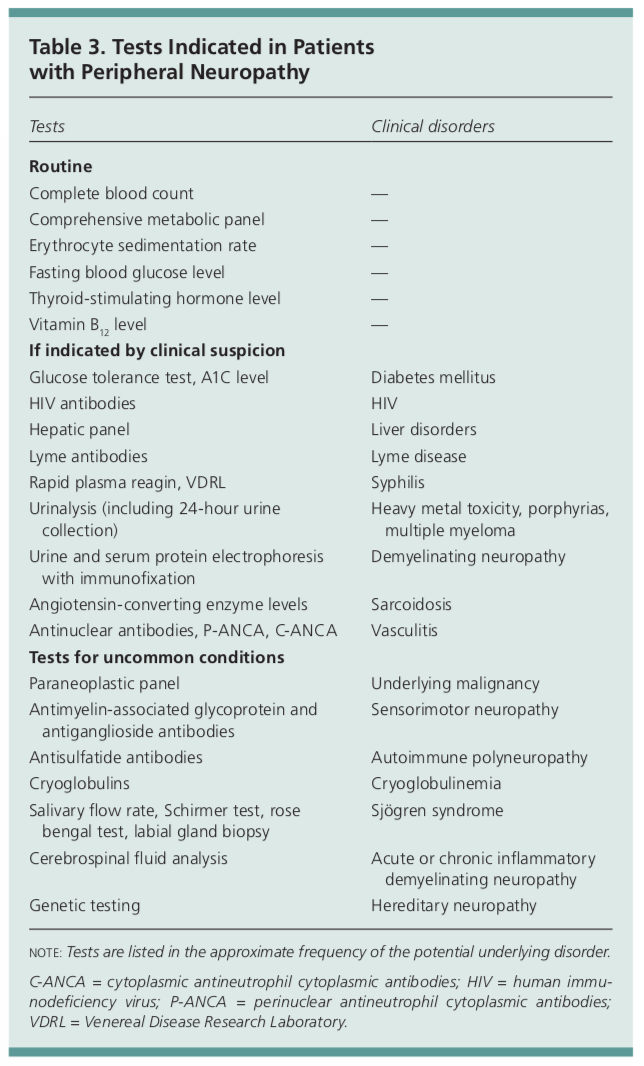
Die anfängliche Diagnostik bei Patienten mit peripherer Neuropathie umfasst eine grundlegende Blutuntersuchung mit einem CBC, CMP, ESR, TSH, A1c und Vitamin B12. Weitere Labortests sollten auf der Grundlage der Befunde in der Anamnese und der körperlichen Untersuchung durchgeführt werden.
Diese anderen Tests können einen HIV-Screening, Lyme-Titer, schnelles Plasmareagin, Urinanalyse mit einer möglichen 24-Stunden-Sammlung zur Beurteilung der Schwermetalltoxizität, Urin- oder Serumproteinelektrophorese, ACE-Spiegel, ANA, p-ANCA und c-ANCA umfassen.
Zu den Tests für ungewöhnliche Erkrankungen gehören ein paraneoplastisches Panel zur Feststellung einer zugrunde liegenden bösartigen Erkrankung, Antimyelin-assoziierte Glykoprotein- und Antigangliosid-Antikörper, Antisulfatid-Antikörper, Kryoglobuline, Anti-Ro und La-Antikörper, Liquor-Analyse oder genetische Tests für erbliche Neuropathien.1 Die meisten dieser Tests liegen oft außerhalb des Bereichs, auf den ein Hausarzt testen würde, so dass ein Neurologe hinzugezogen werden sollte.
Elektrodiagnostik ist in Fällen von peripherer Neuropathie oft angezeigt, insbesondere wenn die Diagnose nach den ersten Tests nicht offensichtlich ist. Die beiden Arten von Tests sind Nervenleitfähigkeitsstudien (NCS) und Elektromyographie (EMG).
Bei der Nervenleitfähigkeitsuntersuchung werden Amplitude, Latenzzeit, Form und Nervenleitgeschwindigkeit der Signale untersucht, die über einen bestimmten getesteten Nerv transportiert werden.1 Axonaler Nervenverlust führt zu niedrigeren Amplituden, während Demyelinisierung zu längeren Latenzzeiten und langsamerer Leitung führt.1
Mit Hilfe der Elektromyographie kann eine aktive axonale Schädigung festgestellt werden, die sich durch spontane Muskelfaseraktivität in Ruhe zeigt, die durch fehlende Neuroregulation verursacht wird.1 Auch das Aktionspotenzial der motorischen Einheiten wird bei EMG-Untersuchungen bewertet.
Diese Tests helfen bei der Feststellung, ob eine Neuropathie auf eine Schädigung der Axone, der Myelinscheide oder auf beides zurückzuführen ist. Normale NCS- und EMG-Ergebnisse verringern die Wahrscheinlichkeit einer peripheren Neuropathie, während abnormale Tests zur Bestätigung der Diagnose beitragen können.
Auch wenn EMG- und NCS-Tests in der Mehrzahl der Fälle zur Diagnose beitragen können, sind die Tests nur in der Lage, große myelinisierte Nervenfasern zu bewerten, was ihre Empfindlichkeit bei der Feststellung von Neuropathien in den kleinen Nervenfasern einschränkt.1
Wenn die Diagnose nach Labor- und elektrodiagnostischen Tests nicht eindeutig ist, kann eine Nervenbiopsie in Betracht gezogen werden. Diese muss jedoch von einer geschulten neurologischen Klinik oder Neurochirurgie durchgeführt werden.
Bezüglich des Ortes der Biopsie werden häufig der Sural- oder der oberflächliche Peroneusnerv für die Untersuchung ausgewählt. Wenn alle oben genannten Tests normal sind oder wenn das EMG eine symmetrische Neuropathie vom axonalen Typ mit normalen Labortests und Biopsieergebnissen zeigt, wird die Diagnose einer idiopathischen peripheren Neuropathie vermutet.1
Die Behandlung der peripheren Neuropathie lässt sich in zwei verschiedene Kategorien einteilen: die Behandlung der Grunderkrankung, die die Symptome verursacht, und die Behandlung der Symptome selbst.
Die Behandlung der Grunderkrankung ist krankheitsspezifisch. Sie kann durch die Beseitigung der verursachenden Giftstoffe oder durch Medikamente erfolgen. Zusätzliche Behandlungen können die Behebung eines Nährstoffmangels wie Vitamin B12, die Substitution von Schilddrüsenhormonen oder die Senkung des Blutzuckerspiegels bei unkontrollierten Diabetikern umfassen.
Bei Patienten mit akuten Entzündungszuständen ist eine dringende Behandlung mit intravenösen Kortikosteroiden oder Plasmapherese erforderlich. Zusätzlich kann eine mechanische Beatmung angezeigt sein.
Bei der letztgenannten Behandlung der Symptome gibt es mehrere Optionen für neuropathische Schmerzen. Dazu gehören Gabapentin, Pregabalin, Carbamazepin, Topiramat und Antidepressiva wie Amitriptylin oder Duloxetin.1
Topische Medikamente wie Lidocain und Capsaicin können ebenfalls Linderung bringen. Andere Therapien umfassen Gewichtsabnahme, Fußpflege, spezielle Schuhwahl und Physiotherapie.
Opioide können bei der symptomatischen Behandlung eine Rolle spielen. Allerdings sollten die Patienten vor Beginn der Behandlung auf das Risiko einer Abhängigkeit oder eines Substanzmissbrauchs untersucht werden. Narkotika sollten nicht die erste Wahl bei der Behandlung von Neuropathie sein, und es sollten mehrere nicht-narkotische Medikamente erprobt werden, bevor sie versagen.
Eine zweite Meinung eines Neurologen sollte auch in diesen Fällen in Betracht gezogen werden, bevor eine narkotische Therapie eingeleitet wird.
Ressourcen
1. Am Fam Physician. Peripheral Neuropathy: Differential Diagnosis and Treatment 2010;81(7):887-892.
2. Ferri’s Clinical Advisor, Neuropathy. 2017.
3. Am Fan Physician. Treating Painful Diabetic Peripheral Neuropathy: An Update. 2016;94(3):227-234.
Dieser Artikel, Blog oder Podcast sollte nicht in irgendeiner juristischen Eigenschaft verwendet werden, einschließlich, aber nicht beschränkt auf die Festlegung von Pflegestandards im juristischen Sinne oder als Grundlage für Zeugenaussagen von Experten. Es wird keine Gewähr für die Richtigkeit der im Podcast oder Blog gemachten Aussagen oder Meinungen übernommen.