Einleitung
Die Analyse der Körperzusammensetzung ist ein wesentlicher Bestandteil der Bewertung des Ernährungszustandes. Zur Definition der Körperzusammensetzung sei daran erinnert, dass Wang et al.1 sie als den Zweig der Humanbiologie definiert haben, der sich mit der In-vivo-Quantifizierung der Körperbestandteile, den quantitativen Beziehungen zwischen den Bestandteilen und den quantitativen Veränderungen der Bestandteile in Abhängigkeit von Einflussfaktoren befasst.
Andererseits ist nach Valtueña et al.2 ist die Untersuchung der Körperzusammensetzung unverzichtbar, um die Auswirkungen von Ernährung, körperlicher Bewegung, Krankheiten und körperlichem Wachstum sowie anderer Umweltfaktoren auf unseren Körper zu verstehen.
Körperzusammensetzungsmodelle
Die adäquate Analyse der Körperzusammensetzung erfordert die Abgrenzung der Körperzusammensetzung in Abhängigkeit von ihren verschiedenen Komponenten, was zu verschiedenen Körperzusammensetzungen oder Kompartimentmodellen führt. So schlug Behnke3 ein Modell zur Analyse der Körperzusammensetzung vor, das auf der Anwendung des archimedischen Prinzips beruht und in dem das Körpergewicht durch zwei Hauptkomponenten, die Fettmasse und die fettfreie Masse, dargestellt wird. Aus diesem bikompartimentellen Modell entwickelten Keys und Brozek4 ein neues Modell. Diese Autoren unterteilten den Körper in vier Grundkomponenten: Fettmasse, Knochenmasse, Wasser und Eiweiß.
Im Jahr 1921 entwickelte Matiegka,5 der als Vater der Körperzusammensetzung gilt, ein Modell für die Fraktionierung der Körpermasse, das sogenannte Vier-Kompartiment-Modell. Dieses Modell geht von einer Zusammensetzung aus, die auf vier Grundkomponenten beruht: Fettmasse, Muskelmasse, Knochenmasse und Restmasse. Ab den 1970er Jahren wurde dieses Modell entsprechend den Vorschlägen von Ross und Wilson6 modifiziert und mündete schließlich in das Fünf-Komponenten-Modell von Drinkwater7 und Kerr8 und dessen Modifizierung durch Berral et al.9 Dieses endgültige Fünf-Komponenten-Modell konzentriert sich auf fünf Komponenten oder Untersuchungsebenen mit zunehmend komplexeren Strukturen und Zusammensetzungen.1 So wird die erste Komponente durch die atomare oder elementare Ebene repräsentiert, die unter anderem aus Elementen wie Sauerstoff (60 %), Kohlenstoff (20 %), Wasserstoff (15 %) sowie Kalzium und Stickstoff (je 1 %) besteht. Eine zweite Ebene, auch molekulare oder chemische Ebene genannt, besteht aus Wasser (60 %), Lipiden (15 %), Proteinen (18 %), Glykogen (1 %) und Mineralien (6 %). Die dritte oder zelluläre Ebene besteht aus Zellmasse, extrazellulären Flüssigkeiten, extrazellulären Feststoffen und Fett. Die vierte Ebene, die histologische oder Gewebeebene, umfasst Elemente wie Skelettmuskeln, Nicht-Skelettmuskeln, Weichgewebe, Fettgewebe und Knochen. Die fünfte und letzte Ebene wird auch als Gesamtkörperebene bezeichnet. Abb. 1 zeigt das multikompartimentelle oder Fünf-Ebenen-Modell der Körperzusammensetzung.
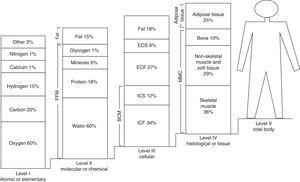
Multikompartimentelles oder fünfstufiges Modell der Körperzusammensetzung. ECF: extrazelluläre Flüssigkeit; ICF: extrazelluläre Flüssigkeit; BCM: ICF+ICS: Körperzellmasse; FFM: fettfreie Masse; BLM: Körpermagermasse; ECS: extrazelluläre Feststoffe; ICS: intrazelluläre Feststoffe.
Zweikomponenten- oder bikompartimentelles Modell
Das Zweikomponenten- oder bikompartimentelle Modell ist das am häufigsten verwendete Modell zur Analyse der Körperzusammensetzung beim Menschen. Dieses Modell geht von der Aufteilung der Körperbestandteile in zwei Kompartimente, die Gesamtfettmasse und die fettfreie Masse, aus, d. h. von der Betrachtung der beiden Kompartimente auf molekularer Ebene.10 Nach diesem Modell bleiben die chemischen Eigenschaften und die Dichte beider Kompartimente konstant, wobei die Dichte für die Gesamtfettmasse bei einer Temperatur von 36 °C 0,9007 g/ml beträgt.11 Nach diesem Modell ist die Gesamtfettmasse wasserfrei, obwohl ihr Hydratationsgrad bei gesunden Erwachsenen 13 % beträgt, wie später noch gezeigt wird. Die fettfreie Masse hat eine Dichte von 1.1000 g/ml bei einer Temperatur von 36 °C12 und einen Wassergehalt von 73 %, der insbesondere eine Kaliumkonzentration von 150 Milliäquivalenten pro Liter umfasst.
Gesamtfettmasse
Die Gesamtfettmasse stellt für den Körper eine wesentliche Komponente dar, sowohl als Energiereserve als auch als Nervenisolator. Diese Komponente kann bei den Probanden in Abhängigkeit von Alter und Geschlecht und im Laufe der Zeit variieren13 (Abb. 2). Dreiundachtzig Prozent der Gesamtfettmasse sind Fettgewebe, wovon 50 % subkutan lokalisiert sind. Die Verteilung des Fettgewebes im Körper ist unregelmäßig, mit Unterschieden zwischen der Reservefettschicht und dem essentiellen Fett.
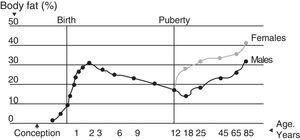
Lebenslange Veränderungen in der Fettzusammensetzung.
Es wird angenommen, dass die Gesamtfettmasse kein Protein enthält, aber es macht tatsächlich 3% der Fettmasse aus. Es wird auch angenommen, dass sie kein Wasser enthält, aber der durchschnittliche Wassergehalt bei Erwachsenen beträgt 13 %, ein Anteil, der bei Fettleibigkeit zunehmen kann. Die Fettmassendichte beträgt 0,9007 g/ml.14
In unserem Körper ist das Reservefett hauptsächlich auf zwei Ebenen vorhanden. Das subkutane Fett macht 27-50 % der gesamten Fettreserve im Körper aus.15 Martín et al.16 haben mit Hilfe direkter Methoden (Sektion von Leichen im Alter von 55-94 Jahren) festgestellt, dass auf jedes Kilogramm subkutanes Fett 200 g internes Fett entfallen. Wenn das Gesamtvolumen des subkutanen Fettes nicht berücksichtigt wird, machen die inneren Fettdepots 667 g bei Männern und 373 g bei Frauen aus, was laut Martín et al. darauf hindeutet, dass das subkutane Fett 80 % des gesamten Körperfetts ausmacht.
Was die viszerale Fettansammlung betrifft, so ist festzustellen, dass sie bei beiden Geschlechtern einen ähnlichen altersbedingten exponentiellen Anstieg aufweist. Allerdings neigen Männer dazu, auf dieser Ebene eine größere Fettschicht anzusammeln als Frauen.17 Andere Studien haben eine erbliche Komponente für Bauchfett (gesamtes Bauchfett, viszerales Bauchfett, subkutanes Bauchfett) in 42-70 % der Fälle gezeigt.18
Fettfreie Masse
Die fettfreie Masse besteht aus Mineralien, Eiweiß, Glykogen und Wasser, d. h. sie umfasst das gesamte intrazelluläre und extrazelluläre Körperwasser. Ihr mittlerer Hydratationsgrad beträgt 73 %, und sie hat eine ungefähre Dichte von 1.1000 g/ml bei einer Temperatur von 36 °C.12 Bei Kindern hat die fettfreie Masse eine geringere Dichte (1.084 g/ml), was teilweise auf einen unvollständigen Verknöcherungsprozess zurückzuführen ist. Unterschiede gibt es auch bei schwarzen Menschen, deren fettfreie Masse eine höhere Dichte aufweist (1,113 g/ml).
Die Hydratation der fettfreien Masse ist sehr variabel, d. h. sie scheint nicht stark durch Rasse oder Geschlecht beeinflusst zu werden. So macht das Körperwasser 55-65 % des Körpergewichts und 73 % der fettfreien Masse aus.19 Der Körperwassergehalt nimmt mit dem Alter zu. Bei Kindern im Wachstum nimmt das Verhältnis zwischen dem extrazellulären und dem intrazellulären Kompartiment ebenfalls um 0,4 % pro Jahr ab (Abb. 3). Das Wasser innerhalb der Zellen stellt das wichtigste wässrige Kompartiment dar und macht 30-40 % des Körpergewichts und 50-70 % des gesamten Körperwassers aus.19
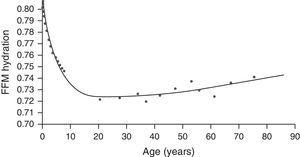
Fettfreie Masse Hydratation nach Alter. FFM: fettfreie Masse.
Anthropometrie als Methode zur Beurteilung der Körperzusammensetzung
Eine Vielzahl von Verfahren steht zur Verfügung, um die Körperzusammensetzung von Probanden adäquat zu messen. Laut González-Jiménez20 ist die Spezifität dieser Verfahren unterschiedlich. Während einige von ihnen es ermöglichen, die Zusammensetzung eines einzigen Körperbereichs zu bewerten, erlauben es andere, die Eigenschaften und den Aufbau mehrerer organischer Komponenten zu ermitteln. Anhand dieser Messungen und der anschließenden Anwendung von multiplen Regressionsgleichungen ist es möglich, die Zusammensetzung und die Proportionen der Fett- und Magerkompartimente zu ermitteln und so indirekt die Körperdichte der Probanden zu schätzen.
Gewicht und Größe
Diese Körpermaße sind leicht zu erheben und sehr hilfreich bei der Beurteilung des Ernährungszustands und der Körperzusammensetzung bei Kindern und Erwachsenen. Sie werden sowohl routinemäßig zur Beurteilung des Wachstums als auch in der Epidemiologie als Teil der Nachbeobachtung bestimmter Bevölkerungsgruppen verwendet. Der klinische Wert von Gewicht und Größe ist am größten, wenn sie als Indizes kombiniert werden, die auf einfache Weise die Beziehung zwischen Körpergewicht, Länge (Größe) und Alter ausdrücken.21 Die drei am häufigsten verwendeten anthropometrischen Indizes, die aus Gewicht und Größe abgeleitet werden, sind: Höhe/Alter, Gewicht/Alter und Gewicht/Höhe.
Die Höhe im Verhältnis zum Alter ist ein hilfreicher Indikator bei Kindern, der Aufschluss über die langfristige Exposition gegenüber ungünstigen Ernährungsbedingungen gibt und daher als Methode zur Beurteilung eines chronischen Ernährungsmangels nützlich ist. Was den Gewichts-/Altersindex betrifft, so können zwei Standardabweichungen unter dem Mittelwert als Untergewicht angesehen werden. Dieser Index macht keinen Unterschied zwischen einem Kind mit geringer Körpergröße und angemessenem Gewicht und einem großen, dünnen Kind, da dieser Indikator die Körpergröße nicht berücksichtigt. Liegt der Gewichts-/Größenwert hingegen mehr als zwei Standardabweichungen unter dem Mittelwert der internationalen Referenzwerte, wird dies als Zustand der Abmagerung angesehen.21
Das Gewicht ist das Ergebnis einer Mischung verschiedener Gewebe in unterschiedlichen Anteilen, die nicht mit einer Standardwaage bestimmt werden können. Um die Bedeutung des Gewichts zu beurteilen, sollten die Körpergröße, der Körperbau und die Anteile von Muskelmasse, Fett und Knochen berücksichtigt werden.22 Gewichtsveränderungen können daher auf eine Veränderung des Körperfetts zurückzuführen sein, die indirekt die Energieaufnahme widerspiegelt. Sie können auch mit Flüssigkeitseinlagerungen (Ödemen) zusammenhängen.
Hautfalten
Die Quantifizierung des Körperfettvolumens durch Messung der Hautfalten ist eine äußerst nützliche Methode zur Untersuchung der Körperzusammensetzung. Aufgrund ihrer methodischen Einfachheit, ihrer geringen Kosten und ihrer nicht-invasiven Natur wird sie sowohl im klinischen als auch im epidemiologischen Umfeld häufig eingesetzt.23
Sie ist ein sehr hilfreiches Verfahren zur Beurteilung der Körperzusammensetzung einer Person. Da 27-42% des gesamten Körperfetts auf die subkutane Ebene beschränkt sind, spiegelt die Dicke der subkutanen Fettschicht die Körperzusammensetzung und die Energiebilanz des Probanden auf lange Sicht optimal wider.24
Aufgrund des indirekten Charakters dieser Messung weist die Verwendung von Hautfalten als Methode zur Beurteilung der Körperzusammensetzung jedoch eine Reihe von Einschränkungen auf:
- –
Das Verhältnis von Unterhaut- zu Gesamtfett ist in gesunden Bevölkerungsgruppen sehr variabel.
- –
Fettdepots können bei Personen mit mäßiger Unterernährung relativ normal bleiben.
- –
Sie haben eine geringe Sensitivität, da Veränderungen deutlich sein müssen, um sich in den Messungen widerzuspiegeln.
- –
Das Vorhandensein von Ödemen kann zu falschen Ergebnissen führen.
- –
Ein erfahrener Untersucher ist erforderlich, um Fehler im Verfahren zu minimieren.
Trotz ihrer indirekten Fähigkeit, das Fettkompartiment zu beurteilen, ermöglichen Hautfaltenmessungen eine Schätzung des subkutanen Fettvolumens des Körpers, da eine konstante Proportionalität des subkutanen Fettes zum Gesamtkörperfett angenommen wird und die Stellen, an denen die Messungen vorgenommen werden, einen Mittelwert des gesamten subkutanen Fettvolumens des Körpers darstellen.25 Die Messung der Hautfaltendicke kann daher als sehr hilfreiches Instrument zur Bestimmung des Gesamtkörperfettanteils angesehen werden.25
Die Messungen werden mit einem einfachen Gerät, dem sogenannten Hautfaltenzirkel, durchgeführt. Die Fettverteilung wird hauptsächlich in sechs Hautfalten beurteilt, der Tricipital-, Bicipital-, Subscapular-, Suprailiakal-, Oberschenkel- und Wadenhautfalte. In den letzten Jahren wurde die Möglichkeit erwogen, eine siebte Hautfalte, die submandibuläre Hautfalte, hinzuzufügen.
Die Korrelation der Hautfaltenmessungen in den verschiedenen anatomischen Regionen des Probanden mit dem Gesamtkörperfett variiert.26 So liefert die tricipitale Hautfalte Informationen über die generalisierte und periphere Adipositas, während die Messung der subscapulären und suprailiakalen Hautfalten Daten über den Körperfettgehalt am Rumpf oder auf zentraler Ebene liefert.27 Andererseits ist die Korrelation zwischen der subscapulären und der tricipitalen Hautfalte ein genauer Indikator für das Verteilungsmuster des Körperfetts und korreliert positiv mit dem Lipidfraktionsstatus, seinen Auswirkungen und dem daraus resultierenden kardiovaskulären Risiko für die betreffende Person.28
Die Gesamtkörperfettmasse kann mit verschiedenen Gleichungen unter Verwendung einer oder mehrerer Hautfalten quantifiziert werden. Die am weitesten verbreiteten Gleichungen sind die von Durning und Womersley,29 die die Messung von vier Hautfalten erfordern, und die Brook-Gleichungen.30 Anschließend wird die Formel von Siri31 verwendet, die von einer Fettmassendichte von 0,9 g/L und einer konstanten fettfreien Massendichte von 1,1 g/L ausgeht.
Body-Mass-Index
Der Body-Mass-Index (BMI), der ursprünglich von Adolph Quetelet 1835 beschrieben und von Keys 1972 sowie von Garrow und Webster 1985 bestätigt wurde, ist heute ein hilfreiches Instrument zur Beurteilung der Körperadipositas und des Ernährungszustands.32
Die Weltgesundheitsorganisation erkannte den klinischen Wert des BMI an und erstellte eine Klassifizierung, die seine Werte mit verschiedenen Ursachen von Morbidität und Mortalität in Beziehung setzt. Demnach sind Menschen normalgewichtig, wenn der BMI zwischen 18,5 und 24,9 liegt; übergewichtig oder Adipositas Grad I, wenn der BMI zwischen 25 und 29,9 liegt; Adipositas Grad II, wenn die BMI-Werte zwischen 30 und 34,9 liegen; Adipositas Grad III, wenn die Werte zwischen 35 und 39,9 liegen; und Adipositas Grad IV oder morbide Adipositas, wenn der BMI 40 oder mehr beträgt.33
Die Verwendung des BMI bei Kindern ist mit einigen Problemen verbunden, da der Index in den verschiedenen Phasen der Entwicklung des Fettgewebes variiert.34 Bei der Geburt liegt der mittlere BMI in der Regel bei 13, steigt aber im ersten Lebensjahr auf 17 an und entwickelt sich weiter, bis im Alter von 20 Jahren ein mittlerer BMI von 21 erreicht wird. Aus diesem Grund ist es notwendig, Standards zu verwenden, die aus Längsschnittstudien stammen. Die Verwendung von Perzentilen für Alter und Geschlecht wird daher als Kriterium für die Klassifizierung von Kindern anhand ihres BMI akzeptiert. So markiert die 25. Perzentile die Grenze zum Dünnsein, die 85. Perzentile ist die Grenze für Übergewicht, und Werte über der 95. Perzentile (eingeschlossen) definieren den Zustand der Fettleibigkeit.34
Nach den Daten der von Okorodudu et al. durchgeführten Meta-Analyse,35 die den Wert des BMI für die Erkennung von Körperfettleibigkeit bewertete, sind BMI-Werte ein hochspezifischer Parameter für die Diagnose von Fettleibigkeit, obwohl sie weniger empfindlich sind, wenn es darum geht, den Grad der Fettleibigkeit zu ermitteln.
Darüber hinaus ist der BMI hilfreich bei der Vorhersage bestimmter Erkrankungen und Störungen, wie z. B. kardiovaskulärer Erkrankungen, und es wurde ein Zusammenhang zwischen BMI-Werten und einigen kardiovaskulären Risikofaktoren bei Erwachsenen und Kindern festgestellt, wie z. B. das immer häufigere Auftreten von Bluthochdruck bei Kindern und Jugendlichen und hohe Lipoproteinwerte im Blut.36
Körperumfänge
Die Messung bestimmter Körperumfänge bei gesunden Personen liefert angemessene Informationen über die Körperzusammensetzung und letztlich über das Fett-, Muskel- und Knochenvolumen.37 Es können viele Umfänge gemessen werden, darunter die des Arms, des Oberschenkels, der Taille und der Hüfte. Davon ist der Muskelumfang des Arms für die Ernährungsanthropometrie von größtem Interesse, da er zur Beurteilung der Körpermuskelmasse verwendet wird und mit der Proteinreserve korreliert. Der Armumfang wird mit einem Maßband an der äquidistanten Stelle zwischen Akromion und Olekranon gemessen. Da der Armumfang von den Fett- und Muskelkompartimenten abhängt, wurden Formeln zur Schätzung der Muskel- und Fettflächen entwickelt, wobei das Nomogramm von Gurney und Jelliffe verwendet wird. So wird die Muskelfläche als Maß für die Proteinreserve betrachtet, während die Fettfläche die Energiereserve misst. Daraus wird der Muskel-Fett-Index errechnet, das Verhältnis zwischen der Fett- und der Muskelfläche, das sich aus der Division der tricipitalen Hautfalte durch den Armumfang ergibt.38
Ein weiterer Parameter, der bei übergewichtigen oder fettleibigen Personen von Interesse ist, ist die Messung des Taillen- und Hüftumfangs zur Berechnung des so genannten Taille-Hüft-Verhältnisses (WHR). Das WHR ist ein genauer Indikator für die Schätzung der Menge an viszeralem Fett bei einer Person.39 Es sollte jedoch nicht vergessen werden, dass einige Aspekte, wie das Volumen der Gesäßmuskelmasse oder das Alter der Person, die Genauigkeit des WHR als Schätzer etwas verringern.40
Andere Forscher haben Zweifel an der Wirksamkeit der WHR für die Diagnose chronischer Erkrankungen bei Kindern geäußert.41 Im Gegensatz dazu haben viele Studien die Bedeutung der WHR für die Ernährungsbeurteilung bei Kindern und Jugendlichen hervorgehoben, da sie Informationen über die mögliche Entwicklung eines metabolischen Syndroms in der Zukunft liefert.42 Einige Autoren sind sogar der Meinung, dass das WHR einen größeren Vorhersagewert als der BMI für einige Erkrankungen wie Herz-Kreislauf-Erkrankungen oder Diabetes bei Kindern hat.43
Andere epidemiologische Studien an fettleibigen Personen haben ebenfalls festgestellt, dass die Kombination von Bauch- und Hüftumfang der beste diskriminierende Faktor für die Erkennung und Quantifizierung des Risikos einer kardiovaskulären Erkrankung ist und somit eine höhere Sensitivität als der Bauchumfang allein aufweist.44
Der 1992 von Valdez et al.45 vorgeschlagene Konizitätsindex ist ebenfalls von besonderem Wert für die Bewertung der Körperfettverteilung. Dieser Index wird zur Bewertung des Fettvolumens in der Bauchregion von erwachsenen Personen verwendet. Die Anwendung und Wirksamkeit des Konizitätsindex bei Kindern und Jugendlichen wird noch in Frage gestellt. Zur Berechnung des Index werden der Taillenumfang oberhalb der Nabelhöhe in Metern, die maximale Körpergröße der Testperson in Metern und das Gesamtkörpergewicht in Kilogramm benötigt. Der Konizitätsindex betrachtet den menschlichen Körper als einen Zylinder, der an seinem kleineren Ende einen Index von 1,00 hat. Sein größeres Ende entspräche der Basis zweier perfekter Kegel, deren breiterer Punkt mit dem Bauch des Probanden identifiziert würde, was einen Index mit einem Höchstwert von 1,73 darstellen würde.

Im Jahr 1993 zeigten diese Autoren eine hohe Korrelation zwischen dem Konizitätsindex und der WHR (r=0,64-0,86). Im Vergleich zum WHR liefert der Konizitätsindex Informationen über das Gesamtvolumen der Adipositas, berücksichtigt aber im Gegensatz zum WHR nicht den Hüftumfang, was ihm nach Wardle et al.46 einen Vorteil beim Vergleich von Personen mit unterschiedlichem Körperbau verschafft. Trotzdem empfehlen viele Autoren eine genauere Analyse der Fähigkeit des Index, sowohl die abdominale Adipositas als auch seinen potenziellen Wert für die Vorhersage des kardiovaskulären Risikos bei Erwachsenen, Jugendlichen und Kindern zu bewerten.47
Ein weiterer Indikator für das Muster der Fettansammlung bei Kindern ist der Zentralitätsindex, der Messungen der Hautfalten in der Bauchregion und den Gliedmaßen miteinander in Beziehung setzt. Am häufigsten werden die subscapulare und tricipitale Hautfalte gemessen. Hohe Werte des Zentralitätsindex deuten auf ein androides Fettverteilungsmuster hin, während niedrige Werte mit einem gynoiden Fettverteilungsmuster korrelieren.48
Schlussfolgerungen
Überschüssiges Körperfett steht in Zusammenhang mit kardiovaskulären Problemen wie Atherosklerose, Bluthochdruck, Diabetes, Dyslipidämie, chronisch obstruktiver Lungenerkrankung und Osteoarthritis. Daher ist es wichtig, dass das Gesundheitspersonal (sowohl Krankenschwestern als auch Ärzte) in der Anwendung dieser Verfahren geschult und auf dem Laufenden gehalten wird. Die frühzeitige Erkennung und Diagnose von schweren Erkrankungen wie Adipositas und deren Auswirkungen auf die Gesundheit, insbesondere bei der jüngeren Bevölkerung, hängt in gewissem Maße von einem angemessenen Management und der routinemäßigen Anwendung solcher Verfahren in der Risikogruppe ab.
Interessenkonflikte
Der Autor erklärt, dass er keine Interessenkonflikte hat.