Mine fødder kriblede af begejstring over at tale om dagens emne. Jeg ser oftest dette problem hos patienter med dårligt kontrolleret kronisk diabetes, men mange andre diagnoser, f.eks. vitaminmangel, kan også forårsage dette. Hvis du ikke har gættet det endnu, taler vi om neuropati i dag!
Forekomsten af perifer neuropati er set til at være omkring 8 procent hos patienter over 55 år. Men hvis vi ser på de patienter med type 2-diabetes, springer denne procentdel op til 26,4 procent.
Årsagerne til perifer neuropati kan være rigelige. De omfatter infektion, toksisk eksponering, systemiske sygdomme eller arvelige sygdomme. De mest almindelige behandlelige årsager til neuropati omfatter hypothyreose, ernæringsmangel og diabetes.1
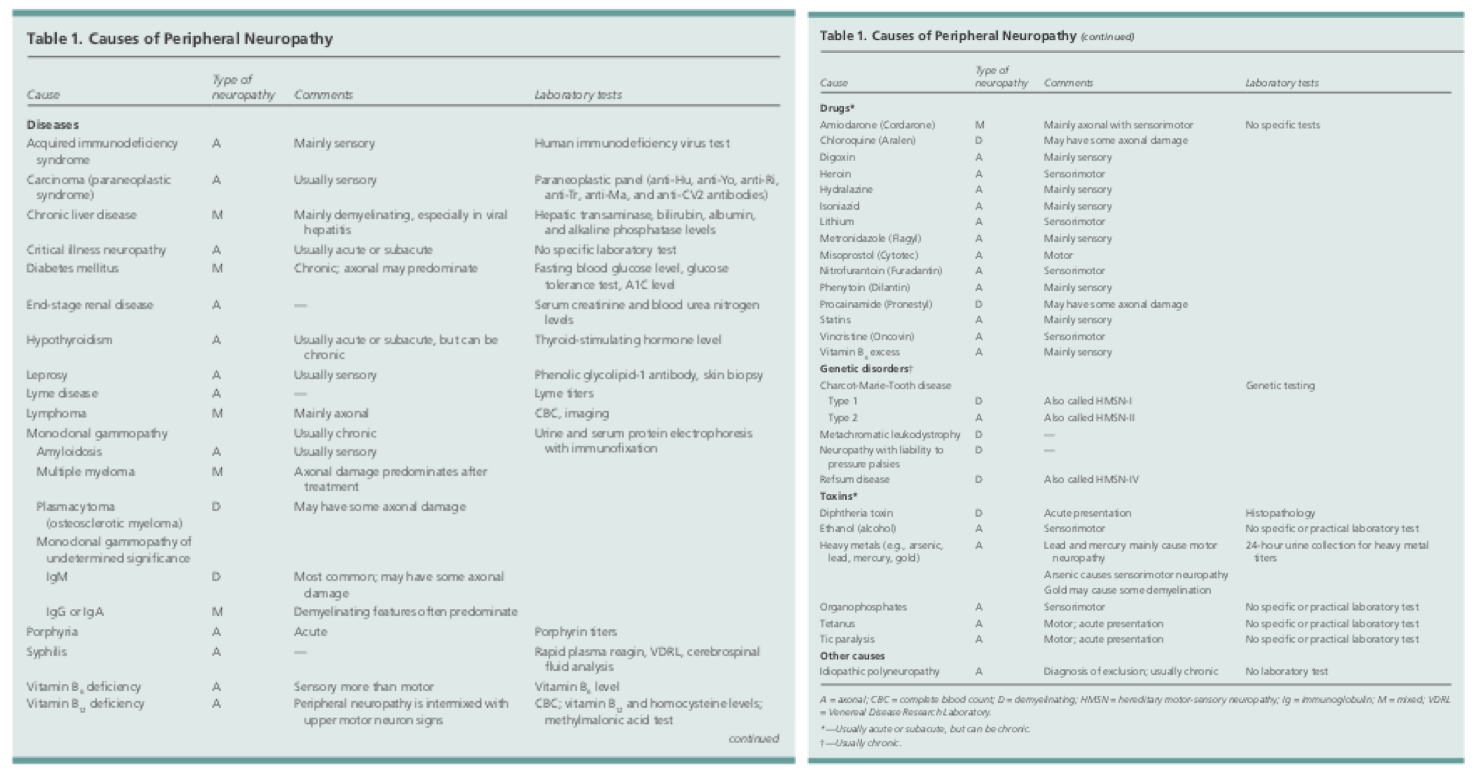
Når en patient kommer ind til dig med klager over prikken, følelsesløshed eller smerter i de perifere ekstremiteter, er det første skridt at klarlægge, om disse symptomer skyldes perifer neuropati eller en lidelse eller læsion i centralnervesystemet.
Hvis problemet er i centralnervesystemet, er der ofte andre ledsagesymptomer, der er forbundet med de neuropatiske symptomer. Disse kan omfatte ataksi, talebesvær, diplopi, kranienerveanomalier/ lammelse, ryg-/halssmerter eller skade eller tarm-/blærenedsættelse.1
I tilfælde af involvering af centralnervesystemet er patientens dybe senereflekser ofte livlige, og deres muskeltonus er spastisk.1
Læsioner i det perifere nervesystem er typisk asymmetriske, og patienten vil have lændesmerter eller nakkesmerter tilknyttet. I disse tilfælde vil de neuropatiske symptomer følge den dermatomale vej for, hvilken nerve rod der er irriteret/komprimeret på.
Symptomerne kan dog være symmetriske, hvilket er mere almindeligt set i tilfælde af diabetisk neuropati.
Andre ting, der skal udfyldes ved den fysiske undersøgelse, omfatter temperatur-, vibrations-, proprioceptions- og pinprick-test. Tab af disse følelsesmålinger i de distale ekstremiteter kan være tegn på perifer neuropati.
I begyndelsen af neuropatitilfælde vil patienterne ofte præsentere sig med progressivt sansetab, smerter, svie eller følelsesløshed i de distale ekstremiteter, og ofte vil det være i en “strømpe- og handskefordeling”.
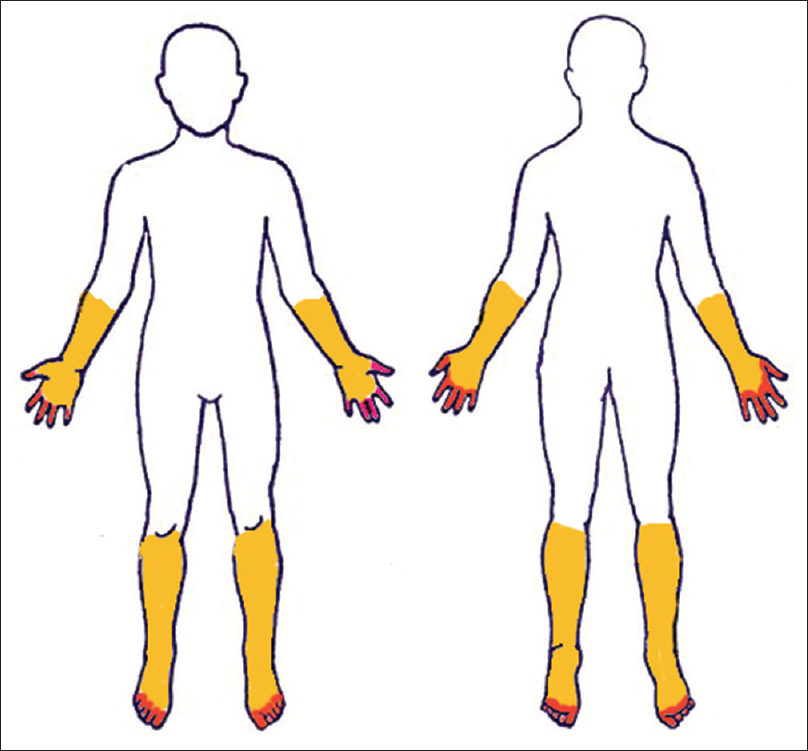
Med tiden skrider følelsesløsheden og smerten fremad proximalt og kan føre til svaghed eller muskelatrofi. Patienter med perifer neuropati forårsaget af en toksisk eksponering kan præsentere lignende symptomer, men ofte vil smerte være det dominerende symptom med høj intensitet, og disse symptomer indtræder og udvikler sig hurtigere.1
I akutte inflammatoriske demyeliniserende sygdomme, såsom Guillain-Barré, eller kroniske demyeliniserende lidelser er svaghed i modsætning til smerte, følelsesløshed eller prikken ofte det første tegn på sygdom.1
Fordelingen af neuropathisymptomer, nedsatte dybe senereflekser og nedsat følesans gør diagnosen perifer neuropati sandsynlig. Nogle årsager til perifer neuropati kan vise sig med symptomer i én nerve (mononeuropati) som f.eks. karpaltunnelsyndromer eller cubital tunnelsyndromer. Andre kan imidlertid vise sig med involvering af flere nerver eller autonom dysfunktion.1
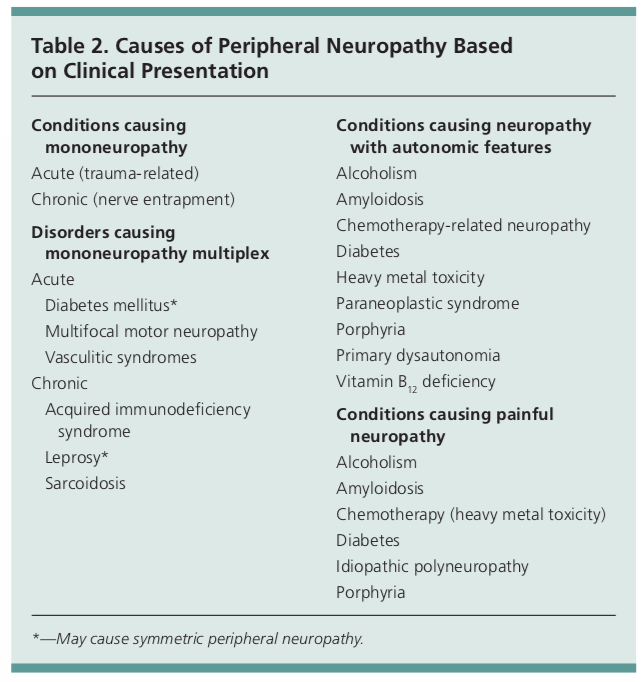
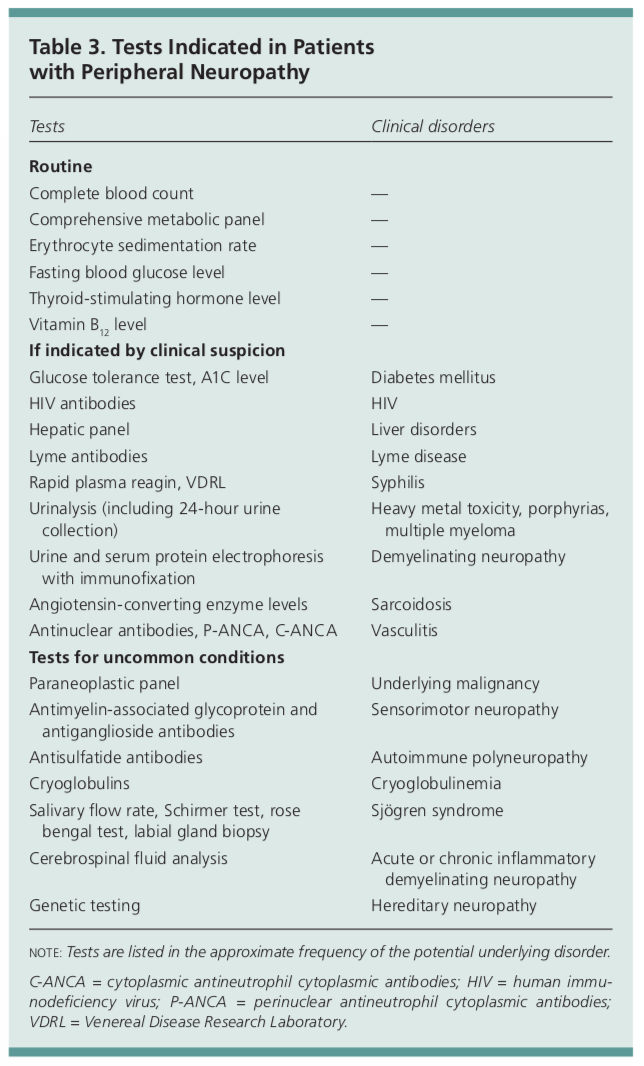
Den indledende diagnostiske test for patienter med perifer neuropati omfatter grundlæggende blodprøver med CBC, CMP, ESR, TSH, A1c og vitamin B12. Andre laboratorieprøver bør rettes på baggrund af fund i anamnese og fysisk undersøgelse.
Disse andre prøver kan omfatte en HIV-screening, Lyme-titrer, hurtig plasma-reagin, urinanalyse med en eventuel 24-timers indsamling for at vurdere for tungmetaltoksicitet, urin- eller serumproteinelektroforese, ACE-niveau, ANA, p-ANCA og c-ANCA.
Test for ualmindelige tilstande omfatter et paraneoplastisk panel til vurdering af eventuel underliggende malignitet, antimyelin-associeret glycoprotein- og antigangliosid-antistoffer, antisulfatidantikstoffer, kryoglobuliner, anti-Ro- og La-antistoffer, CSF-analyse eller genetisk test for arvelige neuropatier.1 De fleste af disse er ofte uden for det omfang, som en primær behandler ville teste for, og neurologisk ekspertise vil være berettiget.
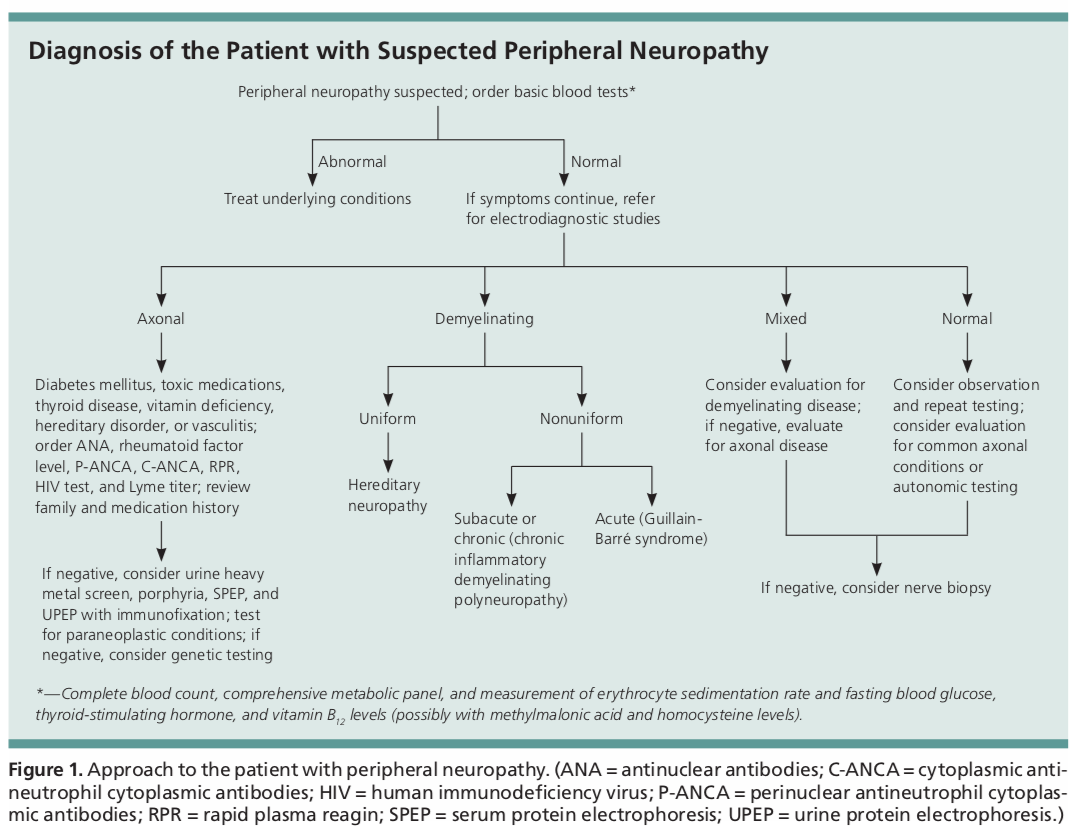
Elektrodiagnostik er ofte indiceret i tilfælde af perifer neuropati, især hvis diagnosen ikke er tydelig efter den første testning. De to typer af testning er nerveledningsundersøgelser (NCS) og elektromyografi (EMG).
Nerveledningsundersøgelsen ser på amplitude, latenstid, form og nerveledningshastighed for de signaler, der transporteres over en specifik testet nerve.1 Axonalt nervetab medfører lavere amplituder, mens demyelinisering fører til længere latenstider og langsommere ledningshastighed.1
Elektromyografi kan vurdere aktiv axonal skade, hvilket ses, hvis der er tilstedeværelse af spontan muskelfiberaktivitet i hvile, forårsaget af manglende neuroregulering.1 Aktionspotentialet i de motoriske enheder vurderes også på EMG-undersøgelser.
Disse tests hjælper med at afgøre, om en neuropati skyldes skade på axonerne, myelinskeden eller begge dele. Normale NCS- og EMG-resultater mindsker sandsynligheden for perifer neuropati, mens unormale test kan hjælpe med at bekræfte diagnosen.
Selv om EMG- og NCS-testning kan hjælpe med at stille diagnosen i de fleste tilfælde, er testningen kun i stand til at vurdere store myeliniserede nervefibre, hvilket begrænser dens følsomhed i forhold til at finde neuropatier i de små nervefibre.1
Hvis diagnosen fortsat ikke er entydig efter laboratorie- og elektrodiagnostisk testning, kan en nervebiopsi overvejes. Dette vil dog skulle gennemføres af en uddannet neurologisk klinik eller neurokirurgi.
Med hensyn til stedet for biopsi er det ofte suralnerven eller den overfladiske peronealnerve, der er målrettet til undersøgelse. Hvis alle ovenstående undersøgelser er normale, eller hvis EMG’en viser en symmetrisk neuropati af axonal type med normale laboratorieundersøgelser og biopsiresultater, formodes diagnosen idiopatisk perifer neuropati.1
Behandlingen af perifer neuropati er opdelt i to separate kategorier, nemlig behandling af den underliggende sygdom, der forårsager symptomerne, og behandling af selve de tilstedeværende symptomer.
Med hensyn til behandlingen af den underliggende ætiologi er denne sygdomsspecifik. Det kan ske ved at fjerne de forårsagende toksiner eller ved medicinering. Yderligere behandlinger kan omfatte korrektion af en ernæringsmangel såsom vitamin B12, udskiftning af skjoldbruskkirtelhormon eller sænkning af blodsukkeret hos ukontrollerede diabetespatienter.
Hvis patienter med akutte inflammatoriske tilstande er det nødvendigt med akut behandling med intravenøse kortikosteroider eller plasmaferese. Derudover kan mekanisk ventilation være indiceret.
Med hensyn til sidstnævnte, behandling af symptomer, findes der flere muligheder for neuropatiske smerter. Disse omfatter gabapentin, pregabalin, carbamazepin, topiramat og antidepressiva såsom amitriptylin eller duloxetin.1
Topisk medicin såsom lidocain og capsaicin kan også give lindring. Andre behandlinger omfatter vægttab, fodpleje, særligt valg af sko og fysioterapi.
Opioider kan spille en rolle i den symptomatiske behandling. Patienterne bør dog vurderes for risiko for afhængighed eller stofmisbrug, før de iværksættes. Narkotika bør ikke være førstevalgsterapi til neuropati, og flere ikke-narkotiske medikamenter bør afprøves og mislykkes før.
En second opinion fra en neurolog bør også overvejes i disse tilfælde, inden narkotisk behandling iværksættes.
Ressourcer
1. Am Fam Physician. Peripheral Neuropathy: Differential Diagnosis and Treatment 2010;81(7):887-892.
2. Ferri’s Clinical Advisor, Neuropathy. 2017.
3. Am Fan Physician. Behandling af smertefuld diabetisk perifer neuropati: En opdatering. 2016;94(3):227-234.
Denne artikel, blog eller podcast bør ikke anvendes i nogen som helst juridisk egenskab, herunder, men ikke begrænset til, at fastlægge standard for pleje i juridisk forstand eller som grundlag for vidneudsagn fra eksperter. Der gives ingen garanti for nøjagtigheden af eventuelle udsagn eller udtalelser i podcasten eller bloggen.