- Key Points
- Indledning
- Metoder
- Resultater
- Sample og deltagernes erfaring
- Gennemsnitlig samlet skade
- Forskel mellem bedømmere fra akut- og rehabiliteringshospitaler?
- Sammenligning med den seneste europæiske analyse
- Plausibilitetskontrol og følsomhedstest
- Diskussion
- Slutning
- Data Availability Statement
- Ethics Statement
- Author Contributions
- Interessekonflikter
- Anerkendelser
- Supplementerende materiale
Key Points
Illicit drugs such as methamphetamine, heroin, and cocaine, and also alcohol were judged particularly harmful.
Opioider (i modsætning til USA, Canada og Australien) og ikke-opioide analgetika, herunder gabapentinoider, blev vurderet som mindre skadelige.
De nuværende love er noget uoverensstemmende med disse skadeklassificeringer.
Indledning
Misbrug af vanedannende psykoaktive stoffer er kendetegnet ved negative sundhedsmæssige og sociale konsekvenser, ikke kun for brugeren, men også for ikke-brugere i samfundet eller samfundet (1, 2). DSM-5 har defineret forskellige specifikke stofrelaterede afhængigheds- og afhængighedstilstande (3), og ICD-10-kodning afspejler forskellige mentale og adfærdsmæssige lidelser i forbindelse med alkohol, tobak, opiater, kokain, stimulanser, hallucinogener, beroligende og hypnotiske midler, cannabis og cannabinoider samt flygtige opløsningsmidler (4).
I løbet af de sidste 15 år er det relative sundhedsmæssige og sociale skadepotentiale af forskellige vanedannende stoffer blevet fastlagt i England (5), Nederlandene (6), Skotland (7), Frankrig (8) og senest i Australien (9) af medicinske og ikke-medicinske afhængighedseksperter. Den gennemsnitlige samlede skadevirkning af forskellige stoffer rapporteres normalt i relative placeringer, baseret på analyser af flere beslutninger (5, 9) eller på “ad hoc”-vurderinger (6-8) ved hjælp af validerede sundhedsmæssige og sociale dimensioner (5). Disse placeringer er ikke nødvendigvis i overensstemmelse med de lovgivningsmæssige og retshåndhævende prioriteringer med hensyn til relativ regulering og kontrol af stoffer, idet alkohol er et godt eksempel på uoverensstemmelse mellem den samlede skadevirkning og kontrolindsatsen (5-9). Nutt et al. var de første til at påvise denne inkongruens (5).
I 2014 kom en gruppe på 40 medicinske og ikke-medicinske misbrugseksperter fra 21 EU-lande til den samme konklusion (10). Denne undersøgelse omfattede 20 stoffer (10). I mellemtiden har der, som i andre vestlige lande, været skiftende mønstre for stofmisbrugstendenser samt politiske rammebetingelser i Tyskland, især
– Stigende misbrug af methamfetamin primært i regioner, der grænser op til Tjekkiet (11-13).
– Stigende forekomst af nye psykoaktive stoffer (NPS), især en overflod af syntetiske cannabinoider og stimulanser (primært cathinoner) (12-14).
– Stigende antal dødelige overdoser med heroin/morfin, opioidholdige og ikke-opioide analgetika, syntetiske opioider, narkotika, amfetamin, amfetaminderivater, methamfetamin og NPS, ledsaget af et fald i antallet af dødsfald som følge af overdoser ved hjælp af lægemidler til behandling af opioidafhængighed, såsom metadon og buprenorphin (11, 15).
– Stigende tilgængelighed af meget potente cannabisprodukter med øget risiko for psykose og afhængighed (11, 13, 16, 17).
– Legalisering af medicinsk marihuana og cannabinoider til medicinsk recept (18).
I betragtning af denne udvikling har vi forsøgt at opdatere vurderingen af de sundhedsmæssige og sociale skader fra stoffer, der ofte misbruges i Tyskland og andre steder, og også af stoffer, der mindre hyppigt misbruges i vores land, men som allerede er på vej frem (11, 12). I denne forbindelse blev syntetiske cannabinoider (14) for første gang medtaget i skadesvurderingerne. Vi inkluderede også indeksundersøgelser af skadesvurderinger for propofol, et intravenøst anæstetikum (19), og nogle ikke-opioide analgetika (NOA), dvs. gabapentinoider, ikke-steroide antiinflammatoriske lægemidler (NSAID’er), flupirtin og triptaner (20-24). Vi besluttede at medtage NOA’er sammen med opioidanalgetika i vores vurderinger, fordi gabapentin og pregabalin (gabapentinoider) for nylig er kommet i fokus inden for afhængighedsmedicin. I det sidste årti har flere lægemiddelovervågningsdatabaser, befolkningsbaserede undersøgelser og caserapporter advaret om deres potentielle misbrugsansvar og formodede bidrag til dødelige overdoser, især i kombination med opioider (22, 23). Selv om NSAID’er almindeligvis anses for ikke at være afhængighedsskabende, er der for nylig fremkommet tilfælderapporter (25, 26) og epidemiologiske (27, 28) såvel som kliniske data (24), som giver anledning til sikkerhedsmæssige betænkeligheder ved denne traditionelle opfattelse. Andre NOA’er har også vist potentielt misbrug og afhængighedsrisiko, f.eks. flurpirtin (21) eller triptaner (20). Derfor fandt vi det klogt at medtage de førnævnte NOA’er for første gang også i en undersøgelse af denne art. Denne undersøgelse er den første af sin art, der omfatter sammenlignende skadesklassificeringer af flere nye misbrugte stoffer, både lovlige/ordinerede og ulovlige.
Metoder
Denne tværsnitsundersøgelse med spørgeskemaer omfattede to på hinanden følgende trin (undersøgelse 1 og undersøgelse 2, se nedenfor), hvor kvantitative spørgeskemaer blev uddelt i skriftlig form blandt tyske eksperter i afhængighedsmedicin. Disse eksperter blev rekrutteret på tyske kongresser og konferencer om afhængighed. Derudover blev spørgeskemaerne sendt via e-mail til 40 ledere af tyske behandlingscentre for stofmisbrug, som blev bedt om at distribuere dem i deres indflydelsesområde blandt andre eksperter i afhængighedsmedicin. Kun de spørgeskemaer, der var blevet udfyldt af læger, som i) var specialister, dvs. havde ekstra ekspertise inden for mindst ét medicinsk speciale, og ii) havde arbejdet i mere end 5 år på tertiære hospitaler inden for behandling af stofmisbrugsforstyrrelser (SUD), blev medtaget i analysen. Eksperternes identitet blev holdt anonym med undtagelse af oplysninger om alder, køn, specialer, års erhvervserfaring, års arbejde inden for tertiær behandling af SUD og hovedfokus for det faglige arbejde (akutbehandling eller rehabiliteringshospital) (tabel 1).
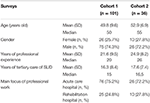
Tabel 1. Deltagernes karakteristika.
Den første undersøgelse blev gennemført fra marts 2016 til september 2017 og vurderede den gennemsnitlige skade af 33 stoffer i i i 5 dimensioner (fysisk skade på brugere, psykologisk skade på brugere, social skade på brugere, fysisk og psykologisk skade på andre og social skade på andre). Som det fremgår af supplerende figur 1, blev disse dimensioner defineret ved hjælp af 16 kriterier, som er blevet valideret i flere undersøgelser af denne type (5, 9, 10) (se afsnittet Supplerende materialer – metoder). Den samlede skade for brugerne og den samlede skade for andre omfattede henholdsvis 3 (fysisk, psykologisk, social) dimensioner og 2 (fysisk & psykologisk, social) dimensioner (for detaljer se supplerende figur 1). Vurderingerne blev foretaget ved hjælp af 5-punktsskalaer (fra “ikke skadelig” til “ekstremt skadelig”).
Spørgeskemaet blev returneret af 122 læger, og af disse blev 101 evalueret, da 21 eksperter ikke opfyldte inklusionskriterierne. Lægerne fik lov til selv at bestemme, om de ville vurdere et stof eller ej, og de blev instrueret om at vurdere deres professionelle erfaring (“ingen/lidt” eller “moderat” eller “meget”) med hvert stof, de havde vurderet. Disse oplysninger var nødvendige for at vurdere validiteten af vurderingerne og for at verificere definerede udelukkelseskriterier, dvs. at et stof med <60 % vurderinger eller mere end 60 % “ingen/lidt erfaring”-vurderinger blev udelukket fra yderligere analyse. Derfor måtte stofferne ayahuasca, khat og kratom udelukkes fra skadesvurderingen (Supplerende figur 2 og 3).
Den anden undersøgelse (vægtning af dimensionerne for at bestemme den samlede skade i figur 1) blev gennemført fra september 2017 til maj 2018 af kohorte 2, som kun blev rekrutteret fra e-mails til de førnævnte 40 ledere af tyske behandlingscentre for stofmisbrug. Denne opfølgende undersøgelse blev administreret efterfølgende, fordi den første undersøgelse var ret omfattende, og det blev anset for sandsynligt, at en kombination af de to undersøgelser ville overbebyrde respondenterne i kohorte 1 og dermed reducere returkvoten. I den anden undersøgelse blev deltagerne bedt om at vurdere den relative vægt (som en andel mellem 0 og 1) af hver af de 5 dimensioner, der blev anvendt i den første undersøgelse, for så vidt angår sammensætningen af den samlede skadevirkning af psykotrope stoffer. Alle de 36 returnerede spørgeskemaer blev medtaget. Vi brugte den gennemsnitlige relative vægt, som de 36 eksperter gav hver dimension til hver dimension, til at beregne den samlede skadevirkning af hvert stof (figur 1). Yderligere oplysninger om beregningen af den samlede skadevirkning af de resterende 30 stoffer og relaterede dataanalyser, herunder sammenligningen med den tidligere EU-klassificering (figur 3), findes i det supplerende materiale.
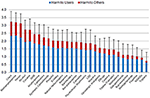
Figur 1. Gennemsnitlig samlet skadevirkning af 30 stoffer (gennemsnitsværdier og standardafvigelser) som vurderet af kohorte 1 på en skala fra 0 (“ikke skadeligt”) til 4 (“ekstremt skadeligt”), vist som skadeligt for brugerne og skadeligt for andre. Det relative bidrag fra de 5 dimensioner (Supplerende figur 1, Supplerende tabel 1) var blevet vægtet af kohorte 2.
Validering af rangordningerne blev først udført ved at evaluere størrelsen af variabiliteten mellem den samlede skadebedømmelse og en af de fem komponentdimensioner. En forskel mellem den samlede skadeklassificering og en af de 5 separate klassifikationer i dimensionerne ≥8 ranger blev betragtet som signifikant og kræver en plausibilitetsforklaring (tabel 2). Der blev foretaget en yderligere validerings-/følsomhedstest ved at erstatte vores af undersøgelsen afledte gennemsnitlige vægte med de konsensusbaserede vægte fra den tidligere EU-undersøgelse (Supplerende tabel 1) og sammenligne de resulterende stof-klassifikationer i Supplerende figur 9 med dem i figur 1 (Supplerende tabel 2).
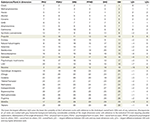
Tabel 2. Plausibilitetskontrol af de samlede skadesranger.
Resultater
Sample og deltagernes erfaring
Speciallægerne havde arbejdet i en median på 15 år (kohorte 1) og 16,5 år (kohorte 2) inden for tertiær behandling af patienter med SUD. Ca. tre ud af fire deltagere arbejdede på hospitaler med akutpleje, mens resten arbejdede på rehabiliteringsklinikker (tabel 1).
Gennemsnitlig samlet skade
Eksperternes vurderinger i de 5 separate dimensioner er vist i (Supplerende figurer 4-8). Hvad angår den samlede skade, blev traditionelle misbrugsstoffer, dvs. kokain (herunder “crack”), methamfetamin, heroin og alkohol, vurderet som værende mest skadelige. NPS, dvs. cathinoner og syntetiske cannabinoider, indtog en underordnet placering i den øverste gruppe af skadelige stoffer. Ketamin, benzodiazepiner, cannabis, psykotrope svampe, LSD, nikotin og opioidanalgetika befandt sig i midterfeltet. Metadon og buprenorphin (begge foretrukket i Tyskland til vedligeholdelsesbehandling af opioidafhængighed) faldt i de lavere intervaller, mens methylphenidat (i Tyskland det foretrukne lægemiddel til ADHD-behandling) og NOA’er lå i de laveste intervaller i skades-ranglisten. Blandt NOA’erne blev gabapentin og pregabalin (gabapentinoider) anset for at være mere skadelige end flupirtin, NSAID’er og triptaner (figur 1).
Forskel mellem bedømmere fra akut- og rehabiliteringshospitaler?
Bedømmelserne fra specialisterne fra akut- og rehabiliteringshospitaler var meget ens, som vist i figur 2.
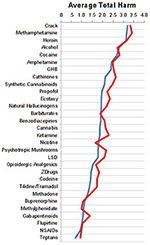
Figur 2. Sammenligning af vurderinger mellem specialister på akuthospitaler (n = 76, blå kurve) vs. rehabiliteringshospitaler (n = 25, rød kurve).
Sammenligning med den seneste europæiske analyse
Denne opdaterede tyske undersøgelse vurderede metadon, nikotin, cannabis og alkohol som mindre skadelige end EU-bedømmere i 2014 (10), mens psykotrope svampe, katinoner, ecstasy, GHB, methamfetamin og crack blev vurderet til at være mere skadelige – se figur 3.
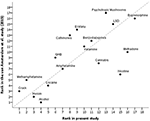
Figur 3. Korrelation mellem den foreliggende vurdering og den seneste EU-vurdering (10) af den samlede skadevirkning af misbrugsstoffer (rs = 0,73). For bedre orientering angiver bisektoren perfekt korrelation (rs = 1).
Plausibilitetskontrol og følsomhedstest
De laveste afvigelser mellem den gennemsnitlige samlede skadesrang og de 5 sundheds- og sociale dimensionsrangeringer blev fundet for de traditionelle illegale stoffer crack (og anden kokain), heroin, methamfetamin og også for alkohol, som også blev rangeret på topplaceringerne med hensyn til skadevirkninger. Det samme gjaldt for GHB og NPS, der rangerede nær toppen, ketamin i midten, opioider i de lavere rækker og de fleste NOA’er (gabapentinoider, flupirtin, triptaner) i de laveste rækker. Der blev konstateret markante forskelle for propofol, cannabis, nikotin og NSAID’er (tabel 2). For nikotin og NSAID’er er der sandsynligvis tale om uforholdsmæssig stor bekymring for fysiske skader (f.eks. kræft, slagtilfælde, hjertesygdomme og KOL for førstnævntes vedkommende og GI-blødninger, nyresygdomme og hjerte-kar-sygdomme for sidstnævntes vedkommende), som er årsag til størstedelen af forskellene for disse stoffer. Hvad angår cannabis, afspejler den tyske litteratur på nuværende tidspunkt en generel opfattelse af relativt lave fysiske skader og omvendt en opfattelse af forhøjede psykosociale skader for brugerne, hvilket dikotomi tjener til at bekræfte diskrepansen her (29-31). Diskrepansen for nikotin (og måske også for propofol til en vis grad) kan til dels skyldes en uventet lav rangordning af psykologiske skader for brugerne, som afviger fra empiriske beviser. Denne potentielle undervurdering kan derfor true gyldigheden af den samlede skadesrangering af disse specifikke stoffer.
Når vi alternativt anvendte de konsensusbaserede vægte fra EU-vurderingsundersøgelsen (10) som en sammenlignende følsomhedstest, fandt vi, at den resulterende rangordning af de samlede skader (Supplerende figur 9) var meget lig vores af undersøgelsen udledte vægtede rangordninger vist i figur 1 (se Supplerende tabel 2 for sammenligning). Dette tyder på, at de udestående/skæve vægtninger af individuelle dimensioner (Supplerende tabel 1) ikke har nogen kritisk indflydelse på de resulterende overordnede skadesrangeringer i vores undersøgelse.
Diskussion
Vores data bekræfter situationen i mange andre lande (5-10) med uoverensstemmelse mellem eksperternes skadesrangeringer af populære misbrugsstoffer og deres regulering i narkotikalovgivningen, som det mest slående fremgår af vurderingen af alkohol – der vurderes at være blandt de mest skadelige stoffer, der misbruges i vores land. Den relativt høje forekomst af brug/misbrug af alkohol (sammenlignet med mindre hyppigt misbrugte, men måske farligere stoffer) bidrager sandsynligvis til dets dimensionsspecifikke vurderinger, f.eks. skade på andre, såvel som til dets overordnede placering. På samme måde kan den faldende forekomst af nikotinbrug i Tyskland (da tobaksrygning er blevet forbudt på mange offentlige steder som f.eks. hospitaler, uddannelsesinstitutioner, offentlige transportmidler, restauranter, pubber og diskoteker i løbet af de sidste ca. 10 år) bidrage til en lavere end forventet rangering af skadevirkninger. Desuden bør det nævnes, at nikotinbrug, på trods af dets evne til at skabe betydelig adfærdsmæssig afhængighed, næppe er forbundet med dramatiske psykiatriske virkninger, f.eks. i modsætning til brug af alkohol eller hallucinogener. Denne undersøgelse var den første, der sammenlignede skadevirkningerne af forskellige NOA’er med skadevirkningerne af velkarakteriserede misbrugsstoffer, og som forventet er skadevirkningerne af NOA’er betydeligt mindre end skadevirkningerne af de traditionelle misbrugsstoffer. Nærværende undersøgelse var også den første, der inkluderede syntetiske cannabinoider og propofol i et skema med en samlet rangordning af skader, hvilket kan være gavnligt for psykoedukation af brugere, for lovgivningsmæssige overvejelser eller for fastlæggelse af politiske indsatsområder for sundhedsfremme.
NPS (cathinoner og syntetiske cannabinoider) er her blevet placeret i den øverste skadestærskelgruppe. Politikere og klinikere ville have gavn af yderligere data om NPS-fænomenet, f.eks. den tilknyttede sygelighed (32, 33) og dødelighed, som er stigende (33).
Sammenlignet med EU-vurderingen fra 2014 (10) blev cannabis, metadon og nikotin vurderet som mindre skadelige, mens crack, methamfetamin, GHB, cathinoner, ecstasy og psykotrope svampe blev vurderet som mere skadelige (figur 3). Cannabis og hallucinogener (dvs. ketamin, psykotrope svampe og LSD) blev anset for at være på samme skadelige niveau som benzodiazepiner eller barbiturater. Det bør nævnes, at psilocybin (i figur 1 opført som psykotrope svampe) og LSD begge har haft et genopstået terapeutisk potentiale i forbindelse med psykiatriske sygdomme og synes at udvise et lavt misbrugspotentiale i den sammenhæng (34).
Det er interessant at bemærke, at opioidanalgetika ikke var blandt de skadelige stoffer i den øverste række af skadelige stoffer. Dette kan måske hænge sammen med, at en “opioidepidemi” (som den i USA, Canada og Australien) endnu ikke er synlig i Tyskland eller i Vesteuropa (35-38). De relativt lave skadelige rangeringer af receptpligtige opioider i vores undersøgelse står i skarp kontrast til den høje stigmatisering af ulovlige opioider. Disse resultater er i overensstemmelse med en analyse af ni eksperter (8 fra Det Forenede Kongerige og 1 fra Nederlandene), som tyder på, at de samlede skader ved ikke-medicinsk anvendte receptpligtige opioider er mindre end halvdelen af skaderne ved injiceret gadeheroin (39).
Methadon blev vurderet som mindre skadeligt end standardopioidanalgetika, hvilket synspunkt kan være forudindtaget af afhængighedsmedicinske lægers opfattelse af metadon primært som en standardopioidafhængighedsvedligeholdelsesbehandling, som i denne sammenhæng gentagne gange er blevet vist at reducere morbiditet og mortalitet (15). I forbindelse med ulovlig brug og misbrug er metadons skadevirkninger (f.eks. apnø- og torsades-de-pointe-dødsfald, afhængighed og omdirigering) naturligvis betydeligt større end for flere andre stoffer, der er rangeret over metadon. Dette afslører en væsentlig begrænsning ved undersøgelser af lægemidlers skadeklassificering baseret på subjektive vurderinger, da de måske ikke giver mulighed for at skelne klart mellem skaderne ved et lægemiddel med terapeutisk indikation i en medicinsk sammenhæng og ulovlig brug/misbrug uden for denne sammenhæng. Disse uoverensstemmelser i rangordningen af analgetika blandt andre midler tyder på, at vurderingsmændenes erfaring med smertemedicin måske også burde have været undersøgt.
Det kan ikke udelukkes, at vores vurderinger kan være skævvredet i retning af storbyernes snarere end landdistrikternes opfattelse af skadevirkninger af stofbrug; afklaring af dette ville kræve yderligere undersøgelser i større stikprøver. Også en mulig kønsindflydelse på opfattelser af stofskader blev ikke eksplicit undersøgt her (40, 41). Da vi havde sendt spørgeskemaerne ud uden at spore alle modtagere og anmodede om videresendelse til andre tyske eksperter i afhængighedsmedicin, er vi ikke i stand til at give oplysninger om det nøjagtige antal eksperter, der i sidste ende modtog vores spørgeskemaer. En sådan fremgangsmåde er dog ikke usædvanlig for undersøgelser af denne art (5). Andre begrænsninger i lighed med tidligere undersøgelser (5-10) omfatter det forhold, at det foreliggende arbejde ikke kan gøre krav på at opfylde strenge krav til repræsentativitet. Vi forsøgte at reducere subjektivitetsbias ved at rekruttere en stor og homogen undersøgelsesgruppe (alle læger med speciale i afhængighedsmedicin). Der findes imidlertid ingen officiel statistik over, hvor mange specialister med mere end 5 års erfaring i tertiær behandling af SUD, der arbejdede i Tyskland på undersøgelsestidspunktet. Vi anslår, at dette tal ligger et sted mellem 250 og 500 læger, og vores stikprøve kan derfor give et mindretalssynspunkt. I Tyskland er eksperter i afhængighedsmedicin normalt psykiatere eller praktiserende læger. I modsætning til de engelske (5), EU- (10) og australske (9) undersøgelser anvendte vi ingen konsensus-feedbacks. Selv om dette yderligere skridt kan have øget sandsynligheden for, at undersøgelsesdeltagerne var enige (42), besluttede vi os imod denne fremgangsmåde, fordi konsensusbaserede beslutninger i sig selv ikke eliminerer subjektivitet (43), og der findes ingen “one-size-fits-all-metode” til vurdering af fordele-risiko (44). Desuden anvendte tidligere konsensusbaserede undersøgelser mindre stikprøver, der omfattede misbrugseksperter fra forskellige erhverv (5, 9, 10), hvis heterogenitet af erfaringer med behandling af SUD mere sandsynligt krævede en konsensusbaseret beslutningsstrategi end vores homogene gruppe. I lighed med de nederlandske (6), skotske (7) og franske forskningsgrupper (8) foretog vi en “ad hoc”-vurdering ved hjælp af validerede sundhedsmæssige og sociale dimensioner, som er blevet anvendt i tidligere (5, 10) og nyere (9) empiriske undersøgelser. Denne beslutning om at anvende et “ad hoc”-format maksimerede returneringen af udfyldte spørgeskemaer.
Afhængigt af den nye inddragelse af NOA’er, syntetiske cannabinoider og propofol er der nogle få styrker ved den foreliggende undersøgelse: (i) udnyttelsen af en af de største stikprøver i denne type undersøgelse; (ii) deltagernes betydelige flerdimensionelle afhængighedsmedicinske erfaring, herunder erfaring som rehabiliteringsklinikspecialister (figur 2), som i Tyskland fokuserer stærkt på psykosociale dimensioner og resultater; (iii) sammenligning med den tidligere EU-klassificering (figur 3); og (iv) tilføjelse af sammenligninger af placeringer af ulovlige og lovlige stoffer til den nuværende litteratur.
Resultaterne af denne tværsnits-spørgeskemaundersøgelse ajourfører den gennemsnitlige samlede skade (med komponentskader fra forskellige sundhedsmæssige og sociale dimensioner) som følge af brug/misbrug af forskellige psykoaktive stoffer (herunder receptpligtige smertestillende midler) set ud fra tyske speciallæger i afhængighedsmedicin. Det skal dog understreges, at disse relative overordnede rangordninger gælder for risici på befolkningsniveau, og afhængigt af den individuelle og situationsbestemte kontekst samt intensiteten af det individuelle misbrug kan næsten alle psykoaktive stoffer anvendes på en meget farlig og skadelig måde.
Slutning
Denne undersøgelse giver en opdateret tysk misbrugsmedicinsk ekspert-rangordning af de gennemsnitlige samlede skader samt skader i specifikke sundhedsmæssige og sociale dimensioner af forskellige psykoaktive stoffer, herunder analgetika. Alkohol blev vurderet til at være blandt de mest skadelige vanedannende stoffer sammen med heroin, kokain, methamfetamin, GHB og NPS (dvs. syntetiske cannabinoider og cathinoner). De forhøjede risici ved alkohol er i nogen grad i uoverensstemmelse med den tyske narkotikalov, som ligner de fleste lande. Cannabis og ketamin blev placeret i midterfeltet på linje med benzodiazepiner. Terapeutisk anvendte stoffer som ikke-opioide analgetika, methylphenidat og opioider blev vurderet til i det store og hele at være de mindst skadelige på nuværende tidspunkt. En sådan relativ sikkerhedsopfattelse kan dog helt sikkert ændre sig, hvis misbrugs- og misbrugsmønstre ændrer sig over tid (45).
Data Availability Statement
Rådataene, der understøtter konklusionerne i denne artikel, vil blive stillet til rådighed af forfatterne uden unødige forbehold.
Ethics Statement
Undersøgelserne, der involverer menneskelige deltagere, blev gennemgået og godkendt af Ethik-Kommission der Medizinischen Fakultät der Universität Duisburg-Essen. Skriftligt informeret samtykke til deltagelse var ikke påkrævet for denne undersøgelse i overensstemmelse med den nationale lovgivning og de institutionelle krav.
Author Contributions
UB: Konception og design. MSp: analyse af data. UB og MSp: indsamling og fortolkning af data. UB: udarbejdelse af artiklen. Alle forfattere: kritisk revision af den for vigtigt intellektuelt indhold.
Interessekonflikter
NS har modtaget honorarer for flere aktiviteter (f.eks. rådgivende bestyrelsesmedlemsskab, foredrag, manuskripter) fra AbbVie, Camurus, Hexal, Janssen-Cilag, MSD, Medice, Mundipharma, Reckitt-Benckiser/Indivior og Sanofi-Aventis. I de sidste tre år har han deltaget i kliniske forsøg finansieret af medicinalindustrien. TA har modtaget honorarer (f.eks. rådgivende bestyrelsesmedlemsskab) og/eller uddannelsesstøtte fra Janssen-Cilag, Medice og Otsuka-Lundbeck NW har modtaget honorarer for (ikke produktrelaterede) foredrag (Janssen-Cilag, mundipharma og Reckitt-Benckiser/Indivior), I løbet af de sidste 3 år har han deltaget i kliniske forsøg finansieret af medicinalindustrien og modtaget offentlig støtte (BayStMGP) til evaluering af Take-Home Naloxon. TH har modtaget honorarer for adskillige aktiviteter (f.eks. medlemskab af rådgivende råd, foredrag) fra Janssen-Cilag, Amomed, Shire, Takeda, Servier MSo har arbejdet som konsulent eller har modtaget talerstøtte fra Ammomed, Indivior, Camurus i de sidste 3 år. JR har modtaget honorarer for deltagelse i advisory boards, konsulentbistand og foredrag fra AbbVie, Camurus, Gilead, Hexal, Indivior og Sanofi-Aventis. JK har modtaget honorarer fra Bayer, Janssen, Lundbeck, Neuraxpharm, Otsuka Pharma, Schwabe og Servier for at holde foredrag på konferencer og modtaget økonomisk støtte til rejser. Han har modtaget økonomisk støtte til investigatorinitierede forsøg fra Medtronic GmbH. HM er også tilknyttet en privat praksis (Northern Anesthesia; Pain Medicine, LLC, Eagle River, AK, USA), som ikke har nogen betydning for denne undersøgelse.
De resterende forfattere erklærer, at forskningen blev udført uden kommercielle eller økonomiske relationer, der kunne opfattes som en potentiel interessekonflikt.
Anerkendelser
Vi takker hjerteligt Jennifer Haverkemper, MSc (psykologi), for hendes hjælp med at udvikle spørgeskemaet til kohorte 1, og Ann-Christin Kanti, MD, for indtastning og vedligeholdelse af data. Vi takker også Gabriele Lührmann, chefsekretær for afdelingen for psykiatri, psykoterapi og psykosomatik på EVK Castrop-Rauxel, for at organisere korrespondancen med kolleger. Vi takker også de mange læger, som venligst tog sig tid til at deltage i dette projekt.
Supplementerende materiale
Det supplerende materiale til denne artikel kan findes online på: https://www.frontiersin.org/articles/10.3389/fpsyt.2020.592199/full#supplementary-material
1. Korpi ER, den Hollander B, Farooq U, Vashchinkina E, Rajkumar R, Nutt DJ, et al. Virkningsmekanismer og vedvarende neuroplasticitet ved misbrugsmidler. Pharmacol Rev. (2015) 67:872-1004. doi: 10.1124/pr.115.010967
CrossRef Full Text | Google Scholar
2. Morgen K. Counseling og professionel identitet i det 21. århundrede. Stofmisbrugsforstyrrelser og afhængighed. Thousand Oaks, CA: Sage Publications, Inc (2017).
Google Scholar
3. APA American Psychiatric Association. Diagnostic and Statistical Manual of Mental Disorders (Diagnostisk og statistisk manual for psykiske lidelser). 5th ed. Washington, DC: APA (2013).
Google Scholar
4. Dilling H, Freyberger H. Taschenführer zur ICD-10-Klassifikation psychischer Störungen. Bern: Huber Verlag (2006).
Google Scholar
5. Nutt DJ, King LA, Phillips LD. Den Uafhængige Videnskabelige Komité for Narkotika. Drug harms in the UK: a multicriteria decision analysis. Lancet. (2010) 376:1558-65. doi: 10.1016/S0140-6736(10)61462-6
CrossRef Full Text | Google Scholar
6. van Amsterdam J, Opperhuizen A, Koeter M, van den Brink W. Ranking the harm of alcohol, tobacco and illicit drugs for the individual and the population. Eur Addict Res. (2010) 16:202-7. doi: 10.1159/000317249
CrossRef Full Text | Google Scholar
7. Taylor M, Mackay K, Murphy J, McIntosh A, McIntosh C, Anderson S, et al. K kvantificering af RR af skader på sig selv og andre som følge af stofmisbrug: resultater fra en undersøgelse af kliniske eksperter i hele Skotland. BMJ Open. (2012) 2:e000774. doi: 10.1136/bmjopen-2011-000774
CrossRef Full Text | Google Scholar
8. Bourgain C, Falissard B, Blecha L, Benyamina A, Karila L, Reynaud M. A damage/benefit-evaluering af brugen af afhængighedsskabende produkter. Addiction. (2012) 107:441-50. doi: 10.1111/j.1360-0443.2011.03675.x
CrossRef Full Text | Google Scholar
9. Bonomo Y, Norman A, Biondo S, Bruno R, Daglish M, Dawe S, et al. The Australian drug harms ranking study. J Psychopharmacol. (2019) 33:759-68. doi: 10.1177/0269881119841569
CrossRef Full Text | Google Scholar
10. van Amsterdam J, Nutt D, Phillips L, van den Brink W. European rating of drug harms. J Psychopharmacol. (2015) 29:655-60. doi: 10.1177/0269881115581980
CrossRef Full Text | Google Scholar
11. DSB (Drogen und Suchtbericht 2018). Die Drogenbeauftragte der Bundesregierung. (2018). Tilgængelig online på: https://www.drogenbeauftragte.de/fileadmin/dateien-dba/Drogenbeauftragte/Drogen_und_Suchtbericht/pdf/DSB-2018.pdf (besøgt den 6. januar 2020).
Google Scholar
12. Atzendorf J, Rauschert C, Seitz N, Lochbühler K, Kraus L. Brugen af alkohol, tobak, ulovlige stoffer og lægemidler. Et skøn over forbrug og stofrelaterede lidelser i Tyskland. Dtsch Arztebl Int. (2019) 116:577-84. doi: 10.3238/arztebl.2019.0577
CrossRef Full Text | Google Scholar
13. Seitz NN, Lochbühler K, Atzendorf J, Rauschert C, Pfeiffer-Gerschel T, Kraus L. Trends in substance use and related disorders-analysis of the epidemiological survey of substance abuse 1995 to 2018. Dtsch Arztebl Int. (2019) 116:585-91. doi: 10.3238/arztebl.2019.0585
CrossRef Full Text | Google Scholar
14. Scherbaum N, Schifano F, Bonnet U. Nye psykoaktive stoffer (NPS) – en udfordring for misbrugsbehandlingstilbuddene. Farmakopsykiatri. (2017) 50:116-22. doi: 10.1055/s-0043-102059
CrossRef Full Text | Google Scholar
15. Dematteis M, Auriacombe M, D’Agnone O, Somaini L, Szerman N, Littlewood R, et al. Anbefalinger for buprenorphin- og metadonbehandling ved opioidbrugsforstyrrelser: europæisk konsensus. Expert Opin Pharmacother. (2017) 18:1987-99. doi: 10.1080/14656566.2017.1409722
CrossRef Full Text | Google Scholar
16. Chandra S, Radwan MM, Majumdar CG, Church JC, Freeman TP, ElSohly MA. Nye tendenser i hashpotens i USA og Europa i løbet af det sidste årti (2008-2017). Eur Arch Psychiatry Clin Neurosci. (2019) 269:5-15. doi: 10.1007/s00406-019-00983-5
CrossRef Full Text | Google Scholar
17. Di Forti M, Quattrone D, Freeman TP, Tripoli G, Gayer-Anderson C, Quigley H, et al. The contribution of cannabis use to variation in the incidence of psychotic disorder across Europe (EU-GEI): a multicentre case-control study (bidrag fra cannabisbrug til variationen i forekomsten af psykotiske lidelser i Europa (EU-GEI): en multicenter case-control-undersøgelse). Lancet Psychiatry. (2019) 6:427-36. doi: 10.1016/S2215-0366(19)30048-3
CrossRef Full Text | Google Scholar
18. EONN Det Europæiske Overvågningscenter for Narkotika og Narkotikamisbrug. 2018 Medicinsk brug af cannabis og cannabinoider: Spørgsmål og svar til brug for politikudformning. Luxembourg: Den Europæiske Unions Publikationskontor (2018). Tilgængelig online på: http://www.emcdda.europa.eu/system/files/publications/10171/20185584_TD0618186ENN_PDF.pdf (besøgt den 6. januar 2020).
Google Scholar
19. Bonnet U. Vurdering af afhængighedsrisikoen ved propofol. Fortschr Neurol Psychiatry. (2011) 79:442-52. doi: 10.1055/s-0031-1273411
CrossRef Full Text | Google Scholar
20. Beau-Salinas F, Jonville-Béra AP, Cissoko H, Bensouda-Grimaldi L, Autret-Leca E. Drug dependence associated with triptans and ergot derivatives: a case/non-case study. Eur J Clin Pharmacol. (2010) 66:413-7. doi: 10.1007/s00228-009-0769-6
CrossRef Full Text | Google Scholar
21. Gahr M, Freudenmann RW, Connemann BJ, Hiemke C, Schönfeldt-Lecuona C. Misbrugsansvar for flupirtine revisited: implikationer af spontane indberetninger af bivirkninger ved lægemidler. J Clin Pharmacol. (2013) 53:1328-33. doi: 10.1002/jcph.164
CrossRef Full Text | Google Scholar
22. Evoy KE, Morrison MD, Saklad SR. Misbrug og misbrug af pregabalin og gabapentin. Narkotika. (2017) 77:403-26. doi: 10.1007/s40265-017-0700-x
CrossRef Full Text | Google Scholar
23. Bonnet U, Scherbaum N. Hvor vanedannende er gabapentin og pregabalin? En systematisk gennemgang. Eur Neuropsychopharmacol. (2017) 27:1185-2015. doi: 10.1016/j.euroneuro.2017.08.430
CrossRef Full Text | Google Scholar
24. Bonnet U, Strasser JC, Scherbaum N. Screening for fysisk og adfærdsmæssig afhængighed af ikke-opioide analgetika i en tysk ældre hospitalspopulation. Addict Behav. (2019) 90:265-71. doi: 10.1016/j.addbeh.2018.11.009
CrossRef Full Text | Google Scholar
25. Etcheverrigaray F, Grall-Bronnec M, Blanchet M, Jolliet P, Victorri-Vigneau C. Ibuprofenafhængighed: en case report. Pharmacopsychiatry. (2014) 47:115-7. doi: 10.1055/s-0034-1371868
CrossRef Full Text | Google Scholar
26. Godersky ME, Vercammen LK, Ventura AS, Walley AY, Saitz R. Identifikation af en brugsforstyrrelse af ikke-steroide antiinflammatoriske lægemidler: en caserapport. Addict Behav. (2017) 70:61-4. doi: 10.1016/j.addbeh.2017.02.008
PubMed Abstract | CrossRef Full Text | Google Scholar
27. Cryer B, Barnett MA, Wagner J, Wilcox CM. Overforbrug og misopfattelser af ikke-steroide antiinflammatoriske lægemidler i USA. Am J Med Sci. (2016) 352:472-80. doi: 10.1016/j.amjms.2016.08.028
CrossRef Full Text | Google Scholar
28. Wójta-Kempa M, Krzyzanowski DM. Korrelater til misbrug og misbrug af smertestillende midler i håndkøb blandt den voksne befolkning i Wrocław (Polen). Adv Clin Exp Med. (2016) 25:349-60. doi: 10.17219/acem/58887
CrossRef Full Text | Google Scholar
29. Hölscher F, Bonnet U, Scherbaum N. Anvendelse af et ambulant behandlingscenter for hashmisbrug. Nervenarzt. (2008) 79:571-6. doi: 10.1007/s00115-008-2412-7
CrossRef Full Text | Google Scholar
30. Bonnet U, Specka M, Scherbaum N. Hyppig ikke-medicinsk cannabisbrug: helbredsmæssige følger og effektiviteten af afvænningsbehandling. Dtsch Med Wochenschr. (2016) 141:126-31. doi: 10.1055/s-0041-106313
CrossRef Full Text | Google Scholar
31. Schneider D. Konsumfolgen und Behandlungsbedarf von Cannabis-Intensivkonsumenten/innen im ambulanten setting. Sucht. (2016) 62:23-30. doi: 10.1024/0939-5911/a000405
CrossRef Full Text | Google Scholar
32. Foti F, Marti M, Ossato A, Bilel S, Sangiorgi E, Botrè F, et al. Fænotypiske virkninger af kronisk og akut brug af methiopropamin i en musemodel. Int J Legal Med. (2019) 133:811-20. doi: 10.1007/s00414-018-1891-8
CrossRef Full Text | Google Scholar
33. Corkery JM, Schifano F, Martinotti G. Hvordan dødsfald kan hjælpe klinikere og politiske beslutningstagere med at forstå risiciene ved nye psykoaktive stoffer. Br J Clin Pharmacol. (2020) 86:482-98. doi: 10.1111/bcp.14183
CrossRef Full Text | Google Scholar
34. Chi T, Gold JA. En gennemgang af det nye terapeutiske potentiale af psykedeliske stoffer til behandling af psykiatriske sygdomme. J Neurol Sci. (2020) 411:116715. doi: 10.1016/j.jns.2020.116715
CrossRef Full Text | Google Scholar
35. Häuser W, Schug S, Furlan AD. Opioidepidemien og nationale retningslinjer for opioidbehandling af kroniske smerter uden for kræft: et perspektiv fra forskellige kontinenter. Pain Rep. (2017) 2:e599. doi: 10.1097/PR9.0000000000000599
CrossRef Full Text | Google Scholar
36. Kraus L, Seitz NN, Schulte B, Cremer-Schaeffer P, Braun B, Verthein U, et al. Estimering af antallet af personer med opioidafhængighed i Tyskland. Dtsch Arztebl Int. (2019) 116:137-43. doi: 10.3238/arztebl.2019.0137
CrossRef Full Text | Google Scholar
37. Rosner B, Neicun J, Yang JC, Roman-Urrestarazu A. Opioidforskrivningsmønstre i Tyskland og den globale opioidepidemi: systematisk gennemgang af tilgængelig evidens. PLoS ONE. (2019) 14: e0221153. doi: 10.1371/journal.pone.0221153
CrossRef Full Text | Google Scholar
38. Meyer A, LeClair C, McDonald JV. Udskrivning af receptpligtige opioider i Vesteuropa og USA. R I Med J. (2020) 103:45-8.
Google Scholar
39. van Amsterdam J, Phillips L, Henderson G, Bell J, Bowden-Jones O, Hammersley R, et al. Ranking the harm of non-medically used prescription opioids in the UK. Regul Toxicol Pharmacol. (2015) 73:999-1004. doi: 10.1016/j.yrtph.2015.09.014
CrossRef Full Text | Google Scholar
40. Bodnar RJ, Kest B. Kønsforskelle i opioidanalgesi, hyperalgesi, tolerance og tilbagetrækning: centrale virkningsmekanismer og roller for gonadale hormoner. Horm Behav. (2010) 58:72-81. doi: 10.1016/j.yhbeh.2009.09.012
CrossRef Full Text | Google Scholar
41. Di Nicola M, Ferri VR, Moccia L, Panaccione I, Strangio AM, Tedeschi D, et al. Kønsforskelle og psykopatologiske træk i forbindelse med vanedannende adfærd hos unge. Front Psychiatry. (2017) 8:256. doi: 10.3389/fpsyt.2017.00256
PubMed Abstract | CrossRef Full Text | Google Scholar
42. Phillips LD, Banae Costa CA. Gennemsigtig prioritering, budgettering og ressourceallokering med multikriteriel beslutningsanalyse og beslutningskonferencer. Ann Operat Res. (2007) 154:51-68. doi: 10.1007/s10479-007-0183-3
CrossRef Full Text | Google Scholar
43. Rolles S, Measham F. Questioning the method and utility of ranking drug harms in drug policy. Int J Drug Policy. (2011) 22:243-6. doi: 10.1016/j.drugpo.2011.04.004
CrossRef Full Text | Google Scholar
44. Mt-Isa S, Hallgreen CE, Wang N, Callréus T, Genov G, Hirsch I, Hobbiger SF, et al. Afvejning af fordele og risici ved lægemidler: en systematisk gennemgang og klassificering af de tilgængelige metoder. Pharmacoepidemiol Drug Saf . (2014) 23:667-78. doi: 10.1002/pds.3636
PubMed Abstract | CrossRef Full Text | Google Scholar
45. Martinotti G, de Risio L, Vannini C, Schifano F, Pettorruso M, Di Giannantonio M. Stofrelateret eksogen psykose: et postmoderne syndrom. CNS Spectr. (2020) 1-8. doi: 10.1017/S1092852920001479
CrossRef Full Text | Google Scholar