Introducción
El análisis de la composición corporal es una parte esencial de la evaluación del estado nutricional. Para definir la composición corporal, es conveniente recordar que Wang et al.1 la definieron como la rama de la biología humana que se ocupa de la cuantificación in vivo de los componentes del cuerpo, de las relaciones cuantitativas entre los componentes y de los cambios cuantitativos en los componentes relacionados con los factores que influyen.
Por otra parte, según Valtueña et al,2 el estudio de la composición corporal es indispensable para comprender los efectos de la dieta, el ejercicio físico, las enfermedades y el crecimiento físico, entre otros factores ambientales, sobre nuestro cuerpo.
Modelos de composición corporal
El análisis adecuado de la composición corporal requiere la delimitación de la misma en función de sus diferentes componentes, dando lugar a diferentes composiciones corporales o modelos compartimentados. Así, Behnke3 propuso un modelo de análisis de la composición corporal basado en la aplicación del principio de Arquímedes, en el que el peso corporal estaba representado por dos componentes principales, la masa grasa y la masa libre de grasa. A partir de este modelo bicompartimental, Keys y Brozek4 desarrollaron uno nuevo. Estos autores dividieron el cuerpo en cuatro componentes básicos: masa grasa, masa ósea, agua y proteínas.
En 1921, Matiegka,5 considerado el padre de la composición corporal, desarrolló un modelo para el fraccionamiento de la masa corporal, el llamado modelo de cuatro compartimentos. Este modelo considera una composición basada en cuatro componentes básicos: masa grasa, masa muscular, masa ósea y masa residual. A partir de los años 70, este modelo se modificó según las propuestas de Ross y Wilson,6 terminando en el modelo de cinco componentes de Drinkwater7 y Kerr8 y su modificación por Berral et al.9 Este último modelo de cinco compartimentos se centra en cinco componentes o niveles de estudio con estructuras y composición cada vez más complejas.1 Así, el primer componente está representado por el nivel atómico o elemental, formado por elementos como el oxígeno (60%), el carbono (20%), el hidrógeno (15%) y el calcio y el nitrógeno (1% cada uno), entre otros. Un segundo nivel, también llamado molecular o químico, está formado por agua (60%), lípidos (15%), proteínas (18%), glucógeno (1%) y minerales (6%). El tercer nivel, o celular, se refiere a la masa celular, los fluidos extracelulares, los sólidos extracelulares y la grasa. El cuarto nivel, conocido como nivel histológico o tisular, incluye elementos como el músculo esquelético, el músculo no esquelético, el tejido blando, el tejido adiposo y el hueso. El quinto y último nivel se conoce también como nivel corporal total. La Fig. 1 muestra el modelo multicompartimental o de cinco niveles de la composición corporal.
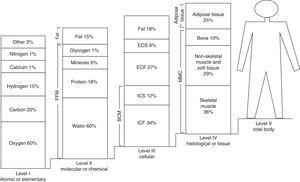
Modelo multicompartimental o de cinco niveles de composición corporal. ECF: líquido extracelular; ICF: líquido extracelular; BCM: ICF+ICS: masa celular corporal; FFM: masa libre de grasa; BLM: masa magra corporal; ECS: sólidos extracelulares; ICS: sólidos intracelulares.
Modelo de dos componentes o bicompartimental
El modelo de dos componentes o bicompartimental es el más utilizado para analizar la composición corporal en humanos. Este modelo supone la división de los componentes corporales en dos compartimentos, la masa grasa total y la masa libre de grasa, es decir, la consideración de los dos compartimentos a nivel molecular.10 Según este modelo, las características químicas y la densidad de ambos compartimentos permanecen constantes, siendo la densidad para la masa grasa total de 0,9007g/mL a una temperatura de 36°C.11 Según este modelo, la masa grasa total es anhidra, aunque su grado de hidratación en adultos sanos es del 13%, como se verá más adelante. La masa libre de grasa tiene una densidad de 1.1000g/mL a una temperatura de 36°C12 y un contenido de agua del 73%, incluyendo especialmente una concentración de potasio de 150mequiv./L.
Masa grasa total
Para el organismo la masa grasa total representa un componente esencial, tanto como reserva energética como aislante de los nervios. Este componente puede variar en los sujetos en función de la edad y el sexo y a lo largo del tiempo13 (Fig. 2). El 83% de la masa grasa total es tejido adiposo, del cual el 50% se localiza de forma subcutánea. La distribución del tejido graso en el cuerpo es irregular, con diferencias entre la capa grasa de reserva y la grasa esencial.
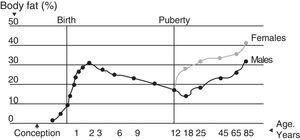
Cambios en la composición de la grasa a lo largo de la vida.
Se considera que la masa grasa total no contiene proteínas, pero en realidad representa el 3% de la masa grasa. También se cree que no contiene agua, pero su nivel medio de hidratación en los adultos es del 13%, una proporción que puede aumentar en la obesidad. La densidad de la masa grasa es de 0,9007g/mL.14
En nuestro cuerpo, la grasa de reserva está presente principalmente en dos niveles. La grasa subcutánea representa entre el 27 y el 50% de la reserva total de grasa en el cuerpo.15 Utilizando métodos directos (disección de cadáveres de entre 55 y 94 años), Martín et al.16 encontraron que por cada kilogramo de grasa subcutánea había 200g de grasa interna. En este sentido, si se excluye el volumen total de grasa subcutánea, los depósitos de grasa interna representan 667g en los varones y 373g en las mujeres, lo que indica, según Martín et al., que la grasa subcutánea representa el 80% de la grasa corporal total.
En cuanto a la acumulación de grasa visceral, cabe destacar que mantiene un incremento exponencial similar relacionado con la edad en ambos sexos. Sin embargo, es cierto que los varones tienden a acumular una mayor capa de grasa a este nivel en comparación con las mujeres.17 Otros estudios han demostrado un componente hereditario para la grasa abdominal (grasa abdominal total, grasa visceral abdominal, grasa subcutánea abdominal) en el 42-70% de los casos.18
Masa libre de grasa
La masa libre de grasa está formada por minerales, proteínas, glucógeno y agua, es decir, engloba el agua corporal total intracelular y extracelular. Su grado medio de hidratación es del 73%, y tiene una densidad aproximada de 1,1000g/mL a una temperatura de 36°C.12 En los niños, la masa libre de grasa tiene una densidad menor (1,084g/mL), en parte debido a un proceso de osificación incompleto. También se encuentran variaciones en las personas de raza negra, que tienen una masa libre de grasa de mayor densidad (1,113g/mL).
La hidratación de la masa libre de grasa es muy variable, es decir, no parece estar muy alterada por la raza o el sexo. Así, el agua corporal representa el 55-65% del peso corporal, y el 73% de la masa libre de grasa.19 El contenido de agua corporal aumenta con la edad. En los niños en crecimiento, la relación entre los compartimentos extracelular e intracelular también disminuye un 0,4% cada año (Fig. 3). El agua del interior de las células representa el compartimento acuoso más importante, representando el 30-40% del peso corporal y el 50-70% del agua corporal total.19
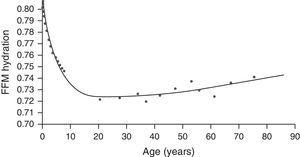
Hidratación de la masa libre de grasa por edad. FFM: masa libre de grasa.
Antropometría como método para evaluar la composición corporal
Existe una amplia gama de procedimientos para medir adecuadamente la composición corporal de los sujetos. Según González-Jiménez,20 la especificidad de dichos procedimientos es variable. Mientras que algunos de ellos permiten valorar la composición de un solo sector corporal, otros permiten conocer las características y la constitución de más de un componente orgánico. Mediante la realización de estas mediciones, y el posterior uso de ecuaciones de regresión múltiple, es posible inferir la composición y las proporciones de los compartimentos graso y magro, con lo que se estima indirectamente la densidad corporal de los sujetos.
Peso y talla
Estas mediciones corporales son fáciles de recoger y muy útiles para evaluar el estado nutricional y la composición corporal en niños y adultos. Se utilizan de forma rutinaria para evaluar el crecimiento y en epidemiología como parte del seguimiento de ciertas poblaciones. El valor clínico del peso y la estatura es máximo cuando se combinan como índices que expresan de forma sencilla la relación entre el peso corporal, la longitud (estatura) y la edad.21 Los tres índices antropométricos más utilizados derivados del peso y la estatura son: estatura/edad, peso/edad y peso/estatura.
La estatura para la edad es un indicador útil en los niños que proporciona información sobre la exposición a largo plazo a condiciones nutricionales adversas y, por tanto, es útil como método para evaluar una deficiencia nutricional crónica. En cuanto al índice peso/edad, dos desviaciones estándar por debajo de la media pueden considerarse como peso bajo. Este índice no distingue entre un niño de baja estatura y peso adecuado y un niño alto y delgado, ya que este indicador no tiene en cuenta la estatura. Por otro lado, cuando el valor peso/talla está más de dos desviaciones estándar por debajo de la media de los valores de referencia internacionales, se considera un estado de emaciación.21
El peso es el resultado de una mezcla de diferentes tejidos en proporciones variables, que no puede determinarse mediante una escala estándar. Para evaluar el significado del peso, hay que tener en cuenta la altura, el tamaño de la estructura corporal y las proporciones de masa muscular, grasa y hueso.22 Los cambios de peso pueden ser, por tanto, el resultado de un cambio en la grasa corporal, que refleja indirectamente la ingesta de energía. También pueden estar relacionados con la retención de líquidos (edema).
Los pliegues cutáneos
La cuantificación del volumen de grasa corporal mediante la medición de los pliegues cutáneos es un método muy útil para comprobar la composición corporal. Debido a su sencillez metodológica, su bajo coste y su carácter no invasivo, se utiliza ampliamente tanto en el ámbito clínico como en el epidemiológico.23
Es un procedimiento muy útil para evaluar la composición corporal de un sujeto. Dado que entre el 27 y el 42% de la grasa corporal total está confinada en el nivel subcutáneo, el grosor de la capa de grasa subcutánea reflejará de forma óptima la composición corporal y el equilibrio energético del sujeto a largo plazo.24
Sin embargo, debido a la naturaleza indirecta de esta medición, el uso de los pliegues cutáneos como método para evaluar la composición corporal tiene una serie de limitaciones:
- –
La proporción de grasa subcutánea/total es muy variable en poblaciones sanas.
- –
Los depósitos de grasa pueden permanecer relativamente normales en sujetos con desnutrición moderada.
- –
Tienen una baja sensibilidad en la medida en que los cambios deben ser marcados para reflejarse claramente en las mediciones.
- –
La presencia de edema puede inducir resultados falsos.
- –
Se necesita un examinador experimentado para minimizar los errores del procedimiento.
A pesar de su capacidad indirecta para evaluar el compartimento graso, las mediciones de los pliegues cutáneos nos permiten estimar el volumen de grasa subcutánea del cuerpo, porque se asume una proporcionalidad constante de la grasa subcutánea con respecto a la grasa corporal total, y los lugares donde se realizan las mediciones representan una media del volumen total de grasa subcutánea del cuerpo.25 Por lo tanto, la medición del grosor de los pliegues cutáneos puede considerarse una herramienta muy útil para determinar el porcentaje de grasa corporal total.25
Las mediciones se realizan con un sencillo dispositivo denominado calibrador de pliegues cutáneos. La distribución de la grasa se evalúa principalmente en seis pliegues cutáneos, el tricipital, el bicipital, el subescapular, el suprailíaco, el del muslo y el de la pantorrilla. En los últimos años se ha considerado la posibilidad de añadir a los anteriores un séptimo pliegue cutáneo, el submandibular.
La correlación de las mediciones de los pliegues cutáneos en las diferentes regiones anatómicas del sujeto con la grasa corporal total es variable.26 Así, el pliegue cutáneo tricipital proporciona información sobre la obesidad generalizada y periférica, mientras que la medición de los pliegues cutáneos subescapular y suprailíaco aporta datos sobre el contenido de grasa corporal a nivel del tronco o central.27 Por otra parte, la correlación entre los pliegues cutáneos subescapular y tricipital es un indicador preciso del patrón de distribución de la grasa corporal y se correlaciona positivamente con el estado de la fracción lipídica, sus implicaciones y el consiguiente riesgo cardiovascular del sujeto en cuestión.28
La masa grasa corporal total puede cuantificarse mediante diferentes ecuaciones utilizando uno o varios pliegues cutáneos. Las ecuaciones más utilizadas son las de Durning y Womersley,29 que requieren la medición de cuatro pliegues cutáneos, y las ecuaciones de Brook.30 Posteriormente se utiliza la fórmula de Siri,31 que asume una densidad de masa grasa de 0,9g/L y una densidad de masa libre de grasa constante de 1,1g/L.
Índice de masa corporal
Descrito inicialmente por Adolph Quetelet en 1835 y confirmado por Keys en 1972 y por Garrow y Webster en 1985, el índice de masa corporal (IMC) representa actualmente una herramienta útil para la evaluación de la adiposidad corporal y el estado nutricional.32
La Organización Mundial de la Salud reconoció el valor clínico del IMC y estableció una clasificación que relaciona sus valores con diversas causas de morbilidad y mortalidad. Así, las personas tienen un peso normal cuando el IMC oscila entre 18,5 y 24,9; sobrepeso u obesidad de grado I cuando el IMC oscila entre 25 y 29,9; obesidad de grado II cuando los valores del IMC oscilan entre 30 y 34,9; obesidad de grado III cuando los valores oscilan entre 35 y 39,9; y obesidad de grado IV o mórbida cuando el IMC es de 40 o más.33
El uso del IMC en los niños conlleva algunos problemas porque el índice varía en las diferentes fases del desarrollo del tejido adiposo.34 Al nacer, el IMC medio suele ser de 13, pero aumenta hasta 17 durante el primer año de vida y sigue progresando hasta alcanzar un IMC medio de 21 a los 20 años de edad. Por ello, es necesario utilizar estándares obtenidos a partir de estudios longitudinales. Por tanto, se acepta el uso de percentiles para la edad y el sexo como criterio para la clasificación de los niños en función de su IMC. Así, el percentil 25 marca la frontera con la delgadez, el percentil 85 es el límite para el sobrepeso, y los valores por encima del percentil 95 (incluido) definen los estados de obesidad.34
Según los datos del metaanálisis realizado por Okorodudu et al.,35 que evaluó el valor del IMC para la detección de la adiposidad corporal, los niveles de IMC son un parámetro altamente específico para el diagnóstico de la obesidad, aunque son menos sensibles cuando se trata de identificar el grado de adiposidad.
Además, el IMC es útil para predecir ciertas afecciones y trastornos como los cardiovasculares, y se ha establecido una asociación entre los valores del IMC y algunos factores de riesgo cardiovascular en adultos y niños, como la aparición cada vez más frecuente de hipertensión en niños y adolescentes y los niveles elevados de lipoproteínas en sangre.36
Circunferencias corporales
Las mediciones de ciertas circunferencias corporales en sujetos sanos proporcionan información adecuada sobre la composición corporal y, en última instancia, sobre los volúmenes de grasa, músculo y hueso.37 Pueden medirse muchas circunferencias, incluidas las del brazo, el muslo, la cintura y la cadera. De ellas, la circunferencia muscular del brazo es la de mayor interés en el campo de la antropometría nutricional porque se utiliza para evaluar la masa muscular corporal y por su correlación con la reserva proteica. La circunferencia del brazo se mide con una cinta métrica en el punto equidistante entre el acromion y el olécranon. Dado que el perímetro del brazo depende de los compartimentos de grasa y músculo, se han ideado fórmulas para estimar las áreas de músculo y grasa, utilizando el nomograma de Gurney y Jelliffe. Así, se considera que el área muscular mide la reserva proteica, mientras que el área grasa mide la reserva energética. Con ellos se calcula el índice músculo/grasa, la relación entre las áreas de grasa y músculo, que resulta de dividir el pliegue cutáneo tricipital por la circunferencia del brazo.38
Otro parámetro de interés en sujetos con sobrepeso u obesidad es la medición de los perímetros de la cintura y la cadera para calcular la llamada relación cintura-cadera (RCC). El WHR es un indicador preciso para estimar la cantidad de grasa visceral de un individuo.39 Sin embargo, no hay que olvidar que algunos aspectos, como el volumen de masa muscular glútea o la edad del sujeto, disminuirán en cierta medida la precisión del WHR como estimador.40
Otros investigadores han planteado dudas sobre la eficacia del WHR para el diagnóstico de afecciones crónicas en niños.41 En cambio, muchos estudios han destacado la importancia del WHR para la evaluación nutricional en niños y adolescentes, ya que proporciona información sobre el posible desarrollo del síndrome metabólico en el futuro.42 Algunos autores incluso piensan que el WHR tiene un mayor valor predictivo que el IMC para algunas afecciones como la enfermedad cardiovascular o la diabetes en los niños43.
Otros estudios epidemiológicos en sujetos obesos han establecido de forma similar que la combinación de las circunferencias abdominal y de cadera es el mejor factor discriminante para la detección y cuantificación del riesgo de padecer enfermedades cardiovasculares, mostrando así su mayor sensibilidad frente a la circunferencia abdominal por sí sola.44
El índice de conicidad propuesto por Valdez et al.45 en 1992 tiene también un valor especial para evaluar la distribución de la grasa corporal. Este índice se utiliza para evaluar el volumen de grasa en la región abdominal de sujetos adultos. La utilización y la eficacia del índice de conicidad en los niños y los adolescentes siguen siendo cuestionadas. Para calcular el índice, se requiere la circunferencia de la cintura por encima del nivel umbilical en metros, la altura máxima del sujeto en metros y el peso corporal total en kilogramos. El índice de conicidad considera el cuerpo humano como un cilindro que tiene en su extremo menor un índice de 1,00. Su extremo mayor correspondería a la base de dos conos perfectos cuyo punto más ancho se identificaría con el abdomen del sujeto, lo que representaría un índice con un valor máximo de 1,73.

En 1993, estos autores mostraron una alta correlación entre el índice de conicidad y el WHR (r=0,64-0,86). En comparación con el WHR, el índice de conicidad proporciona información sobre el volumen total de adiposidad pero, a diferencia del WHR, no tiene en cuenta la circunferencia de la cadera, lo que, según Wardle et al.46, le confiere una ventaja a la hora de comparar sujetos de diferente constitución corporal. Sin embargo, a pesar de esto, muchos autores recomiendan un análisis más detallado de la capacidad del índice para evaluar tanto la adiposidad abdominal como su valor potencial para predecir el riesgo cardiovascular en adultos, adolescentes y niños.47
Un indicador adicional del patrón de acumulación de grasa en los niños es el índice de centralidad, que correlaciona las mediciones de los pliegues cutáneos de la región abdominal y las extremidades. Los pliegues cutáneos subescapular y tricipital son los más medidos. Las puntuaciones altas en el índice de centralidad sugieren un patrón de distribución de la grasa androide, mientras que los valores bajos se correlacionan con un patrón de distribución de la grasa ginoide.48
Conclusiones
El exceso de grasa corporal está relacionado con problemas cardiovasculares como la aterosclerosis, la hipertensión arterial, la diabetes, la dislipidemia, la enfermedad pulmonar obstructiva crónica y la artrosis. Por ello, es fundamental que los profesionales sanitarios (tanto enfermeros como médicos) estén formados y actualizados en el uso de estos procedimientos. La detección y el diagnóstico precoz de afecciones graves como la obesidad y su impacto en la salud, sobre todo en la población más joven, depende en cierta medida del manejo adecuado y del uso rutinario de dichos procedimientos en la población de riesgo.
Conflictos de intereses
El autor declara no tener conflictos de intereses.