
Bueno, eso no salió como estaba previsto. ¿Ahora qué?
Le ocurre incluso al mejor cirujano después de la cirugía más bien calculada y perfectamente realizada: la sorpresa postoperatoria de la LIO tórica. Las fuentes más comunes de sorpresa refractiva tórica incluyen el error de cálculo preoperatorio de la magnitud refractiva, el pseudoastigmatismo, el error de cálculo de la posición efectiva de la lente en ojos con longitudes axiales inferiores a 22,5 mm, la mala posición de la LIO tórica y las fuentes no corneales de astigmatismo.
Cuando el error refractivo residual indica que hay cilindro o que el cilindro está fuera de las expectativas, es importante investigar la causa. Comience con un examen exhaustivo de la superficie corneal y repita la topografía y la biometría. Siga con un examen con dilatación y una tomografía de coherencia óptica para examinar la posición del cristalino y la mácula.
Una vez identificada la causa, se pueden explorar las opciones, y todavía se puede conseguir un gran resultado quirúrgico y la satisfacción del paciente.
OPTIMIZAR LA SUPERFICIE CORNEAL
El pseudoastigmatismo puede estar causado por cualquier irregularidad de la superficie ocular, incluyendo la enfermedad del ojo seco, el pterigio, la distrofia de la membrana basal epitelial (EBMD) y la degeneración nodular de Salzmann. Es importante identificar y tratar agresivamente estas condiciones para mitigar cualquier posible cambio resultante en el error refractivo que puede ser reversible (Figura 1).
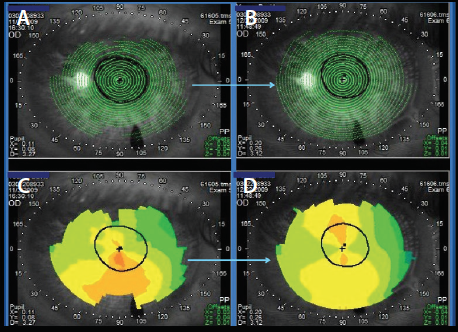
Figura 1. La topografía inicial de este paciente (C) muestra una posible inclinación de la córnea inferior. Nótese que los anillos de disco de Plácido para esta imagen (A) eran de mala calidad y estaban incompletos hacia la periferia. En el mismo paciente, tras el tratamiento del ojo seco, los anillos de Plácido muestran una mejor calidad (B) y la topografía no presenta el empinamiento inferior observado en la prueba anterior (D).
Se sabe que las gotas postoperatorias causan sequedad de la superficie ocular, más aún en los pacientes que tenían una enfermedad preexistente de la superficie ocular.1-3 Para el tratamiento de esta sequedad, el clínico puede considerar la oclusión del punto, los esteroides tópicos sin conservantes, la solución oftálmica de lifitegrast al 5% (Xiidra, Shire), la emulsión oftálmica de ciclosporina al 0.05% (Restasis, Allergan), un esteroide tópico de baja dosis como la suspensión oftálmica de etabonato de loteprednol al 0,5% (Lotemax, Bausch + Lomb), suplementos orales de ácidos grasos omega-3, y exfoliación de los párpados y compresas calientes según convenga.4 El uso de la membrana amniótica también puede considerarse en estos casos para maximizar la salud de la córnea.
Si el paciente tiene un pterigión, considere la posibilidad de extirparlo antes de decidir cualquier mejora, sabiendo que se trata de un problema progresivo que puede cambiar el error refractivo del paciente en el futuro.5-7En las anomalías de la superficie corneal, como la EBMD o la degeneración nodular de Salzmann, es posible que la lubricación agresiva u otros medicamentos oculares no mejoren la superficie, en cuyo caso debe considerarse la realización de una queratectomía lamelar. Recuerde buscar la sutil EBMD, que es más fácil de detectar en el examen con lámpara de hendidura buscando una tinción negativa con el filtro azul de cobalto (figura 2).
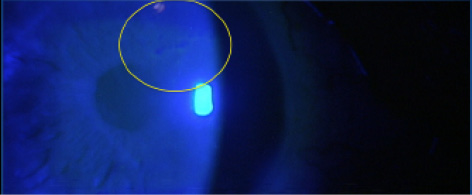
Figura 2. Obsérvese la sutil distrofia de la membrana basal epitelial en este paciente, mostrada por el patrón de tinción negativo con fluoresceína.
Si eso aún no lo arregla
Una vez que hemos eliminado cualquier fuente de pseudoastigmatismo, confirmado que no hay enfermedad macular y asegurado que la LIO no está inclinada, es el momento de considerar las opciones quirúrgicas para corregir la sorpresa refractiva del paciente.
Para los pacientes que tienen menos de 1,25 D de astigmatismo residual, se puede considerar una incisión corneal o limbal relajante (LRI) o la realineación de la LIO para aquellos que tienen una LIO tórica premium desalineada.8 Para los pacientes que tienen más de 1,50 D de astigmatismo residual, se puede considerar la realineación, el intercambio de LIO o la corrección de la visión con láser.8 Un analizador de resultados tóricos en línea (www.astigmatismfix.com) desarrollado por el Dr. John Berdahl y el Dr. David R. Hardten, puede ayudar a determinar si la rotación de una lente desalineada mejoraría la refracción residual del paciente y, en caso afirmativo, cuánto se debe rotar la lente.
Como ejemplo: Un paciente acudió a su visita postoperatoria de un mes tras la extracción de cataratas con implantación de una LIO tórica de cámara posterior. Su agudeza visual a distancia no corregida (UDVA) en el ojo operado era de 20/60+. El paciente tenía una refracción residual manifiesta de -0,75 +1,50 X 150. Se le había implantado una LIO tórica AcrySof IQ de 19,00 D (Alcon) a 175°. En el examen de dilatación, se observó que la LIO tórica estaba alineada a 033°. Tras evaluar a la paciente (figura 3) y utilizar el mencionado analizador de resultados tóricos (figura 4), se decidió que la rotación de la lente de la paciente era el enfoque óptimo para abordar la desalineación. Una semana después de la rotación de la LIO, la visión del paciente era de 20/20 en el ojo operado con una refracción de -0,25 D esfera.
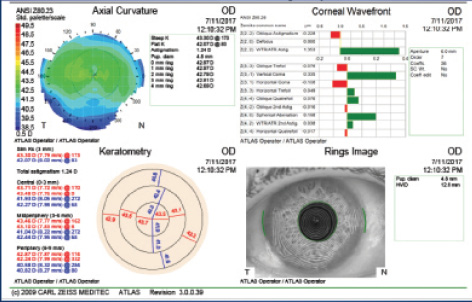
Figura 3. La topografía postoperatoria (Atlas 9000; Carl Zeiss Meditec) demuestra 1,24 D de astigmatismo corneal anterior a 173°.
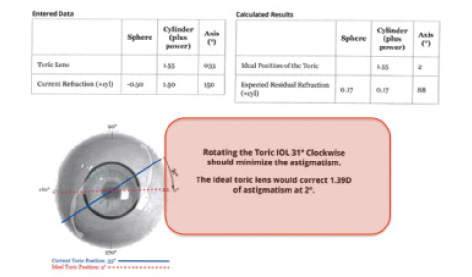
Figura 4. Cálculos para este paciente del sitio web www.astigmatismfix.com, utilizando las fórmulas desarrolladas por Berdahl y Hardten. El programa sugiere que al paciente se le rote el cristalino 31° en el sentido de las agujas del reloj para minimizar el astigmatismo residual.
Las incisiones relajantes corneales o las LRI pueden utilizarse para corregir el astigmatismo mixto residual, que puede existir como una subcorrección o una sobrecorrección del error refractivo original del paciente. La decisión de crear nuevos LRI, en lugar de abrir los existentes, depende únicamente del error refractivo actual. Si el eje cilíndrico del paciente se ha invertido, los LRI pueden comprometer la calidad de la visión del paciente.
Si se justifica la corrección de la visión con láser, es importante esperar al menos 2 ó 3 meses después de la cirugía de cataratas para permitir que las heridas sanen y los LRI se asienten. Antes de realizar la corrección de la visión con láser, es una buena idea realizar la capsulotomía posterior Nd:YAG.
¿DARSE POR VENCIDO E INTENTAR DE NUEVO?
¿Cuándo es el momento de cambiar la LIO del paciente? Debe considerarse si el paciente experimenta una mala calidad de visión, disfotopsia negativa u otros problemas relacionados con la LIO. El cambio puede estar justificado si el astigmatismo residual o el equivalente esférico del paciente están desviados en más de 1,25 D. El cambio también debe considerarse en los pacientes que no son buenos candidatos para las LRI o la corrección visual con láser.
Asegúrese de tomar todas las medidas apropiadas para disminuir cualquier posible causa de pseudoastigmatismo antes de la cirugía de revisión. Tomarse el tiempo necesario para tratar las irregularidades de la córnea y las enfermedades de la superficie ocular puede evitar la frustración añadida del paciente y el tiempo de sillón postoperatorio. Cuando existan otras causas de astigmatismo residual en el paciente con LIO tórica, evalúe las mejores opciones del paciente para la corrección y, al final, la satisfacción del paciente y la visión óptima siguen siendo posibles.
- Ali MA, Abdelhalim AS. Cambios en la superficie ocular tras la cirugía de cataratas y las incisiones relajantes limbares simultáneas. Revista de la sociedad oftalmológica egipcia. 2017;110(1):28-30.
- González-Mesa A, Moreno-Arrones JP, Ferrari D, Teus MA. Papel de la osmolaridad de la lágrima en los síntomas del ojo seco tras la cirugía de cataratas. Am J Ophthalmol. 2016;170:128-132.
- Sutu C, Fukuoka H, Afshari NA. Mecanismos y manejo del ojo seco en pacientes operados de cataratas. Curr Opin Ophthalmol. 2016;27(1):24-30.
- Mohammadpour M, Mehrabi S, Hassanpoor N, Mirshahi R. Efectos de la suplementación adyuvante de ácidos grasos omega-3 en el síndrome del ojo seco después de la cirugía de cataratas: un ensayo clínico aleatorio. J Curr Ophthalmol. 2016;29(1):33-38.
- Sheppard JD, Mansur A, Comstock TL, Hovanesian JA. Una actualización sobre el manejo quirúrgico del pterigio y el papel de la pomada de etabonato de loteprednol. Clin Ophthalmol. 2014;8:1105-1118.
- Hirst L. Distribución, factores de riesgo y epidemiología. En: Taylor HR, ed. Pterygium, Vol. 2. La Haya: Kugler Publications; 2000: 15-28.
- Lin A, Stern G. Correlación entre el tamaño del pterigión y el astigmatismo corneal inducido. Cornea. 1998;17(1):28-30.
- Nanavaty MA, Bedi KK, Ali S, et al. Toric intraocular lenses versus peripheral corneal relaxing insions for astigmatism between 0.75 and 2.5 diopters during cataract surgery. Am J Ophthalmol. 2017;180:165-177.
Cecelia Koetting, OD, FAAO
- optometrista y coordinadora del programa de prácticas externas, Virginia Eye Consultants, Norfolk, Va.
- Interés financiero: ninguno
- 757-622-2200; @ckoetting3; [email protected]