3 sierpnia 1492 roku rozpoczął się jeden z najważniejszych okresów globalnej eksploracji, podróży i migracji. Krzysztof Kolumb, sponsorowany przez króla Hiszpanii Ferdynanda i królową Izabelę, wyruszył z Palos na portugalskim wybrzeżu w kierunku zachodnim, kierując się na Wyspy Kanaryjskie. Z Wysp Kanaryjskich Kolumb kontynuował swoją podróż. Trzydzieści pięć dni po wypłynięciu dotarł na Bahamy. Jego pierwszy punkt lądowania, na małej wyspie, znanej jako San Salvador, został wykorzystany przez Kolumba jako baza do badania i mapowania wysp tego Nowego Świata, zanim on i jego załoga wrócili do Hiszpanii wiosną 1493 roku.
Jak widzimy do dziś, dużym migracjom populacji ludzkich często towarzyszą niszczycielskie wybuchy chorób. Z czasem odizolowane populacje mogą wykształcić specyficzne wzorce odporności na rodzime choroby, ale często są podatne na nowe infekcje. Eksploracja nowego świata przez Kolumba nie była wyjątkiem. Wkrótce po przybyciu jego załogi rdzenna ludność została zdziesiątkowana przez epidemie grypy i ospy, które przetoczyły się przez kontynent. Dowody sugerują, że była to wzajemna wymiana chorób; w roku 1495 Kolumb i jego załoga powrócili do Europy i przywieźli ze sobą „Wielką Ospę” (w przeciwieństwie do „Małej Ospy”). Ta „Wielka ospa” szybko zyskała rozgłos ze względu na dotkliwość i lokalizację jej fizycznych objawów:
„czyraki, które sterczały jak żołędzie, z których wydobywała się tak obrzydliwie cuchnąca substancja, że każdy, kto kiedykolwiek znalazł się w jej zasięgu, uważał się za zarażonego”.
Dzisiaj znamy tę chorobę jako syfilis dzięki Girolamo Fracastoro, słynnemu matematykowi, lekarzowi i poecie z Werony z XVI wieku, który w swoim poemacie Syphilis sive morbus gallicus opisał straszliwą plagę wysłaną przez mściwego boga słońca, aby powalić mitycznego pasterza Syfilisa. Nazwa ta utkwiła do dziś.
Wiek odkryć
Europa w 1495 roku była w połowie renesansu i przeżywała odrodzenie literatury, sztuki, rzeźby i architektury. Był to jednak również czas niepokojów i zmian. Wkrótce po powrocie Kolumba do Europy, francuskie wojska króla Karola VIII maszerowały, by oblegać Neapol, aby stworzyć śródziemnomorską bazę wypadową do rozpoczęcia krucjaty. Był to początek pierwszej wojny włoskiej. Żołnierze i najemnicy rekrutowali się z całej Europy, wraz z ponad 800 zwolennikami obozu. Nie minęło wiele czasu, gdy w ich szeregach pojawiła się wielka ospa. Ta „francuska choroba”, jak wkrótce nazwano ospę, rozprzestrzeniła się bezlitośnie po rozległym obszarze kontynentu europejskiego. Nie uznając żadnych granic, podróżując na wschód, do Indii, Chin i Japonii, a także na południe, na kontynent afrykański, zyskała po drodze kilka nowych nazw. Nazwy te miały jedną wspólną cechę – nieodłączne dążenie do przypisania tej strasznej choroby cudzoziemcom i obcym. Francuzi nazwali ją „chorobą neapolitańską”, Rosjanie – „chorobą polską”, Polacy i Persowie – „chorobą turecką”, a Turcy – „chorobą chrześcijańską”. Dalej, Tahitańczycy nazwali ją „chorobą brytyjską”, a w Japonii była znana jako „ospa chińska”.
Syfilis: choroba bakteryjna
Syfilis jest infekcją przenoszoną drogą płciową; im więcej partnerów seksualnych ma dana osoba, tym większe prawdopodobieństwo złapania choroby. W erze przedantybiotykowej kiła była niezwykle powszechną chorobą, która wyniszczała populacje. W 1905 roku, ponad 400 lat po pojawieniu się choroby w Europie, dwaj niemieccy naukowcy, zoolog Fritz Schaudinn i dermatolog Erich Hoffmann, ostatecznie zidentyfikowali bakteryjny czynnik odpowiedzialny za tę niszczycielską chorobę. Treponema pallidum to spirochaete, delikatna bakteria w kształcie korkociągu, która dostaje się do organizmu poprzez mikrourazy i otarcia błon śluzowych.
Choroba rozwija się w trzech etapach. Kiła pierwotna, pierwszy etap choroby, objawia się jako „chancre” (lub wrzód) pojawiający się w początkowym miejscu zakażenia bakteryjnego. Pozostawiony sam sobie wrzód zwykle się goi, ale niestety nie jest to koniec infekcji; choroba pojawia się ponownie jako kiła wtórna. Zakażona osoba zaczyna się źle czuć, ma gorączkę, wysypkę i ból gardła. Ponownie, objawy te mogą wydawać się ustępować samoistnie, ale mogą być nawracające, aż w końcu choroba wycofuje się, stając się utajoną i bezobjawową. Kiła może pozostawać utajona i ukryta przez wiele lat, zanim ujawni się ponownie jako kiła trzeciorzędowa lub późna. To właśnie w tym stadium choroby pojawiają się najcięższe objawy. Kiła uszkadza serce, powoduje gumowate guzy, które mogą pojawić się w każdej tkance ciała, w tym w kościach, oraz powoduje uszkodzenia neurologiczne, które mogą prowadzić do problemów z poruszaniem się, demencji i obłędu.
Kiła może być również przekazywana z matki na dziecko. Ciężarna kobieta zakażona T. pallidum może przenieść kiłę na swój płód przez łożysko, a w jednej trzeciej przypadków może to spowodować poród martwego płodu lub poronienie. Zakażone matki mogą również rodzić dzieci z kiłą wrodzoną – ciężką, upośledzającą i często zagrażającą życiu infekcją.
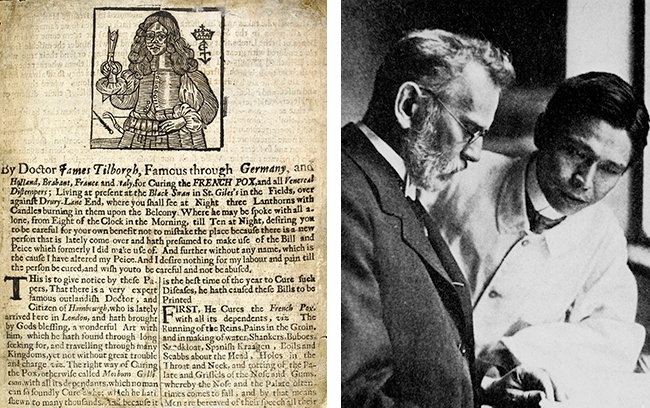
Leczenie kiły i sposoby jej leczenia: przeszłość, teraźniejszość i przyszłość
W 1516 roku Ulrich von Hutton, niemiecki uczony nękany kiłą, opisał w swoim poemacie De Morbo Gallico jedną z pierwszych metod leczenia tej choroby. Guaiacum, czyli święte drewno, zostało sprowadzone z Ameryki Środkowej do Europy w celu leczenia tej szkodliwej choroby. Nie było to skuteczne lekarstwo, a alternatywne metody leczenia, takie jak kąpiele w pocie i maści rtęciowe oraz inhalacje (czasami obie) wkrótce stały się akceptowanym sposobem leczenia. Chociaż rtęć miała straszne skutki uboczne i wielu pacjentów zmarło z powodu zatrucia rtęcią, pozostała lekiem na kiłę aż do roku 1910, kiedy to Paul Ehrlich, niemiecki lekarz i laureat nagrody Nobla, odkrył antyzyfilitacyjne działanie związków arsenu. Podejście Ehrlicha do leczenia chorób zakaźnych, takich jak kiła, było radykalne. Zamiast koncentrować się na łagodzeniu objawów kiły, postanowił skupić się na czynniku wywołującym chorobę, T. pallidum, lecząc w ten sposób pacjenta i jego objawy. Ehrlich i jego asystent, Sahachirō Hata, japoński bakteriolog, rozpoczęli poszukiwania „magische Kugel”, czyli „magicznej kuli”. Skoncentrowali się na przebadaniu szeregu syntetycznych barwników na bazie arsenu, testując je metodycznie na myszach zarażonych kiłą. Związek 606 wkrótce wyłonił się jako zdecydowany lider i szybko został wprowadzony na rynek globalny jako Salversan™, a później jako ulepszony Neosalvarsan™. Czy Salversan™ był magiczną kulą, na którą liczył Ehrlich? Cóż, nie do końca; chociaż skutecznie niszczy T. pallidum, szkodliwe skutki uboczne leku i skomplikowany schemat leczenia były istotnymi problemami. Ostatecznie, nowy sposób leczenia kiły pojawił się po odkryciu penicyliny przez Alexandra Fleminga w Londynie w 1928 roku. Do 1943 roku produkcja penicyliny została przeniesiona głównie do Stanów Zjednoczonych. To właśnie na tle masowej migracji spowodowanej II wojną światową, John F. Mahoney, Richard C. Arnold i Ad Harris w Szpitalu Morskim USA, Staten Island, skutecznie wyleczyli czterech pacjentów z kiłą pierwotną. Później w 1984 roku, Arnold napisał o swojej wcześniejszej pracy:
„Kiła była kiedyś przerażającą i straszną chorobą dotyczącą milionów obywateli USA. Przed wprowadzeniem penicyliny, ciężki metalowy lek często powodował tysiące zgonów każdego roku. Zachorowalność i śmiertelność samej choroby była horrendalna, obejmując wszystkie grupy wiekowe, od płodu do osób starszych.”
Podczas złotej ery odkryć antybiotykowych, pojawiły się nowe leki alternatywne do penicyliny, takie jak doksycyklina, azytromycyna i klindamycyna, również w leczeniu tej choroby. Ale niestety optymizm, że nowa era antybiotyków doprowadzi do wyeliminowania chorób bakteryjnych takich jak kiła, okazał się przedwczesny. Kiła nie jest chorobą przeszłości. Na skalę światową kiła wrodzona jest nadal chorobą, która dotyka kobiet w ciąży, powodując poważne problemy zdrowotne i śmierć dzieci. Aktualne szacunki wskazują, że w 2012 roku na całym świecie odnotowano około 18 milionów przypadków kiły, w tym 5,6 miliona nowych przypadków kiły u kobiet i mężczyzn w wieku 15-49 lat. W Wielkiej Brytanii liczba rozpoznań kiły zakaźnej jest najwyższa od połowy lat 50. ubiegłego wieku, a schemat ten powtarza się w skali globalnej. Co niepokojące, chociaż penicylina i jej pochodne nadal pozostają skutecznym lekiem, mamy już szczepy kiły odporne na nowsze, alternatywne metody leczenia, takie jak azytromycyna i klindamycyna. Wielka ospa” jest wciąż z nami i służy jako surowe przypomnienie, że zapobieganie jest wciąż lepsze niż leczenie.
LAURA BOWATER
Norwich Medical School, University of East Anglia, Norwich NR4 7TJ, UK
DALSZE CZYTANIE
Frith, J. (2012). Syphilis – jego wczesna historia i leczenie do czasu penicyliny i debaty na temat jego pochodzenia. J Mil Veterans Health. 20(4), 49-58.
Harper, K. N. & inni (2008). On the origin of the treponematoses: a phylogenetic approach. Edited by A. Ko. PLoS Negl Trop Dis 15:2(1), e148.
Mahoney, J. F., Arnold, R. C. & Harris, A. (1943). Leczenie penicyliną wczesnej kiły: doniesienie wstępne. Vener Dis Inf 24, 355-357.
Newman, L. & inni (2015). Globalne szacunki rozpowszechnienia i zachorowalności czterech uleczalnych infekcji przenoszonych drogą płciową w 2012 r. na podstawie przeglądu systematycznego i globalnego raportowania. PLOS One 8:10(12), e0143304.
Public Health England (2013). Najnowsza epidemiologia kiły zakaźnej i kiły wrodzonej. November 2013. Dostęp 17 sierpnia 2016.
Rothschild, B. M. (2005). Historia kiły. Clin Infect Dis 15:40(10), 1454-1463.
Stamm, L. V. (2010). Global challenge of antibiotic-resistant Treponema pallidum. Antimicrob Agents Chemother 54(2), 583-589.
Tampa, M. & inni (2014). Krótka historia kiły. J Med Life 15:7(1), 4-10.
.