- Podstawowe zasady
- Drainage
- Cerebrum
- Żyły powierzchowne
- Dolna anastomotyczna żyła Labbé
- Górna żyła zespolenia Trolarda
- Powierzchowna żyła środkowa mózgu
- Żyły głębokie
- Żyły mózgowe wewnętrzne
- Żyły podstawne
- Striate veins
- Great cerebral vein
- Zatoki żylne opony twardej
- Znaczenie kliniczne: Zakrzepica zatoki jamistej
- Clinical relevance: Zakrzepica żył mózgowych
- Móżdżek
- Brainstem
- Znaczenie kliniczne – pomiar ciśnienia żylnego w żyle szyjnej wewnętrznej
- Figury i tabele
Podstawowe zasady
Żyły ośrodkowego układu nerwowego odprowadzają odtlenowaną krew z mózgu, móżdżku, pnia mózgu i rdzenia kręgowego. Po opróżnianiu do duralowych zatok żylnych, większość mózgowej krwi żylnej płynie do wewnętrznych żył szyjnych przed jej powrotem do serca. This article discusses the venous drainage of the brain and relevant clinical conditions such as cavernous sinus thrombosis.
Drainage
Cerebrum
Veins draining the brain parenchyma may be divided into superficial and deep veins. Powierzchowne żyły przede wszystkim drenują korę mózgową, podczas gdy głębokie żyły drenują głębokie struktury w półkulach. Żyły te zazwyczaj nie podążają za zaopatrzeniem tętniczym i istnieje znaczna różnica w anatomii pomiędzy różnymi podmiotami. Inną godną uwagi cechą żył mózgowych jest to, że brakuje im mięśniowych ścian i zaworów.
Żyły mózgowe opróżniają się do duralowych zatok żylnych znajdujących się w przestrzeni podpajęczynówkowej. Powierzchowny system drenuje do górnej sagittal zatoki, podczas gdy głęboki system drenuje do poprzecznej, prostej i sigmoid zatoki.
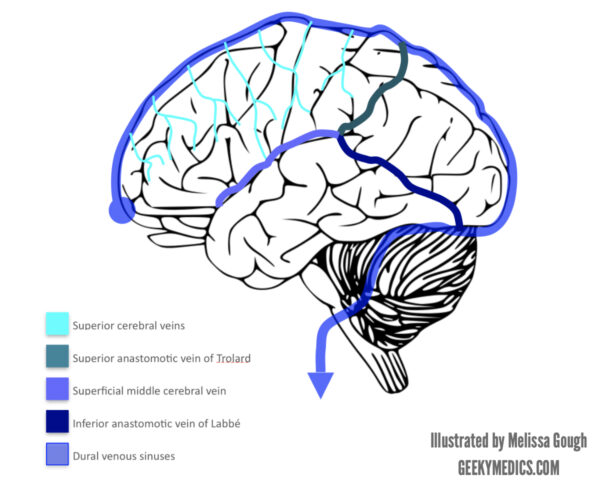
Żyły powierzchowne
Powierzchniowy układ żylny obejmuje:
- Zatoki strzałkowe
- Żyły korowe
Korowy układ żylny jest dalej podzielony na grupy górną, środkową i dolną.
Jest kilka ważnych powierzchownych mózgowych żył:
- Superior anastamotic żyła Trolarda
- Superficial middle cerebral vein (Sylvian vein)
- Inferior anastomotic vein of Labbé
Dolna anastomotyczna żyła Labbé
Żyła Labbé łączy powierzchowną środkową mózgową żyłę z poprzeczną zatoką. Lokalizacja tej żyły jest niezwykle zmienna, czyniąc ją podatną na uraz podczas procedur kraniotomii.
Górna żyła zespolenia Trolarda
Górna żyła zespolenia Trolarda łączy górną zatokę strzałkową z powierzchowną żyłą środkową mózgu. Jest to zwykle najmniejsza z trzech żył powierzchownych wymienionych w tym artykule.
Powierzchowna żyła środkowa mózgu
Powierzchowna żyła środkowa mózgu jest również znana jako żyła Sylwiusza i zwykle przebiega wzdłuż szczeliny Sylwiusza (bruzda boczna), zbierając żyły z otaczającego ją operculum (region mózgu otaczający bruzdę boczną), gdy biegnie postero-anteriorly. Powierzchowna środkowa żyła mózgowa wtedy drenuje do zatoki jamistej po zakrzywianiu dookoła przedniego płata skroniowego.
Żyły głębokie
System drenażu żył głębokich mózgu obejmuje:
- Zatoki mózgowe:
- Poprzeczna
- Prosta
- Sigmoidalna
- Żyły mózgowe głębokie:
- Subependymal
- Medullary
System ten drenuje wzgórze, podwzgórze, kapsułę wewnętrzną, przegrodę miedzianą, sploty naczyniówkowe, corpus striatum i istotę białą.
Żyły mózgowe wewnętrzne
Ta para żył pochodzą w otworze Munro (interventricular foramen) i uruchomić tylnej w dachu trzeciej komory. Dwie wewnętrzne mózgowe żyły ostatecznie anastomose by utworzyć Wielką żyłę Galena.
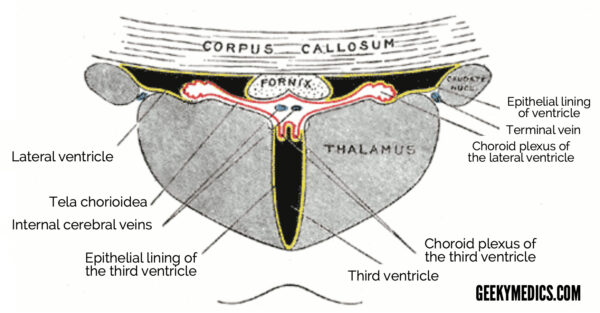
Żyły podstawne
Dwie żyły podstawne są ściśle związane ze strukturami śródmózgowia i drenują do wielkiej żyły Galena (wielka żyła mózgowa). The origin of these veins lies close to the anterior perforated substance.
Striate veins
A number of striate veins drain the caudate nucleus, thalamus, corpus striatum, and internal capsule, returning blood to the internal cerebral and basal veins. The superior striate veins empty into the internal cerebral veins, while the inferior striate veins empty into the basal veins.
Great cerebral vein
The two internal cerebral veins unite to form the great cerebral vein before it passes beneath the corpus callosum and anastomoses with the straight sinus. Jak również wewnętrzne mózgowe i bazowe żyły, to otrzymuje krew od corpus callosum samego, jak również płaty potyliczne.
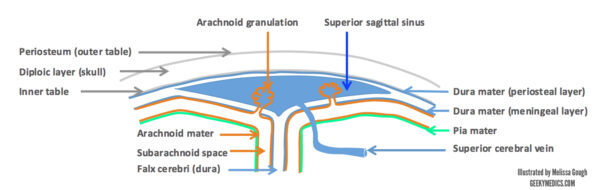
Zatoki żylne opony twardej
Warstwy zatok żylnych opony twardej leżą pomiędzy zewnętrzną (okostną) i wewnętrzną (oponową) warstwą opony twardej (zob. ryc. 4). Żyły mózgowe omówione powyżej odprowadzają krew do zatok i podążają kursem przez system duralowych zatok żylnych ostatecznie spotykając żyły szyjne wewnętrzne (patrz rysunek 5). W zatokach nie ma żadnych zastawek. Zatoka mózgowa (falx cerebri) zawiera zatoki strzałkowe górną i dolną, a także zatokę prostą. Zatoki zespalają się w miejscu zbiegu zatok w anatomicznym punkcie orientacyjnym, jakim jest wypukłość potyliczna wewnętrzna.
Zatoka strzałkowa dolna spotyka się z żyłą główną mózgu przed kontynuacją jako zatoka prosta. Zatoki poprzeczne wyłaniają się ze zbiegu i idą dalej, tworząc zatoki esicze, które drenują do żył szyjnych wewnętrznych, gdy opuszczają czaszkę przez otwory szyjne. Zatoka jamista znajduje się w przedniej części i otrzymuje krew z żył okulistycznych przed opróżnieniem do górnej i dolnej zatoki petrosal, a następnie do żył szyjnych wewnętrznych.
Znaczenie kliniczne: Zakrzepica zatoki jamistej
Anatomicznie zatoka jamista jest ściśle związana z silnie zespolonym układem zatok nosowych, co może powodować wsteczne szerzenie się zakażenia. Organizmem sprawczym jest zwykle Staphylococcus, Streptococcus lub Haemophilus species. ¹
Częste przyczyny obejmują: ²
- Fruczolak (czyrak) nosa
- Zakażenie zatoki szczękowej (sphenoid, ethmoid)
- Zakażenia stomatologiczne
- Urazy
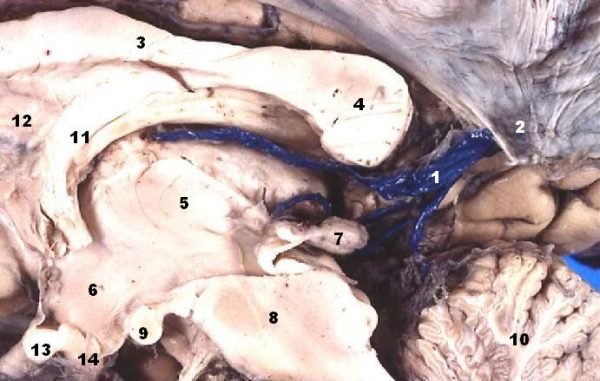
Zakrzepica zatoki jamistej jest również rzadkim, ale potencjalnie śmiertelnym powikłaniem zapalenia tkanki łącznej oczodołu. Ryc. 5: Duralne zatoki żylne (1. Zatoka strzałkowa górna; 2. Zatoka strzałkowa dolna; 3. Zatoka jamista; 4. Zbieg zatok; 5. Zatoka poprzeczna; 6. Zatoka prosta; 7. zatoka klinowata; 8. zatoka klinowata dolna; 9. zatoka klinowata górna; 10. zatoka esowata; 11. żyła szyjna wewnętrzna; 12. otwór szyjny; 13. żyła wielka mózgowa; 14. żyła podstawna; 15. Żyła mózgowa wewnętrzna)
Clinical relevance: Zakrzepica żył mózgowych
Opisuje sytuację, w której zakrzep utworzył się w obrębie opuszkowych zatok żylnych.
Znaki i objawy mogą naśladować obraz udaru mózgu i obejmują:
- Ból głowy (może być podobny do opisywanego w krwotoku podpajęczynówkowym, tj. nagłe uderzenie w głowę)
- Zajęcia, stan padaczkowy (częste w pierwszych kilku dniach od wystąpienia choroby) 4
- Zaburzenia świadomości
- Ogniskowe objawy neurologiczne
- Obrzęk opuszkowy
- Powikłania nerwów czaszkowych (jeśli zakrzepica żył szyjnych, dotyczy IX, X, XI, XII)
Częste przyczyny to zakażenie szerzące się z zatok czołowych, odma podtwardówkowa (najczęstszym drobnoustrojem jest Staphylococcus aureus), urazy, zabiegi chirurgiczne, ciąża i stosowanie złożonych doustnych tabletek antykoncepcyjnych.
Zalecane leczenie to antykoagulacja heparyną, a następnie warfaryną, w celu osiągnięcia docelowego INR 2 – 3. 5 Rzadko może być wymagana interwencja chirurgiczna w celu ewakuacji skrzepu.
Móżdżek
Żyły móżdżkowe górna i dolna drenują ten region. The first empties into the transverse, straight, and superior petrosal sinuses, and the latter drains into the sigmoid, inferior petrosal, occipital and straight sinuses.
Brainstem
Deoxygenated blood is drained from the midbrain region as it empties into the great cerebral and basal veins. Poniżej, żyły odprowadzają krew z pons i medulla do górnej i dolnej zatoki petrosal, jak również poprzecznej i potylicznej zatoki.
Znaczenie kliniczne – pomiar ciśnienia żylnego w żyle szyjnej wewnętrznej
W tym artykule omówiliśmy główne naczynia odprowadzające krew żylną z mózgu – IJVs.
Istnieje drugi system, który pomaga w mózgowym drenażu żylnym. To jest znane jak kręgowy splot żylny (VVP) i może być podzielone na jeden splot leżący wewnątrz (wewnętrzny) kręgosłupa i jeden leżący na zewnątrz (zewnętrzny) kręgosłupa.
Fizjologicznie, IJVs są zdolne do drenowania 100% mózgowego żylnego wypływu, podczas gdy VVP może drenować do 30%.
Zatoka petrosal dolna to naczynie , które jest karmione przez większość żył w tylnym dole czaszki, takich jak powierzchowne i głębokie pnia mózgu i żyły móżdżku. Dolna petrosal zatoka to przewód między IJVs i VVP, oznaczając , że krew z tylnego dołu czaszki może być drenowana przez którykolwiek system.
Jak dyskutowaliśmy, wiemy , że mózgowe żyły nie zawierają zastawek i są dość mięśniowymi strukturami. Jednak IJV jest nadzwyczaj grubą, muskularną żyłą – nietypową kiedy porównany z innymi żyłami (to nawet cofa się z powrotem do czaszki kiedy rozebrany blisko otworu szyjnego). Ta mięśniowa ściana sugeruje dwie rzeczy:
- Jest pod kontrolą współczulnego i przywspółczulnego układu nerwowego przez drogę adrenergicznego i cholinergicznego gładkiego tonu mięśniowego; i
- Odgrywa ważną rolę w mózgowej perfuzyjnej kontroli pressure.
To jest powszechnie akceptowane , że kiedy leżący supine, IJVs pozostają patentowe, ale ich drożność zmniejsza się na wyprostowanym siedzeniu albo staniu, gdzie to zamyka całkowicie. Ta strata drożności jest napędzana przez ciśnienie wywierane na żyłach przez tkankę otaczającą ich.
Tak, kiedy siedzący albo stojący, nasze IJVs są zamknięte i krew „zasypuje” do dolnej petrosal zatoki i żył tylnego dołu czaszki podczas gdy VVP próbuje skompensować nagły wzrost w żylnym obciążeniu. Ostatecznie, wewnątrzczaszkowe ciśnienie żylne przekracza ciśnienie w tkance okołokomorowej, a IJVs otwierają się, umożliwiając powrót żylny w kierunku serca (do czasu, gdy ciśnienie w tkance ponownie przekroczy ciśnienie żylne, po czym IJVs ponownie się zamykają). Ten cykl trwa przez cały czas siedzenia i stania w pozycji wyprostowanej. Ale co to oznacza klinicznie?
Podczas oceniania ciśnienia żylnego szyjnego, używamy żyły szyjnej wewnętrznej jak surogat dla funkcji serca przy 45o z dwóch powodów:
- To nie ma żadnych zastawek: to jest stosunkowo dobra reprezentacja tego , co zdarza się w prawym sercu; i
- To jest normalnie puste: jakakolwiek krew „regurgitująca” z powrotem do IJV powoduje otwarcie IJV w tym , co jest normalnie zamkniętym naczyniem, znacznie wyolbrzymiając wygląd fali JVP.
Gdyby to nie było dla podwójnego mózgowego żylnego wypływu i posiadanie IJVs , które normalnie pozostają zamknięte w siedzących i stojących pozycjach, to jest prawdopodobne , że nie bylibyśmy zdolni by użyć JVP jak surogat markera dla funkcji serca.
Możesz kupić licencję dla oprogramowania Complete Anatomy , którego używamy w naszych filmach tutaj (dostajemy też procent twojej opłaty zakupu jeśli używasz tego łącza).
- Varshney S, Malhotra M, Gupta P, Gairola P, Kaur N. Cavernous sinus thrombosis of nasal origin in children. Indian J Otolaryngol Head Neck Surg 2015;67:100-5.
- https://www.msdmanuals.com/en-gb/professional/eye-disorders/orbital-diseases/cavernous-sinus-thrombosis
- DiNubile MJ Septic thrombosis of the cavernous sinuses. Arch Neurol.1988;45567- 572
- Coutinho JM, Middeldorn S, Stam J; Advances in the treatment of cerebral venous thrombosis. Curr Treat Options Neurol. 2014 Jul16(7):299. Doi: 10.1007/s11940-014-0299-0.
- Coutinho JM, de Bruijn SF, deVeber G, et al; Anticoagulation for cerebral venous sinus thrombosis. Stroke. 2012 Apr43(4):e41-e42.
Figury i tabele
- Melissa Gough, 2018
- By Henry Gray (1918), Anatomy of the Human Body, public domain via Wikimedia.org (https://commons.wikimedia.org/wiki/File:Gray723.png)
- By John A Beal, PhD Dept. of Cellular Biology & Anatomy, Louisana State University Health Sciences Center Shreveport
- Melissa Gough, 2018
- Melissa Gough, 2018
- By James Heilman, MD, Wikimedia.org (https://commons.wikimedia.org/wiki/File:Duralvenoussinusthrombosis.png)
.