はじめに
栄養状態の評価において、身体組成の分析は不可欠な要素である。 身体組成を定義するには、Wangら1が身体成分のin vivo定量化、成分間の定量的関係、および影響要因に関連する成分の定量的変化を扱うヒト生物学の一分野と定義したことを思い出すと便利である
一方、Valtueñaらによると2 一方、Valtueñaらによると、体組成の研究は、食事、身体運動、疾病、身体成長などの環境要因が私たちの身体に及ぼす影響を理解するために不可欠である。
体組成モデル
体組成を適切に分析するには、体組成を異なる成分の関数として定義し、異なる体組成または区画モデルを作成することが必要である。 そこで、Behnke3は、体重を脂肪量と無脂肪量の2つの主要成分で表すアルキメデスの原理を応用した身体組成の分析モデルを提案した。 このバイコンパートメントモデルから、KeysとBrozek4は新たなモデルを開発した。 1921年、体組成の父と呼ばれるMatiegka5が、体組成の分画に関するモデル、いわゆる4コンパートメントモデルを開発した。 このモデルは、脂肪量、筋肉量、骨量、残量という4つの基本的な構成要素に基づいた体組成を考えるものである。 1970年代以降、このモデルはRossとWilsonの提案6に従って修正され、Drinkwater7とKerr8による5成分モデルとBerralらによるその修正9に至った。この最後の5成分モデルは、次第に複雑な構造と構成を持つ5成分または研究レベルに焦点を当てている1 したがって、最初の成分は原子または初等レベルで表され、特に酸素(60%)、炭素(20%)、水素(15%)、カルシウムおよび窒素(各1%)などの元素から構成されている。 第二のレベルは分子または化学レベルとも呼ばれ、水(60%)、脂質(15%)、タンパク質(18%)、グリコーゲン(1%)、ミネラル(6%)などで構成されています。 第3のレベル、すなわち細胞レベルでは、細胞塊、細胞外液、細胞外固体、および脂肪を指します。 第4のレベルは、組織学的または組織レベルとして知られ、骨格筋、非骨格筋、軟組織、脂肪組織、骨などの要素を含んでいます。 最後の第5レベルは、全身レベルとも呼ばれる。 図1は、身体組成のマルチコンパートメントまたは5レベルモデルを示しています。
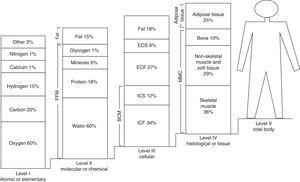
体組成のマルチコンパートメントまたは5レベルモデル。 ECF:細胞外液、ICF:細胞外液、BCM:ICF+ICS:体細胞量、FFM:無脂肪量、BLM:除脂肪量、ECS:細胞外固体、ICS:細胞内固体.
東條ら49から引用したものである。
Two-component or bicompartmental model
2成分モデルまたは2成分モデルは、ヒトの体組成を分析するのに最もよく使われるものである。 10 このモデルによると、両コンパートメントの化学的特性および密度は一定で、温度36℃における総脂肪量の密度は0.9007g/mLである11。 このモデルによると、総脂肪量は無水であるが、後で見るように健康な成人の水和度は13%である。無脂肪量は36℃の温度で1.1000g/mLの密度を持ち12、73%の水分含量を持ち、特に150mequiv./Lのカリウムを含む。
総脂肪量
身体にとって総脂肪量はエネルギー貯蔵と神経絶縁の両方で必須の成分である。 この成分は年齢、性別、時間によって変化する13 (図2)。 全脂肪量の83%は脂肪組織であり、そのうち50%は皮下に存在する。 体内の脂肪組織の分布は不規則で、予備脂肪層と必須脂肪の間に差がある
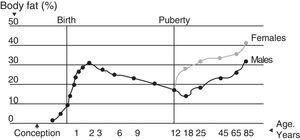
脂肪組成の生涯変化.
脂肪総量の中にタンパク質はないと考えられているが実際には脂肪量の3%を占めている。 また、水分は含まれないと考えられているが、成人の平均水分補給量は13%であり、この割合は肥満で増加する可能性がある。 脂肪質量密度は0.9007g/mL14
私たちの体内では、予備脂肪は主に2段階に分かれて存在しています。 皮下脂肪は体内の総脂肪予備軍の27-50%を占める。15 直接法(55-94歳の死体の解剖)を用いて、Martínら16は皮下脂肪1キログラムに対して内臓脂肪が200グラムあることを明らかにした。 この点で、皮下脂肪の総量を除外すると、内臓脂肪沈着は男性で667g、女性で373gとなり、Martínらによると、皮下脂肪が体脂肪全体の80%を占めていることがわかる。
内臓脂肪蓄積に関しては、男女とも同様の加齢による指数的増加を維持していることに注意する必要がある。 他の研究では、腹部脂肪(腹部総脂肪、腹部内臓脂肪、腹部皮下脂肪)の42~70%の症例に遺伝的要素があることが示されている18
無脂肪量
無脂肪量はミネラル、タンパク質、グリコーゲンおよび水、すなわち細胞内および細胞外の全体水から構成されている。 平均水和度は73%で、36℃における密度は約1.1000g/mLである。12 小児では、骨化が不完全であることもあり、無脂肪質の密度は1.084g/mLと低い。
fat-free massの水和は非常に多様であり、つまり人種または性別によって大きく変化するようには見えない。 したがって、体水は体重の55~65%、無脂肪体重の73%を占めている19。 成長期の子供では、細胞外コンパートメントと細胞内コンパートメントの関係も毎年0.4%ずつ減少している(図3)。 細胞内の水は最も重要な水コンパートメントを表し、体重の30~40%、体内総水分の50~70%を占める19
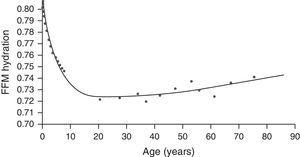
年齢別無脂肪質量水分補給量。 FFM: fat-free mass.
身体組成評価方法としてのアントロメトリック
被験者の身体構成を適切に測定するには、幅広い手順が利用可能である。 González-Jiménezによると20、そのような手順の特異性は様々である。 González-Jiménezによると20、これらの手順の特異性は様々であり、あるものは身体の単一部分の組成を評価することができるが、他のものは複数の有機成分の特性や構成を知ることができる。 これらの測定を行い、その後重回帰式を用いることで、脂肪区画と除脂肪区画の構成と比率を推測することができ、その結果、被験者の体密度を間接的に推定することができる。
体重と身長
これらの身体測定は収集が容易で、子供と成人の栄養状態と身体組成を評価するのに極めて有用である。 これらの身体測定は、成長を評価するために日常的に使用されるとともに、特定の集団のフォローアップの一部として疫学的に使用されている。 体重と身長から得られる最も一般的な人体測定指標は、身長/体重、体重/年齢、体重/身長の3つである。 体重/年齢指数に関しては、平均値より2標準偏差が低いと低体重と見なすことができる。 この指標は身長を考慮しないため、身長が低く体重が十分ある子と、身長が高く痩せている子との区別がつかない。 一方、体重/身長の値が国際基準値の平均値より2標準偏差以上低い場合は、やせの状態とみなされる21
体重は、さまざまな組織が変動比率で混在しているため、標準尺度を用いて決定することができない。 体重の意味を評価するには、身長、体格、筋肉量、脂肪、骨の割合を考慮する必要がある22。したがって、体重の変化は、体脂肪の変化から生じる可能性があり、これは間接的にエネルギー摂取量を反映している。 体重の変化は、エネルギー摂取量を間接的に反映する体脂肪の変化に起因している可能性があり、また、体液貯留(浮腫)とも関連している。
皮弁
皮弁の測定による体脂肪量の定量化は、身体組成の検査に非常に有用な方法である。 その方法論的な単純さ、低コスト、非侵襲性から、臨床と疫学の両方の場面で広く使用されている23
被験者の身体組成を評価するのに非常に有用な手順である。 体脂肪全体の27~42%が皮下レベルに限局しているため、皮下脂肪層の厚さは、長期的には被験者の身体組成とエネルギーバランスを最適に反映することになる24。
しかし、この測定の間接的な性質のため、身体組成を評価する方法としての皮下脂肪の使用には多くの限界がある:
- –
皮下/全脂肪比は健康な集団では非常に変動しやすい。
- –
中等度の栄養不良の被験者では、脂肪沈着は比較的正常のままである。
- –
測定に明確に反映させるために変化が顕著でなければならないため、感度が低くなっている。
- –
浮腫の存在は誤った結果を引き起こす可能性があります。
- –
処置におけるエラーを最小限に抑えるために、経験豊富な検査者が必要です。
脂肪区画を評価する間接的な能力にもかかわらず、皮下脂肪の体脂肪全体に対する一定の割合が仮定され、測定された位置が体脂肪全体の平均を表すため、皮下の脂肪量を推定することができる25。 25
測定はスキンフォールドキャリパーと呼ばれる簡単な器具を用いて行われる。 脂肪の分布は主に6つのスキンフォールド、三頭筋、二頭筋、肩甲骨下、腸骨上、大腿、ふくらはぎのスキンフォールドで評価される。 また、近年では上記に加え、顎下皮溝という7つ目の皮溝が検討されている。
被験者の異なる解剖学的部位の皮溝測定値と総体脂肪との相関性は様々である26。 一方、肩甲下皮下組織と三頭筋皮下組織の相関は、体脂肪分布パターンの正確な指標であり、脂質分率の状態、その意味合い、および当該被験者のその後の心血管リスクに正の相関がある28
体脂肪量は、一つまたは複数の皮下組織を用いて異なる方程式で定量化することができる。 最も広く使用されているのは、4つのスキンフォールドの測定を必要とするDurningとWomersleyの式29と、Brookの式30である。 7196>Body mass index
1835年にAdolph Queteletが発表し、1972年にKeysが、1985年にGarrowとWebsterが確認したBMIは、現在、体脂肪率と栄養状態の評価に有用なツールとなっている32。
世界保健機関はBMIの臨床的価値を認め、その値をさまざまな罹患率および死亡率の原因に関連付ける分類を確立した。 したがって、BMIが18.5から24.9の場合は正常体重、BMIが25から29.9の場合は過体重またはグレードI肥満、BMI値が30から34.9の場合はグレードII肥満、35から39.9の場合はグレードIII肥満、BMIが40以上の場合はグレードIVまたは病的肥満である33。
Okoroduduらが行ったメタ分析のデータによると、35 体脂肪率の検出におけるBMIの価値を評価した結果、BMI値は、脂肪の程度を特定することに関しては感度が低いが、肥満の診断には非常に特異的なパラメータである。
さらに、BMIは心血管疾患などの特定の状態や障害を予測するのに役立ち、BMI値と成人および小児におけるいくつかの心血管危険因子、たとえば小児および青年における高血圧の発生がますます多くなり、血中のリポタンパク質レベルが高いこととの間に関連が確立している。36
胴囲
健康な被験者の特定の胴囲の測定は、身体組成、ひいては脂肪、筋肉、骨の体積に関する適切な情報を提供する37。 これらのうち、腕の筋周径は、体の筋肉量を評価するために使用され、タンパク質予備量との相関があるため、栄養人体計測の分野で最も興味深いものである。 腕周囲長は、肩峰と肘頭の間の等距離点をメジャーで測定する。 腕周径は脂肪と筋肉の部位に依存するため、Gurney and Jelliffe nomogramを使用して筋肉と脂肪の面積を推定する公式が考案されています。 したがって、筋肉面積はタンパク質予備軍を測定するために考慮され、脂肪面積はエネルギー予備軍を測定するために考慮される。 38
過体重または肥満の被験者において興味あるもう一つのパラメータは、いわゆるウエスト-ヒップ比(WHR)を計算するためのウエストおよびヒップ周囲長の測定である。 WHRは、個人の内臓脂肪の量を推定するための正確な指標です。39 しかし、臀部の筋肉量や被験者の年齢などのいくつかの側面が、推定値としてのWHRの精度を多少低下させることを忘れてはいけません40。
他の研究者は、小児の慢性疾患の診断におけるWHRの有効性に疑問を呈している。41 対照的に、多くの研究が、WHRは将来的なメタボリックシンドロームの発症の可能性に関する情報を提供するので、子供や青年の栄養評価におけるWHRの重要性を強調している42。 また、小児における心血管疾患や糖尿病などの一部の疾患については、BMIよりもWHRの方が予測力が高いと考える著者もいます43。
肥満者を対象とした他の疫学研究でも同様に、腹囲と腰囲の組み合わせが、心血管疾患を患うリスクの検出と定量化のための最良の判別因子であり、腹囲単独と比較して高い感度を示すことが立証されている44
Valdez ら45 が 1992 年に提案した conicity index も体脂肪分布評価において特に価値のあるものであった。 この指標は、成人被験者の腹部領域の脂肪体積を評価するために使用される。 小児および青年におけるconicity indexの使用と有効性については、まだ疑問がある。 この指数を計算するためには、臍から上のウエスト周囲長(メートル)、被験者の最大身長(メートル)、総体重(キログラム)が必要である。 円錐率とは、人体を円筒に見立て、その小端を1.00とする指数である。 その大きい方の端は、2つの完全な円錐の底に相当し、その広い方の点は、被験者の腹部と同定され、最大値1.73の指数を表す。 WHRと比較してconicity indexは総脂肪量に関する情報を提供するが、WHRと異なり股関節周囲径を考慮しないため、Wardleら46によれば異なる体格の被験者を比較する際に有利となる。 しかし、これにもかかわらず、多くの著者は、成人、青年および小児における腹部脂肪率および心血管リスクの予測に対する潜在的価値の両方を評価するこの指数の能力について、より詳細な分析を推奨している47
小児における脂肪蓄積パターンの追加指標は、腹部領域および四肢の皮膚包の測定値と関連する中心性指数である。 肩甲骨下および三頭筋の皮膚包が最もよく測定される。 48
結論
過剰な体脂肪は、動脈硬化、高血圧、糖尿病、脂質異常症、慢性閉塞性肺疾患、および変形性関節症などの心血管障害に関連している。 したがって、医療従事者(看護師と医師の両方)が、これらの処置の使用について訓練を受け、最新の情報を得ることが不可欠です。 肥満のような深刻な状態の早期発見と診断、および特に若年層における健康への影響は、リスクを抱える人々におけるこれらの処置の適切な管理と日常的な使用にある程度依存している。
利益相反
著者は、利益相反がないことを表明している。