Durante una visita oculistica pediatrica, spesso si scopre che il bambino non riesce davvero a leggere la tabella – anche con un genitore seduto lì che dice: “Dai, lo puoi vedere!” Mentre affrontate attentamente la situazione ed eseguite la vostra rifrazione, determinate che il bambino è significativamente miope. Improvvisamente, sentite il bambino leggere “T, Z, V, E, C, L”. Poi, quando togliete il forottero, lo sentite mormorare la parola “Wow”. Ora, cosa fai?
Prima di tutto, cercate di alleviare il senso di colpa e l’imbarazzo che il genitore sta per provare. Poi, prendetevi del tempo per descrivere tutte le opzioni di cura refrattiva. Mentre lo fate, educate sia il genitore che il bambino sulla condizione della miopia, su come progredisce con l’aumentare dell’età e su come può influire sul rendimento del bambino sia a scuola che nello sport. Poi, assicuratevi di rivedere tutte le opzioni correttive – dagli occhiali e le lenti a contatto convenzionali ai trattamenti farmaceutici e le lenti ortocheratologiche (orto-k) (vedi “Opzioni per il controllo della miopia”). Ricordatevi di sottolineare i potenziali benefici visivi e i costi finanziari associati ad ogni metodo correttivo. Insieme, potete contribuire a creare il piano migliore per migliorare la visione del bambino.
Questo articolo si concentrerà principalmente sull’uso delle lenti ortocheratologiche come trattamento primario per il controllo della miopia, un’opzione talvolta trascurata a favore delle lenti correttive convenzionali.
Da dove cominciare?
Opzioni per il controllo della miopia
- Occhiali monovisione
- Bifocali o prescrizione di lettura separata
- Lenti addizione progressive
- Lenti a contatto morbide (giornaliere, HEMA o silicone idrogel)
- Lenti a contatto rigide gas-permeabili (applicazione standard)
- Lenti a contatto morbide o rigide bifocali o multifocali
- Lenti per ortocheratologia
- Agenti farmaceutici (atropina, pirenzepina, 7-metilxantina)
- Agopuntura
- Chirurgia refrattiva (come potenziale opzione di trattamento in età adulta)
- Terapia visiva
Prima di tutto, dovete rassicurare il bambino che lui o lei non sta diventando cieco, ma invece avrà semplicemente bisogno di occhiali correttivi per ottenere la migliore funzione visiva possibile e prestazioni. Inoltre, riassumere brevemente alcune delle evidenze della medicina associate al controllo della progressione della miopia.
I test di conferma sono fondamentali prima della pianificazione e della discussione dettagliata. Ciò dovrebbe includere una batteria di esami, come la valutazione cicloplegica, la risposta accomodativa e il ritardo, la foria, il rapporto convergenza accomodativa/accoglienza, la pressione intraoculare, la topografia corneale e possibilmente l’aberrometria del fronte d’onda.1,2 Inoltre, si potrebbe desiderare di esaminare i segni predittivi della miopia giovanile, compresa la rifrazione cicloplegica, l’errore refrattivo sferico, la lunghezza assiale e il potere corneale.3
Sviluppo e progressione della miopia precoce
Nel 1989, i ricercatori dell’Orinda Longitudinal Study of Myopia (OLSM) hanno analizzato la relazione tra la normale crescita degli occhi e lo sviluppo della miopia nei bambini in età scolare.4,5 Inoltre, i ricercatori hanno studiato la funzione accomodativa, l’errore refrattivo periferico, la pressione intraoculare, le somiglianze genetiche/anatomiche con i genitori, i profili di errore refrattivo di altri gruppi etnici e il rendimento scolastico complessivo, nonché gli studi basati sul DNA sulla prevalenza delle tendenze familiari nella miopia (vedere “Influenze anatomiche sullo stato refrattivo”).
I ricercatori dell’OLSM hanno scoperto che gli errori di rifrazione sono diminuiti verso l’emmetropia ad una media di +0,73D all’età di sei anni ad una media di +0,50D entro i 12 anni.4 Inoltre, dai sei ai 12 anni, la camera vitrea si è allungata di circa 0,52mm e il potere del cristallino è diminuito di circa 1,35D.
Lo studio Collaborative Longitudinal Evaluation of Ethnicity and Refractive Error (CLEERE) ha contribuito a confermare ed espandere i dati raccolti dall’OLSM.6 I ricercatori del CLEERE hanno suggerito che i bambini che hanno due genitori con miopia sono intrinsecamente predisposti ad avere occhi che hanno la forma di quelli di una persona miope, ed è anche probabile che diventino miopi nel tempo. Questa ricerca ha confermato la presenza di una relazione genetica/anatomica nello sviluppo e nella progressione della miopia.
Oltre alla predilezione genetica, ci sono molti altri fattori che contribuiscono allo sviluppo della miopia. Questi includono l’esecuzione costante di lavori da vicino, il livello di istruzione, l’ubicazione urbana o rurale e la quantità di tempo trascorso all’aperto.7
L’eccessivo lavoro da vicino e anche la prolungata esposizione al buio sembrano influenzare fortemente la progressione della miopia.8 La miopia si verifica meno frequentemente prima che i bambini raggiungano l’età scolare, ma aumenta significativamente durante gli anni delle scuole superiori e del college. Questo modello si spiega probabilmente con l’aumento dei periodi di lettura continua e di studio in condizioni di scarsa illuminazione. Per questi individui, la modifica dell’ambiente – comprese le regolazioni ergonomiche, una migliore illuminazione, ulteriori pause di riposo e maggiori periodi di attività fisica – può diminuire il tasso di progressione miopica.9
In generale, la prevalenza della miopia è estremamente alta – non solo negli Stati Uniti, ma anche nel resto del mondo. Negli Stati Uniti, almeno dal 25% al 41% della popolazione ha la miopia.10 Molto più sconcertante, tuttavia, circa il 70% al 90% degli individui in alcuni paesi asiatici sono miopi.11 È importante menzionare che livelli maggiori di miopia (più di 6.00D) sono associati ad un aumento del rischio di distacco retinico regmatogeno, glaucoma e degenerazione miopica.12
Controllo della miopia con le lenti a contatto
Influenze anatomiche sullo stato refrattivo
- Curvatura corneale anteriore
- Curvatura corneale posteriore
- Spessore corneale
- Indice di rifrazione
- Profondità della camera anteriore
- Lunghezza assiale dell’occhio
- Accoglienza e convergenza
- Coroide, pressione retinica e vitreale
Per decenni, gli oculisti hanno utilizzato le lenti a contatto per rallentare e/o stabilizzare la progressione della miopia. Tuttavia, le opinioni sull’efficacia di questo trattamento variano ampiamente.13
Nel 1976, alcuni ricercatori tedeschi hanno scoperto che solo il 40% dei pazienti di età compresa tra i 15 e i 25 anni a cui erano state applicate lenti a contatto ha subito una progressione della miopia, rispetto al 75% dei pazienti che indossavano lenti per occhiali durante un periodo di 15 anni.14 I ricercatori hanno anche studiato la lunghezza assiale degli occhi; tuttavia, i loro dati erano largamente inaffidabili a causa della limitata tecnologia dell’epoca.
Poi nel 1990, i ricercatori russi hanno pubblicato i risultati di uno studio longitudinale di cinque anni, che indicava che la refrazione rimaneva invariata nel 73,2% dei pazienti che indossavano lenti a contatto.15 Gli autori hanno suggerito che le lenti a contatto stabilizzavano le capacità accomodative dei pazienti, il che aiutava a migliorare la qualità visiva.15
Le lenti in silicone gas-permeabili sono state utilizzate anche per combattere la progressione della miopia. Utilizzando una metodologia di applicazione dell’allineamento, uno studio ha indicato che i pazienti che indossavano quotidianamente lenti gas permeabili in silicone mostravano un aumento della miopia di 0,28D in un periodo di due anni, rispetto a 0,80D nei pazienti che indossavano gli occhiali.16 Inoltre, i ricercatori hanno scoperto che i pazienti sperimentavano una significativa perdita di controllo della miopia (una media di 0,76D) entro quattro anni dalla sospensione dell’uso delle lenti. Questi risultati suggeriscono che le lenti a contatto gas-permeabili sono un’opzione molto efficace per il controllo della miopia.16
Altre opzioni di trattamento
Oltre alle lenti a contatto, ecco una panoramica di altre strategie comuni per minimizzare la progressione della miopia nei bambini.
– Terapie alternative/mediche. L’atropina topica 1%, un antagonista muscarinico non selettivo, può essere usata per rallentare la progressione della miopia e l’allungamento assiale oculare. In uno studio, l’atropina ha rallentato efficacemente la progressione della miopia bassa/moderata e dell’allungamento assiale oculare nei bambini asiatici.17 In uno studio simile, i bambini che hanno ricevuto gel di pirenzepina, collirio ciclopentolato o collirio di atropina per un anno hanno mostrato una progressione della miopia significativamente inferiore rispetto ai bambini che hanno ricevuto un placebo.18
Anche gli analoghi della dopamina sono stati usati per controllare la progressione. Mentre non ci sono analoghi della dopamina approvati dalla FDA per l’uso come trattamenti della miopia, sia la pirenzepina che la 7-metilxantina (7-MX) sono stati valutati in studi preliminari.19-21 In particolare, uno studio clinico europeo di 7-MX ha dimostrato che l’agente è meno efficace nel rallentare la progressione della miopia rispetto all’atropina topica.21
Inoltre, studi preliminari hanno esaminato la sicurezza e l’efficacia della pirenzepina per il controllo della miopia.20 I risultati sono stati promettenti, ma non sono stati condotti ulteriori test.
Si deve fare attenzione agli effetti avversi quando si considera l’uso di questi agenti. Gli effetti collaterali documentati includono sensibilità alla luce; dilatazione pupillare; aumento della IOP; offuscamento da vicino; bocca secca; pelle calda, arrossata e/o secca; bradicardia seguita da tachicardia, palpitazioni e aritmie; eruzioni cutanee; febbre; o anche risposta allucinogena.19-21
Di recente, l’agopuntura ha riscosso un certo interesse come terapia alternativa per la miopia progressiva.22 L’agopuntura comprende la stimolazione di punti anatomici strategici con vari metodi, tra cui l’inserimento di aghi e la digitopressione.22 In questo caso, gli aghi di agopuntura possono essere inseriti in specifiche aree auricolari al fine di alleviare gli spasmi muscolari intorno all’occhio e migliorare il flusso sanguigno oculare.
– Terapia della visione. I fattori accomodativi possono essere regolati attraverso diversi metodi di terapia della visione e di allenamento. Per esempio, la terapia della visione può essere impiegata per addestrare i pazienti con pseudomiopia (miopia improvvisa e progressiva dovuta a stress accomodativo) a rilassare l’accomodazione. Inoltre, diversi studi hanno dimostrato che la terapia della visione può ridurre o eliminare i disturbi dello spostamento pseudomiopico (sfocatura transitoria a distanza) migliorando la facilità accomodativa.23,24
– PALs. Il Correction of Myopia Evaluation Trial (COMET) – un importante studio supportato dal National Eye Institute – ha confrontato l’effetto delle lenti addizione progressive (PAL) rispetto alle lenti a visione singola sulla progressione della miopia giovanile.25 I ricercatori del COMET hanno stabilito che le PAL hanno rallentato la progressione della miopia in modo significativamente più efficace delle lenti a visione singola entro il primo anno di utilizzo.25
Una panoramica dell’orto-k
Un ulteriore metodo di controllo della miopia, l’orto-k, è diventato sempre più popolare negli ultimi due decenni. Allora, cos’è l’orto-k? Nei termini più semplici, si tratta di appiattire o rimodellare la superficie corneale anteriore nel tentativo di regolare il potere refrattivo dell’occhio.
Non è un concetto nuovo. Infatti, l’orto-k risale agli anni 40. Per molti anni, le prime tecniche orto-k hanno semplicemente usato “misure cheratometriche e giudizio clinico” per determinare il passo successivo nel processo di appiattimento corneale. Infatti, non è stato fino ai primi anni ’90 – con l’avvento della topografia corneale e dei nuovi materiali gas-permeabili – che l’ortocheratologia è diventata un’opzione di trattamento più valida per la correzione degli errori refrattivi.
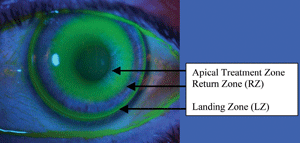
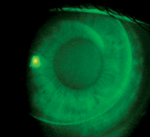
L’applicazione ottimale e l’allineamento di zona di una lente orto-k.
Ecco come descrivo spesso l’orto-k ai miei pazienti: “La cornea è un tessuto morbido, e la sua ‘pelle’ può essere modellata dall’uso di una lente a contatto rigida gas-permeabile – un po’ come gli apparecchi ortodontici per i denti. La lente rimodella la superficie corneale a un contorno specifico, che può essere facilmente regolato per migliorare l’effetto desiderato in modo sicuro, indossando le lenti durante la notte. Il processo è diverso da una procedura chirurgica refrattiva, che è permanente. Quindi, mentre i risultati ottenuti con l’orto-k sono reversibili, permette di funzionare senza contatti o occhiali durante le ore diurne”.
Le lenti Ortho-k inducono iatrogenamente la sfericalizzazione topografica corneale attraverso una pressione costante sul meridiano piatto e una pressione variabile sul meridiano ripido. Si raggiunge un plateau quando la cornea diventa sferica in seguito alla pressione uniforme applicata, con conseguente appiattimento centrale e ripidità periferica.26-28
Oggi diverse aziende producono lenti orto-k. Nel giugno 2002, la lente Corneal Refractive Therapy di Paragon Vision Sciences è stata la prima geometria orto-k ad ottenere l’approvazione della FDA per l’uso notturno. Successivamente, la lente Emerald di Euclid Systems ha ottenuto l’approvazione della FDA nel 2004 (Bausch + Lomb ha acquistato il design della lente nel 2005).
Ortho-k per il controllo della miopia
Più di un decennio fa, diversi medici oculisti hanno inizialmente suggerito che le lenti Ortho-k potrebbero essere utilizzate per controllare o addirittura arrestare la progressione della miopia. Poi, nel 2004, sono stati pubblicati i risultati del primo rapporto sull’orto-k per il controllo della miopia – lo studio pilota Children’s Overnight Orthokeratology Investigation (COOKI) -.29 I ricercatori del COOKI hanno valutato l’errore refrattivo, i cambiamenti visivi e la salute oculare per sei mesi in bambini miopi a cui erano state applicate lenti orto-k per la notte. I ricercatori hanno stabilito che l’orto-k è un trattamento sicuro ed efficace per ridurre la progressione della miopia.
Nel 2005, i dati dello studio Longitudinal Orthokeratology Research in Children (LORIC) hanno indicato che l’orto-k è efficace nel controllare la miopia infantile.30 Tuttavia, i ricercatori hanno anche stabilito che sostanziali variazioni anatomiche tra i bambini possono ridurre la capacità del medico di prevedere accuratamente il risultato visivo finale prima di iniziare la terapia orto-k.30
|
|
|
|
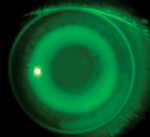
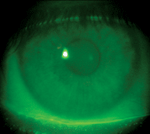
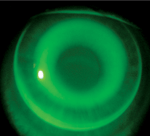
| A) Applicazione centrata in modo ottimale di una lente orto-k. B) Cornea dopo la rimozione della lente centrata in modo ottimale. Si noti che non vi è praticamente alcuna traccia di un anello di impronta. C) Applicazione decentrata sopra-nasale di una lente ortodontica. D) Anello d’impronta dopo la rimozione della lente decentrata. | |||
I risultati di studi clinici più recenti, come lo studio Stabilizing Myopia by Accelerated Reshaping Technique (SMART) e lo studio Corneal Reshaping and Yearly Observation of Myopia (CRAYON), hanno fornito ulteriori informazioni sulla sicurezza ed efficacia dell’orto-k per il controllo della miopia.31,32
SMART, uno studio di cinque anni iniziato nel 2009, sta valutando l’effetto dell’orto-k sulla progressione della miopia in 138 pazienti. A un anno di follow-up, i soggetti che indossavano lenti orto-k hanno mostrato una progressione media di 0,00D, rispetto a una media di 0,50D nel gruppo di controllo.31
Nello studio biennale CRAYON, i ricercatori hanno confermato che i pazienti a cui sono state applicate lenti orto-k hanno sperimentato un cambiamento annuale significativamente inferiore nella lunghezza assiale e nella profondità della camera vitrea rispetto ai pazienti a cui sono state applicate lenti a contatto morbide.32 Questi risultati hanno confermato i dati di studi precedenti, dimostrando che le lenti orto-k rallentano la progressione dei cambiamenti corneali nei pazienti miopi.32
Di recente, è stata suggerita l’ortocheratologia per miopi di basso livello con l’uso di una lente in silicone idrogel ad alto modulo intenzionalmente portata in posizione estroflessa. L’uso estroflesso di una lente a contatto in silicone idrogel ad alto modulo può indurre alterazioni nella topografia corneale e nella refrazione soggettiva. Questi cambiamenti refrattivi vanno da plano a +1,75D di sfera e da +0,25D a +0,75D di cilindro, ma sono imprevedibili e variano da soggetto a soggetto.33,34
In uno studio, il cambiamento medio del potere topografico apicale era di 1,11D con un leggero irripidimento corneale in entrambi i meridiani, nonché 0,23mm di appiattimento corneale nel meridiano orizzontale e 0,27mm di appiattimento corneale nel meridiano verticale.33 Inoltre, l’eccentricità corneale è diminuita in media di 0,65e.34 Questi risultati suggeriscono che questa tecnica orto-k può essere adatta ai pazienti con miopia molto bassa.
Preoccupazioni per la sicurezza ed effetti collaterali
Come suggeriscono i suddetti studi, l’orto-k è una procedura sicura, purché i pazienti siano monitorati correttamente. Come in tutti gli usi delle lenti a contatto, i due effetti collaterali più comuni che si verificano nei pazienti con lenti orto-k sono l’edema corneale e le macchie. Altri potenziali effetti collaterali includono dolore, arrossamento, lacrimazione, irritazione, scarico, abrasione oculare o distorsione visiva.35-37 Queste condizioni sono solitamente temporanee, specialmente se le lenti vengono rimosse prontamente. Tuttavia, i medici devono essere particolarmente cauti nel monitorare il legame microbico della lente con lo Pseudomonas aeruginosa.35-37 Istruire i pazienti a riferire immediatamente qualsiasi dolore, disagio o compromissione visiva.
Come con qualsiasi lente a contatto o procedura refrattiva, possono verificarsi aberrazioni e distorsioni visive indotte e devono essere monitorate utilizzando l’aberrometria. Dopo l’orto-k durante la notte, uno studio ha scoperto tassi significativamente più bassi di contrasto mesopico così come una maggiore incidenza di aberrazioni di ordine superiore. In un altro studio, i ricercatori hanno scoperto che le aberrazioni di ordine superiore – in particolare l’aberrazione sferica e il coma – hanno avuto un aumento a breve termine, ma significativo, dopo l’orto-k.38 Fortunatamente, questi effetti visivi sono solitamente reversibili entro 72 ore dalla sospensione della lente.38
Altri punti di discussione
– Cilindro residuo. Le lenti Ortho-k sono progettate per individui con miopia da bassa a moderata (fino a -6,00D) con o senza astigmatismo (fino a -1,75D). Ma attenzione alla correzione cilindrica superiore e al possibile cilindro residuo: si può ridurre la miopia ma lasciare apprezzabili aberrazioni di ordine superiore con cilindro non corretto.
– Astigmatismo. Anche se l’astigmatismo viene affrontato a bassi livelli con l’ortocheratologia tradizionale, Paragon Science sta lanciando il sistema a doppio asse per affrontare correzioni cilindriche più elevate. Nel design tradizionale, una lente applicata sul meridiano piatto si de-centra a causa del differenziale tra il meridiano piatto e quello ripido. (A volte, questo può essere visto come un’isola orto-k che è topograficamente simile a un’isola LASIK). I doppi assi hanno una curva di base sferica con un sistema periferico unico. Questo permette ai due meridiani di avere profondità diverse all’interno della zona di ritorno.39
– Distanza completa vs. monovisione. In un paziente adulto, si può fissare un obiettivo di correzione a distanza completa o di monovisione. In una correzione a distanza completa, il paziente avrà bisogno di occhiali da lettura. Se, tuttavia, il paziente si adatta alla monovisione e non gli piace l’effetto, basta regolare la curva di base per spingere verso una correzione a distanza completa o una correzione a distanza intermedia.
Nei bambini, la correzione a distanza completa sarà necessaria. Tuttavia, non abbandonare il concetto di lettori o anche la terapia della visione.
L’orto-k è reversibile?
Come detto in precedenza, gli effetti dell’orto-k di solito sono temporanei e reversibili. Questa considerazione fondamentale spesso piace a molti pazienti che sono intimiditi dall’effetto a vita della LASIK o PRK. Inoltre, i pazienti adulti sono più a loro agio sapendo che le lenti orto-k possono essere manipolate come necessario per affrontare la presbiopia per tutta la vita del bambino.
Necessità individuali del paziente e considerazioni per l’ortokk
- Età
- Etnia
- Cultura
- Influenza dei genitori
- Motivazione (sia del bambino che dei genitori)
- Requisiti accademici
- Requisiti atletici
- Occupazione (genitori) e attività (genitori e figlio)
- Ergonomia
- Problemi ambientali
- Problemi medici
- Problemi finanziari
- Capacità di gestire il dispositivo correttivo
- Capacità di mantenere un adeguato impegno a lungoimpegno a lungo termine per il dispositivo correttivo
- Disinclinazione a perseguire la chirurgia refrattiva (genitore)
- Disinclinazione a portare gli occhiali (bambino)
- Errore refrattivo massimo: -1.00D a circa -6.00D (cilindro basso fino a un massimo di -0.75D)*
* Le lenti orto-k toriche e a doppio asse stanno diventando sempre più disponibili.44
Per mantenere l’effetto refrattivo a lungo termine delle orto-k, tuttavia, il paziente deve portare una lente di mantenimento. Ancora una volta, in modo simile all’uso di una lente di mantenimento nell’ortodonzia per mantenere l’allineamento dei denti, una lente di mantenimento viene indossata per preservare l’effetto di appiattimento e prevenire un’ulteriore progressione della miopia.
L’uso notturno della lente Ortho-k comprime l’epitelio corneale, forzando una riduzione dello spessore corneale centrale, senza danneggiare le cellule epiteliali o il tessuto stromale contiguo. Una volta rimossa la lente, la cornea non rimbalza semplicemente come un “cappello a cilindro”, ma piuttosto ritorna lentamente al suo stato naturale, prima del trattamento. L’effetto compresso dovrebbe persistere per almeno 12-15 ore, mentre il paziente è sveglio (in alcuni casi, l’effetto può durare due o tre giorni). Poi, per mantenere la forma compressa, la lente di ritenzione deve essere messa sull’occhio ancora una volta durante le ore notturne.
Nella mia clinica, istruiamo il paziente a portare la lente di sicurezza ogni notte per almeno 30 giorni. Dopo 30 giorni, chiediamo al paziente di non portare la lente di mantenimento per una notte per determinare la longevità del suo effetto. Spieghiamo che potrebbe perdere parte dell’effetto nel corso del secondo giorno; tuttavia, la perdita accomodativa sarà basata sull’impressione soggettiva. Se il paziente apprezza un offuscamento più rapido, suggeriamo che il fermo venga indossato ogni notte (o anche ogni due notti), fino a quando conserva una visione confortevole e funzionale. Aneddoticamente, ho scoperto che alcuni pazienti hanno avuto molto successo senza la contenzione per tre giorni interi, mentre altri preferiscono semplicemente usare la lente ogni sera. Indipendentemente dal caso, è meglio rassicurare i pazienti che, se perdono una notte di uso della contenzione, non perderanno l’effetto.
La reversibilità dell’effetto dell’orto-k varia da individuo a individuo; tuttavia, i pazienti generalmente notano cambiamenti regressivi entro 24-72 ore. Inoltre, la regressione non è lineare e quindi non è assolutamente prevedibile. L’errore refrattivo, l’età del paziente e la tolleranza soggettiva sono i fattori determinanti di una regressione visiva apprezzabile.40 E, a causa delle considerazioni soggettive, la regressione percepita non è sempre coerente con i risultati refrattivi e topografici oggettivi. Tenete presente, comunque, che i pazienti con livelli più alti di miopia di base sembrano avere maggiori probabilità di sperimentare la regressione di fine giornata.40,41
Preparare il paziente
Tenete presente che alcuni potenziali pazienti orto-k non hanno mai portato lenti a contatto prima. Nel mio studio, chiediamo ai nostri pazienti alle prime armi di partecipare a una prova di lenti giornaliere usa e getta o in silicone idrogel. Questo insegnerà al paziente come inserire e rimuovere correttamente le lenti, così come come gestire le lenti e i prodotti per la cura.
Inoltre, questa prova di lenti a contatto ci dà anche una via per la correzione della miopia se, per caso, il paziente non ha successo con le lenti Ortho-K. (Come nota a margine, il nostro studio raccomanda una prova di lenti a contatto durante la preparazione chirurgica refrattiva. Prescriviamo lenti con la correzione refrattiva desiderata, o inferiore, per facilitare l’educazione visiva e fornire un’illustrazione realistica del risultato chirurgico previsto).
Il paziente dovrebbe essere istruito sul fatto che, come per ogni nuova applicazione, all’inizio c’è consapevolezza della lente (la sensazione spesso diventa meno evidente dopo aver dormito con le lenti). Inoltre, l’applicazione iniziale della lente può essere migliorata con una dose diluita di proparacaina, se necessario. Fortunatamente, le lenti orto-k sono molto confortevoli grazie alle loro grandi dimensioni e al loro profilo.
Guidare le aspettative del paziente
La moderna tecnologia delle lenti per rimodellare la cornea permette di apprezzare immediatamente la riduzione della miopia; tuttavia, è necessario un lungo periodo di allenamento affinché la cornea mantenga costantemente la sua nuova forma. Durante le prime settimane, le lenti devono essere indossate ogni notte. Pertanto, è importante stabilire una tempistica adeguata e realistica per il paziente. Altrettanto importante: Non fare troppe promesse sui risultati visivi.
Quando si discutono le aspettative con i pazienti più giovani, è importante rispettare le indicazioni dei genitori, ma non a spese del bambino. Se il bambino non è a suo agio con il concetto di portare le lenti a contatto o di rimodellare la cornea, non lasciate che il genitore imponga l’orto-k al bambino. Affinché l’orto-k abbia successo, il bambino (e/o il genitore) deve credere sinceramente nel processo correttivo e decidere coscienziosamente di rimanere conforme all’uso delle lenti.
Come suggerito dai risultati dello studio LORIC, ogni paziente ha esigenze visive uniche così come aspettative e obiettivi visivi finali individualizzati (vedere “Esigenze individuali del paziente e considerazioni per l’orto-k”). Nella prima settimana, le lenti Ortho-k potrebbero essere indossate tutto il giorno (se tollerate dal paziente) per accelerare l’effetto. Tuttavia, questa fase potrebbe non essere necessaria o desiderabile per tutti i pazienti.
Inoltre, create un contratto di consenso informato che delinei formalmente il metodo di applicazione e l’appropriato trattamento successivo. Questo contratto dovrebbe definire tutte le preoccupazioni e le precauzioni per l’uso delle lenti a contatto, le prescrizioni dei prodotti per la cura delle lenti, le responsabilità del paziente, le informazioni sullo scambio delle lenti e le garanzie, le politiche di sostituzione e i vostri dati di contatto per le cure di emergenza. Il contratto dovrebbe anche specificare il costo degli onorari professionali e dei materiali associati, nonché dettagliare tutti gli accordi finanziari.
Il primo giorno di utilizzo delle lenti, il paziente dovrà essere visto al mattino e al pomeriggio per determinare se la lente si è sistemata nella posizione corretta dopo il sonno e per monitorare la regressione. Dovreste anche programmare diversi appuntamenti di follow-up per monitorare i cambiamenti refrattivi e topografici (vedere “Un programma ideale di follow-up a breve termine”).
Dopo circa un mese, il paziente può tentare di interrompere l’uso della lente per 48-72 ore per determinare la longevità dell’effetto e costruire la fiducia nella procedura. Questo passo aiuterà anche il paziente a decidere se vuole portare la lente di mantenimento ogni notte o ogni due notti.
Un programma ideale di follow-up a breve termine
Generalmente, il nostro ufficio utilizzerà questo programma di follow-up con tutti i pazienti ortok.
- Giorno 1. Applicazione corretta della lente e addestramento all’inserimento e alla rimozione.
- Giorno 2. Istruire il paziente a tornare in clinica durante le ore del mattino con le lenti inserite. L’oculista osserverà le lenti per un’applicazione appropriata, le rimuoverà e poi le riapplicherà come necessario (correggendo la topografia, l’aberrometria e la rifrazione manifesta). Poi, il paziente dovrebbe ricevere un’ulteriore formazione per l’inserimento e la rimozione.
- Una settimana. Chiedete al paziente di presentarsi al mattino presto senza le lenti e poi di nuovo nel pomeriggio per determinare se c’è una regressione significativa durante la giornata (topografia, aberrometria o rifrazione manifesta). Istruire il paziente a portare una lente di mantenimento ogni notte.
- Due settimane. Fate presentare il paziente nel pomeriggio per misurare la topografia, l’aberrometria e la rifrazione manifesta. Istruite il paziente a portare la lente di mantenimento tutte le notti, TRANNE la notte prima dell’appuntamento delle quattro settimane.
- Quattro settimane. Chiedere al paziente di presentarsi nel pomeriggio per l’osservazione e per discutere i risultati, i progressi e l’opinione soggettiva del paziente. Determinare in modo cooperativo un programma di usura appropriato.
- Otto settimane. Ripetizione del follow-up di quattro settimane.
Costi finanziari dell’Ortho-k
Il costo dell’Ortho-k è unico per ogni studio, a causa dei diversi modelli di lenti e delle varie tariffe professionali. Inoltre, le differenze di prezzo regionali si verificano in base all’economia locale e alla domanda dei pazienti. Alcuni studi organizzeranno il finanziamento attraverso una società esterna o hanno una politica di accordo che dovrebbe essere dettagliata nel contratto di consenso informato.
Senza dubbio, tuttavia, l’orto-k è un elemento di differenziazione unico nella pratica. Non tutti gli uffici offrono questo servizio, lasciando una finestra di opportunità per uno studio individuale per espandere il servizio o anche considerare la comogestione con i colleghi della zona.
Tenete a mente che non tutti i pazienti avranno successo con l’ortho-k, quindi potreste voler offrire una “facile via d’uscita” per i casi di insuccesso che pone un rischio finanziario minimo per il paziente.
Offrire l’orto-k nel vostro studio è un’eccellente opportunità per servire meglio la prossima ondata di giovani miopi. Come per la LASIK, la popolarità dell’ortocheratologia è diminuita drasticamente negli ultimi anni, anche in aree geografiche che una volta si riteneva fossero “a prova di recessione”.42,43 Sebbene la letteratura pubblicata sui dati finanziari chiave associati all’ortocheratologia sia scarsa o assente, la domanda complessiva per la procedura segue molto probabilmente le tendenze della chirurgia refrattiva. Tuttavia, è logico credere che con il rafforzamento del mercato della cura degli occhi e dell’economia globale, anche l’interesse per l’ortocheratologia si rafforzerà.
Il dott. Daniels esercita la professione privata a Hopewell e Lambertville, N.J. È anche un assistente professore clinico alla Salus University di Elkins Park, in Pennsylvania, e un precettore esterno per il New England College of Optometry di Boston. Ha fatto parte dei comitati consultivi di Tracey Technologies, WaveTouch Technologies, Sauflon Pharmaceuticals, VMax Technology, Hydrogel Vision, SynergEyes, CooperVision, ScienceBased Health e QSpex, e ha partecipato a ricerche sponsorizzate per Allergan, Alcon, CooperVision, Vistakon e SynergEyes.
1. Mutti DO, Jones LA, Moeschberger ML, Zadnik K. Rapporto AC/A, età ed errore refrattivo nei bambini. Invest Ophthalmol Vis Sci. 2000 Aug;41(9):2469-78.
2. Mutti DO, Sholtz RI, Friedman NE, Zadnik K. Rifrazione periferica e forma oculare nei bambini. Invest Ophthalmol Vis Sci. 2000 Apr;41(5):1022-30.
3. Zadnik K, Mutti DO, Friedman NE, et al. Predittori oculari dell’inizio della miopia giovanile. Invest Ophthalmol Vis Sci. 1999 Aug;40(9):1936-43.
4. Zadnik K, Satariano WA, Mutti DO, et al. The effect of parental history of myopia on children’s eye size. JAMA. 1994 maggio 4;271(17):1323-7.
5. Zadnik K, Mutti DO, Friedman NE, Adams AJ. Risultati iniziali trasversali dell’Orinda Longitudinal Study of Myopia. Optom Vis Sci. 1993 Sep;70(9):750-8.
6. Zadnik K, Manny RE, Yu JA, et al. Dati sulla componente oculare negli scolari in funzione dell’età e del sesso. Optom Vis Sci. 2003 Mar;80(3):226-36.
7. Rose KA, Morgan IG, Ip J, et al. L’attività all’aperto riduce la prevalenza di miopia nei bambini. Oftalmologia. 2008 Aug;115(8):1279-85. Epub 2008 Feb 21.
8. Saw SM. Una sinossi dei tassi di prevalenza e dei fattori di rischio ambientale per la miopia. Clin Exp Optom. 2003 Sep;86(5):289-94.
9. Goldschmidt E. Il mistero della miopia. Acta Ophthalmol Scand. 2003 Oct;81(5):431-6.
10. Vitale S, Sperduto RD, Ferris FL. Aumento della prevalenza della miopia negli Stati Uniti tra il 1971-1972 e il 1999-2004. Arch Ophthalmol. 2009 Dec;127(12):1632-9.
11. Lin LL, Shih YF, Tsai CB, et al. Studio epidemiologico della rifrazione oculare tra gli scolari di Taiwan nel 1995. Optom Vis Sci. 1999 maggio;76(5):275-81.
12. Mitchell P, Hourihan F, Sandbach J, Wang JJ. Il rapporto tra glaucoma e miopia: il Blue Mountains Eye Study. Oftalmologia. 1999 Oct;106(10):2010-5.
13. Kerns RL. Controllo delle lenti a contatto della miopia. Am J Optom Physiol Opt. 1981 Jul;58(7):541-5.
14. Kemmetmüller H. La miopia può essere influenzata dall’uso di lenti a contatto? Klin Monbl Augenheilkd. 1976 Jan;168(1):10-23.
15. Shapiro EI, Kivaev AA, Kazakevich BG. Uso di lenti a contatto nella miopia progressiva. Vestn Oftalmol. 1990 Sep-Oct;106(5):30-3.
16. L’Accademia di Ortocheratologia d’America. Cos’è l’ortocheratologia? Disponibile presso: http://okglobal.org/home.html (accesso 26 giugno 2012).
17. Chua WH, Balakrishnan V, Chan YH, et al. Atropina per il trattamento della miopia infantile. Oftalmologia. Dec;113(12):2285-91.
18. Walline JJ, Lindsley K, Vedula SS, et al. Interventi per rallentare la progressione della miopia nei bambini. Cochrane Database Syst Rev. 2011 Dec 7;12:CD004916.
19. Ganesan P, Wildsoet CF. Intervento farmaceutico per il controllo della miopia. Expert Rev Ophthalmol. 2010 Dec 1;5(6):759-87.
20. Siatkowski RM, Cotter SA, Crockett RS, et al. Due anni multicentrico, randomizzato, doppio mascherato, controllato con placebo, sicurezza parallela e studio di efficacia del 2% pirenzepina gel oftalmico nei bambini con miopia. J AAPOS. 2008 Aug;12(4):332-9.
21. Trier K, Munk Ribel-Madsen S, Cui D, Brøgger Christensen S. 7-metilxantina sistemica nel ritardare la crescita assiale dell’occhio e la progressione della miopia: uno studio pilota 36 mesi. J Ocul Biol Dis Infor. 2008 Dec;1(2-4):85-93.
22. Wei ML, Liu JP, Li N, Liu M. Agopuntura per rallentare la progressione della miopia nei bambini e negli adolescenti. Cochrane Database Syst Rev. 2011 Sep 7;9:CD007842.
23. Ciuffreda KJ, Ordonez X. Terapia della visione per ridurre la miopia transitoria anormale indotta dal lavoro vicino. Optom Vis Sci. 1998 maggio;75(5):311-5.
24. Vasudevan B, Ciuffreda KJ, Ludlam DP. Allenamento accomodativo per ridurre la miopia transitoria indotta dal lavoro vicino. Optom Vis Sci. 2009 Nov;86(11):1287-94.
25. Gwiazda J, Hyman L, Hussein M, et al. A randomized clinical trial of progressive addition lenses versus single vision lenses on the progression of myopia in children. Invest Ophthalmol Vis Sci. 2003 Apr;44(4):1492-500.
26. Ziff SL. Ortocheratologia 1. J Am Optom Assoc. 1968 Feb;39(2):143-7 contd.
27. Nolan JA. Approccio all’ortocheratologia. J Am Optom Assoc. 1969 Mar;40(3):303-5.
28. Binder PS, May CH, Grant SC. Una valutazione dell’ortocheratologia. Ophthalmology. 1980 Aug;87(8):729-44.
29. Walline JJ, Rah MJ, Jones LA. Lo studio pilota Children’s Overnight Orthokeratology Investigation (COOKI). Optom Vis Sci. 2004 Jun;81(6):407-13.
30. Cho P, Cheung SW, Edwards M. The longitudinal orthokeratology research in children (LORIC) in Hong Kong: a pilot study on refractive changes and myopic control. Curr Eye Res. 2005 Jan;30(1):71-80.
31. OK-Vision globale. Procedura di ortocheratologia. Disponibile all’indirizzo: www.govlenses.com/orthokeratology/procedure.html (visitato il 26 giugno 2012).
32. Walline JJ, Jones LA, Sinnott LT. Rimodellamento corneale e progressione della miopia. Br J Ophthalmol. 2009 Sep;93(9):1181-5.
33. Bogert A. Silicone Hydrogel Orthokeratology for the Correction of Low Myopia Tesi presentata all’Università di Scienze Applicate di Aalen, Germania. Disponibile presso: http://opus.bsz-bw.de/hsaa/volltexte/2010/2/pdf/Silicone_Hydrogel_Orthkeratology_for_the_Correction_of_Low_M.pdf (accesso 26 giugno 2012).
34. Mountford J. Effetto ortocheratologico involontario degli idrogeli di silicone su pazienti ipermetropi. Disponibile all’indirizzo: www.siliconehydrogels.org/featured_review/featured_review_aug_03.asp (visitato il 26 giugno 2012).
35. Ladage PM, Yamamoto N, Robertson DM, et al. Pseudomonas aeruginosa legame corneale dopo 24 ore di uso di lenti ortocheratologiche. Occhio lente a contatto. 2004 Jul;30(3):173-8.
36. Young AL, Leung AT, Cheung EY, et al. Cheratite infettiva da Pseudomonas aeruginosa legata alle lenti ortocheratologiche. Cornea. 2003 Apr;22(3):265-6.
37. Choo JD, Holden BA, Papas EB, Willcox MD. Adesione di Pseudomonas aeruginosa alle lenti ortocheratologiche e di allineamento. Optom Vis Sci. 2009 Feb;86(2):93-7.
38. Stillitano IG, Chalita MR, Schor P, et al. Cambiamenti corneali e analisi del fronte d’onda dopo il test di applicazione di ortocheratologia. Am J Ophthalmol. 2007 Sep;144(3):378-86.
39. Herzberg C, Legerton J. L’avanzamento della specialità della CRT. RCCL. 2011 Apr;147(3):20-3.
40. Gardiner HK, Leong MA, Gundel RE. Quantificare la regressione con l’ortocheratologia. Spec. lenti a contatto. Disponibile all’indirizzo: www.clspectrum.com/articleviewer.aspx?articleID=12892 (visitato il 26 giugno 2012).
41. Chan B, Cho P, Cheung SW. Pratica di ortocheratologia nei bambini in una clinica universitaria di Hong. Clin Exp Optom. 2008 Sep;91(5):453-60.
42. Portata del mercato. Aggiornamenti trimestrali sul mercato refrattivo degli Stati Uniti.Q4-2009 U.S. Refractive Update. Disponibile all’indirizzo: www.market-scope.com/market_reports/refractive_reports.html (visitato il 26 giugno 2012).
43. Crescita dell’industria della chirurgia laser dell’occhio e l’economia. La crescita dell’industria LASIK e l’economia. Disponibile all’indirizzo: www.laser-eye-surgery-statistics.com/lasik-economy-lasik-industry-growth.php (visitato il 26 giugno 2012).
44. Baertschi M. Correzione dell’alto astigmatismo con l’ortocheratologia. Documento presentato al Global Orthokeratology Symposium. 28-31 luglio 2005; Chicago.
.