Moje nohy brní vzrušením z rozhovoru na dnešní téma. Nejčastěji se s tímto problémem setkávám u pacientů se špatně kontrolovanou chronickou cukrovkou, ale může ho způsobovat i mnoho dalších diagnóz, například nedostatek vitaminů. Pokud jste to ještě neuhodli, mluvíme dnes o neuropatii!“
Přítomnost periferní neuropatie byla pozorována asi u 8 procent pacientů starších 55 let. Pokud se však podíváme na pacienty s diabetem 2. typu, toto procento vyskočí až na 26,4 procenta.
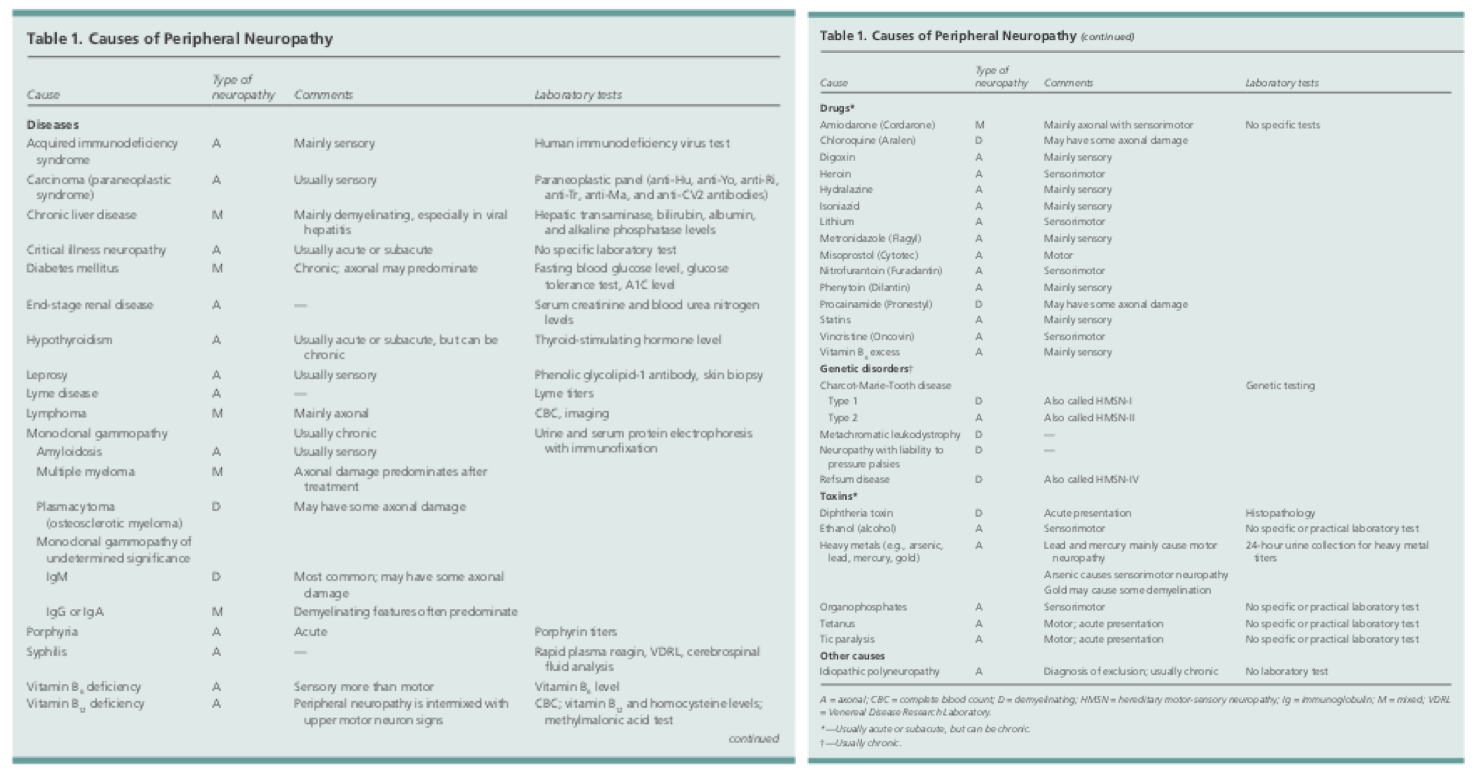
Příčin periferní neuropatie může být mnoho. Patří mezi ně infekce, toxické působení, systémová onemocnění nebo dědičné choroby. Mezi nejčastější léčitelné příčiny neuropatie patří hypotyreóza, nutriční deficit a diabetes.1
Když k vám přijde pacient se stížnostmi na brnění, necitlivost nebo bolest v periferních končetinách, prvním krokem je objasnit, zda jsou tyto příznaky způsobeny periferní neuropatií nebo poruchou či lézí centrálního nervového systému.
Pokud je problém v centrálním nervovém systému, často se s neuropatickými příznaky pojí i další doprovodné příznaky. Mezi ně může patřit ataxie, potíže s řečí, diplopie, abnormality/parézy lebečních nervů, bolesti či poranění zad/krku nebo dysfunkce střev/měchýře.1
V případě postižení centrálního nervového systému jsou navíc hluboké šlachové reflexy pacienta často prudké a jeho svalový tonus je spastický.1
Postižení periferního nervového systému je obvykle asymetrické a pacient bude mít přidružené bolesti dolní části zad nebo krku. V těchto případech budou neuropatické příznaky sledovat dermatomální dráhu toho kterého nervového kořene, který je podrážděn/utlačován.
Příznaky však mohou být symetrické, což je častěji pozorováno v případech diabetické neuropatie.
Další věci, které je třeba doplnit při fyzikálním vyšetření, zahrnují teplotní, vibrační, propriocepční a pinprick test. Ztráta těchto měření čití na distálních končetinách může svědčit pro periferní neuropatii.
Na začátku případů neuropatie se u pacientů často objevuje progresivní ztráta čití, bolest, pálení nebo necitlivost distálních končetin, a to často v rozložení „punčocha a rukavice“.
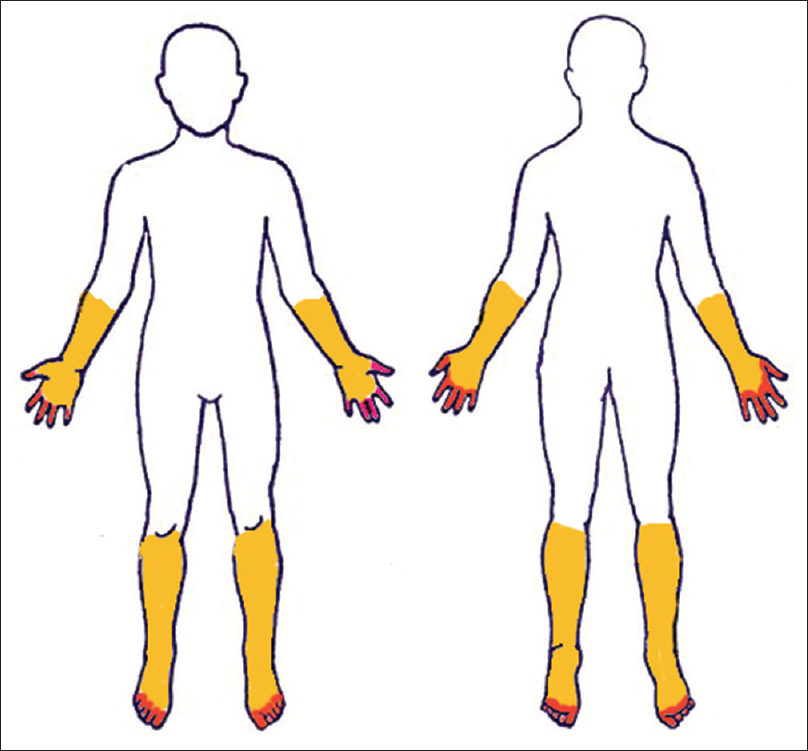
S postupem času necitlivost a bolest postupují proximálně a mohou vést ke slabosti nebo svalové atrofii. U pacientů s periferní neuropatií způsobenou toxickou expozicí se mohou projevovat podobné příznaky, ale často bude dominantním příznakem bolest s vysokou intenzitou a nástup a progrese těchto příznaků je rychlejší.1
U akutních zánětlivých demyelinizačních onemocnění, jako je Guillain-Barré, nebo u chronických demyelinizačních onemocnění je často počátečním příznakem onemocnění slabost, na rozdíl od bolesti, necitlivosti nebo brnění.1
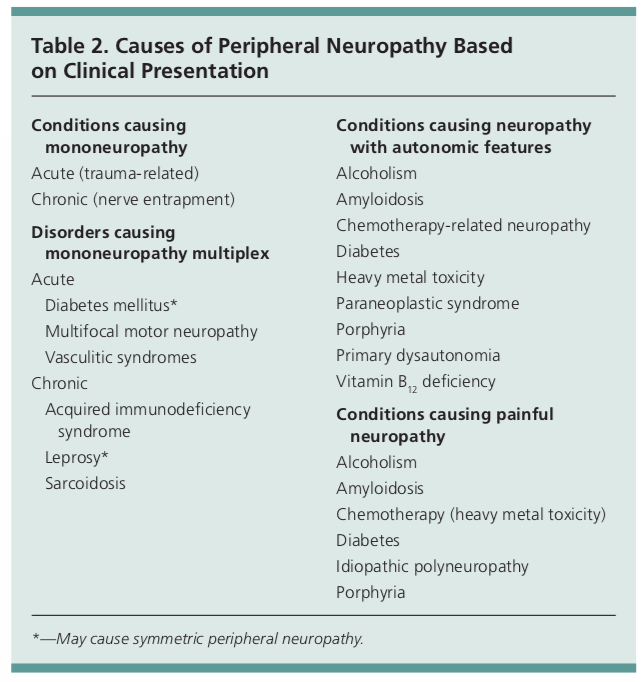
Přítomnost příznaků neuropatie, snížení hlubokých šlachových reflexů a snížení citlivosti činí diagnózu periferní neuropatie pravděpodobnou. Některé příčiny periferní neuropatie se mohou projevovat příznaky v jednom nervu (mononeuropatie), např. syndrom karpálního nebo kubitálního tunelu. Jiné se však mohou projevovat postižením více nervů nebo autonomní dysfunkcí.1
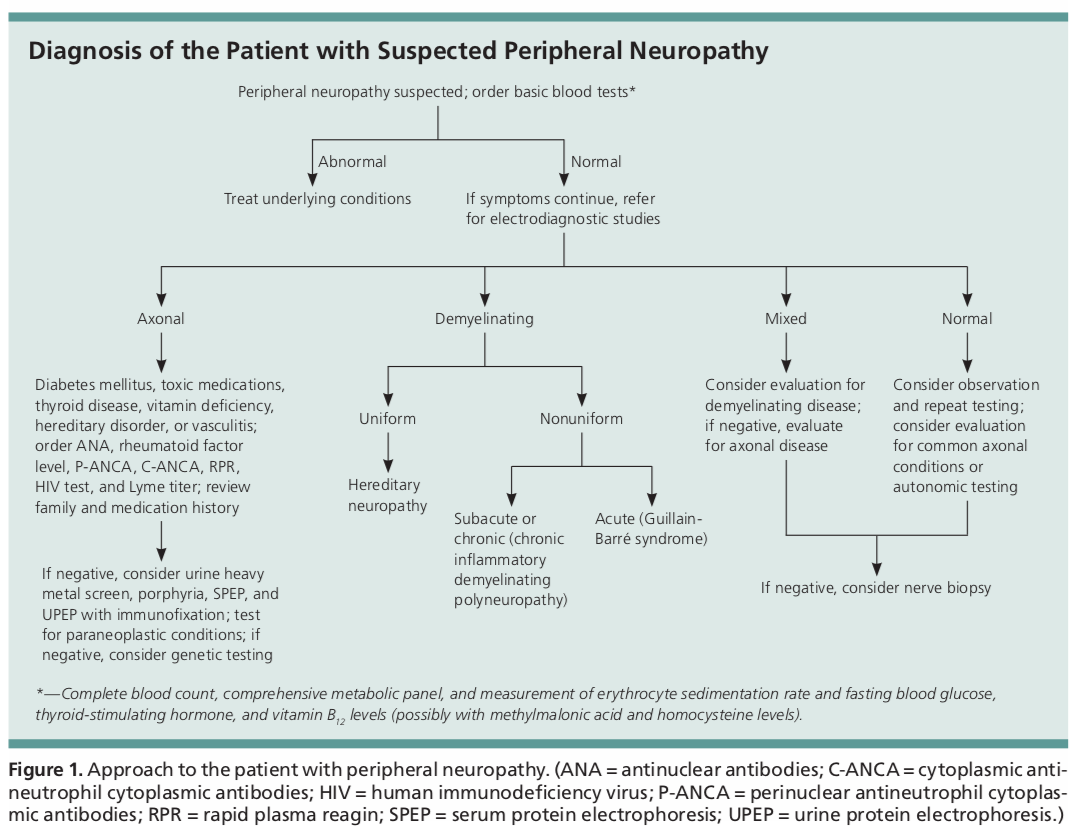
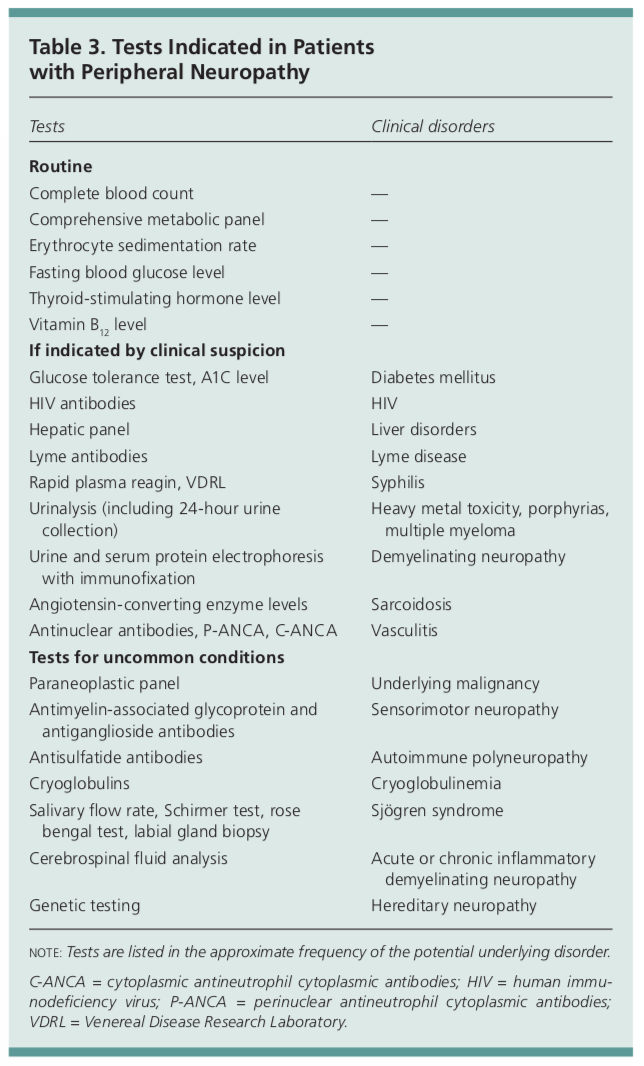
Počáteční diagnostické vyšetření u pacientů s periferní neuropatií zahrnuje základní krevní testy s vyšetřením krevního obrazu, CMP, ESR, TSH, A1c a vitaminu B12. Další laboratorní vyšetření by měla být zaměřena na základě nálezů v anamnéze a fyzikálního vyšetření.
Tato další vyšetření mohou zahrnovat screening HIV, boreliové titry, rychlý plazmatický reagin, vyšetření moči s případným 24hodinovým sběrem k posouzení toxicity těžkých kovů, elektroforézu bílkovin v moči nebo séru, hladinu ACE, ANA, p-ANCA a c-ANCA.
Testy na neobvyklé stavy zahrnují paraneoplastický panel k posouzení případné základní malignity, protilátky proti glykoproteinu asociovanému s myelinem a protigangliosidům, antisulfatidové protilátky, kryoglobuliny, protilátky anti-Ro a La, analýzu mozkomíšního moku nebo genetické vyšetření na dědičné neuropatie.1 Většina z nich je často mimo rozsah, který by testoval poskytovatel primární péče, a odbornost neurologa by byla opodstatněná.
Elektrodiagnostika je často indikována v případech periferní neuropatie, zejména pokud diagnóza není zřejmá po prvním testování. Jedná se o dva typy vyšetření: studie nervového vedení (NCS) a elektromyografie (EMG).
Studie nervového vedení se zaměří na amplitudu, latenci, tvar a rychlost nervového vedení signálů přenášených po určitém testovaném nervu.1 Axonální ztráta nervu způsobuje nižší amplitudy, zatímco demyelinizace vede k delším latencím a pomalejšímu vedení.1
Elektromyografie může posoudit aktivní axonální poškození, které se projeví, pokud je v klidu přítomna spontánní aktivita svalových vláken způsobená nedostatkem neuroregulace.1 Při EMG vyšetření se hodnotí i akční potenciál motorických jednotek.
Tato vyšetření pomáhají určit, zda je neuropatie způsobena poškozením axonů, myelinové pochvy nebo obou. Normální výsledky NCS a EMG vyšetření snižují pravděpodobnost periferní neuropatie, zatímco abnormální vyšetření mohou pomoci při potvrzení diagnózy.
Přestože EMG a NCS vyšetření mohou ve většině případů pomoci při stanovení diagnózy, jsou tato vyšetření schopna hodnotit pouze velká myelinizovaná nervová vlákna, což omezuje jejich citlivost při hledání neuropatií v malých nervových vláknech.1
Pokud diagnóza zůstává po laboratorním a elektrodiagnostickém vyšetření neprůkazná, lze zvážit provedení nervové biopsie. Ta by však musela být provedena na vyškolené neurologické klinice nebo neurochirurgii.
Co se týče místa biopsie, často je cílem vyšetření surální nebo povrchový peroneální nerv. Pokud jsou všechna tato výše uvedená vyšetření normální nebo pokud EMG prokáže symetrickou neuropatii axonálního typu s normálními laboratorními testy a výsledky biopsie, předpokládá se diagnóza idiopatické periferní neuropatie.1
Léčba periferní neuropatie se dělí do dvou samostatných kategorií, a to na léčbu základního onemocnění způsobujícího příznaky a na léčbu samotných přítomných příznaků.
Pokud jde o léčbu základní etiologie, ta je specifická pro dané onemocnění. Lze ji provést odstraněním příčinných toxinů nebo léky. Další léčba může zahrnovat úpravu nutričního deficitu, například vitaminu B12, náhradu hormonů štítné žlázy nebo snížení hladiny glukózy v krvi u nekontrolovaných diabetiků.
U pacientů s akutním zánětem je nutná urgentní léčba intravenózními kortikosteroidy nebo plazmaferézou. Kromě toho může být indikována mechanická ventilace.
Co se týče druhé, léčby symptomů, existuje několik možností léčby neuropatické bolesti. Patří mezi ně gabapentin, pregabalin, karbamazepin, topiramát a antidepresiva, jako je amitriptylin nebo duloxetin.1
Úlevu mohou přinést také topické léky, jako je lidokain a kapsaicin. Mezi další léčebné postupy patří snížení hmotnosti, péče o nohy, speciální výběr obuvi a fyzikální terapie.
Opioidy mohou hrát roli v symptomatické léčbě. Před jejich nasazením by však mělo být u pacientů vyhodnoceno riziko vzniku závislosti nebo zneužívání návykových látek. Narkotika by neměla být léčbou první volby neuropatie a předtím by mělo být vyzkoušeno několik nenarkotických léků, které selhaly.
V těchto případech by měl být před zahájením léčby narkotiky zvážen také druhý názor neurologa.
Zdroje
1. V případě, že se jedná o neuropatii, je třeba zvážit, zda by se nemělo jednat o léčbu narkotiky. Am Fam Physician. Periferní neuropatie: Differential Diagnosis and Treatment 2010;81(7):887-892.
2. Ferri’s Clinical Advisor, Neuropathy. 2017.
3. Am Fan Physician. Léčba bolestivé diabetické periferní neuropatie: Aktuální informace. 2016;94(3):227-234.
Tento článek, blog nebo podcast by neměl být používán v žádném právním smyslu, mimo jiné pro stanovení standardu péče v právním smyslu nebo jako podklad pro svědectví znalce. Neposkytujeme žádnou záruku ohledně přesnosti jakýchkoli tvrzení nebo názorů uvedených v podcastu nebo blogu.