Author: Diel, MD; Zachary Mortensen, MD; James Folk, MD; A. Tim Johnson, MD
Publikováno 14. dubna 2020
- INITIÁLNÍ PREZENTACE
- Hlavní stížnost
- Příběh současného onemocnění
- Předchozí oční anamnéza
- Předchozí anamnéza
- Předchozí chirurgická anamnéza
- Léky
- Alergie
- Rodinná anamnéza
- Sociální anamnéza
- Přehled systémů
- Okulární vyšetření
- Zraková ostrost s korekcí (Snellen)
- Oční pohyblivost/vyrovnání
- Intraokulární tlak (podle Tonopena)
- Zornice
- Konfrontační zorné pole (počítání prstů)
- Vnější
- Vyšetření na světelné lampě
- Vyšetření rozšířeného fundu (DFE)
- Diferenciální diagnóza
- Další vyšetření
- Cévní duplexní ultrazvuk karotid
- Fundusová fotografie
- Humphreyho testování zorného pole
- Optická koherenční tomografie (OCT)
- Diagnóza
- KLINICKÝ PRŮBĚH
- DISKUSE
- Úvod
- Epidemiologie/Etiologie
- Patofyziologie
- Příznaky/symptomy
- Léčba/Management
- Systémový přístup k léčbě
- Prognóza
- EPIDEMIOLOGIE/ETIOLOGIE
- Známky
- SYMPTOMY
- LÉČENÍ/MANIPULACE
- Navržený formát citace
INITIÁLNÍ PREZENTACE
Hlavní stížnost
Nejasné vidění pravého oka se zúžením zorného pole
Příběh současného onemocnění
61letá žena se dostavila k vyšetření náhle vzniklého rozmazaného vidění pravého oka s přidruženou úplnou ztrátou pravého dolního zorného pole. Pacientka uvedla, že k náhlé ztrátě vidění došlo, když se sprchovala. Nevzpomínala si na žádné předchozí události, které by vedly k akutní ztrátě zraku, ani na žádné podobné události v minulosti. Popřela, že by měla potíže při chůzi nebo stání; její manžel však uvedl, že při chůzi vypadala nejistě. Popřela bolesti hlavy, krku, slabost nebo necitlivost. Nejprve se dostavila na místní pohotovost, kde byla nejprve vyšetřena neurologem a urgentně zpracována pro možnou cévní mozkovou příhodu. CT angiogram hlavy a mozku odhalil nálezy týkající se obstrukce pravé vertebrální tepny a byla převezena na University of Iowa Hospitals and Clinics (UIHC) k dalšímu vyšetření. Po příjezdu na UIHC pacientka podstoupila MRA hlavy a krku s kontrastem i bez něj, která prokázala 70% stenózu pravé vnitřní karotidy a méně než 50% stenózu levé vnitřní karotidy. Vzhledem k přítomnosti hlášené pravé dolní hemianopie s významnou stenózou karotidy bylo vyžádáno vyšetření oftalmologem.
Předchozí oční anamnéza
- Hyperopie
- Presbyopie
Předchozí anamnéza
- Přechodná ischemická ataka
- Karcinom krku z dlaždicových buněk
- Diabetes mellitus 2. typu
- Migréna. bolesti hlavy
- Úzkost/deprese
- Chrápání, ale bez diagnózy obstrukční spánkové apnoe
Předchozí chirurgická anamnéza
- Levá tonzilektomie
- Vnější ozařování krku
- Různé operace krku/páteře, včetně C5-C6 tři fúzelaminektomie ve dvou vrstvách
- Císařský řez
- Apendektomie
- Cholecystektomie
Léky
- .
- Umělé slzy
- Alprazolam
- Buspiron
- Cetirizin
- Furosemid
- Metformin
- Omeprazol
- Spironolakton
- Sumatriptan
- Tramadol
Alergie
- Sulfa léky (kopřivka)
- Trazadon (kopřivka)
Rodinná anamnéza
- Matka – glaukom
- Dědeček – slepý na jedno oko, neznámá příčina
Sociální anamnéza
- Bývalý kuřák 2 krabičky cigaret denně x 35 let, přestal před 12 lety
- Bývalý silný konzument alkoholu; již nepije
Přehled systémů
- Negativní, pokud není v anamnéze současného onemocnění nebo výše uvedeno jinak.
Okulární vyšetření
Zraková ostrost s korekcí (Snellen)
- Pravé oko (OD): 20/20-2
- Levé oko (OS): 20/20-1
Oční pohyblivost/vyrovnání
- Plné verze na obou očích (OU)
Intraokulární tlak (podle Tonopena)
- OD: 20 mmHg
- OS: 20 mmHg
Zornice
- OD: 3 mm ve tmě, 2.5 mm za světla, 0.3 logaritmické jednotky relativní aferentní pupilární vady (RAPD)
- OS: 3 mm za tmy, 2 mm za světla, bez RAPD
Konfrontační zorné pole (počítání prstů)
- OD: téměř celkový deficit dolního nosu, který respektuje horizontální střední čáru
- OS: normální
Vnější
- OU: normální
Vyšetření na světelné lampě
- Víčka/řasy: Normální OU
- Spojivka/sklera:
- Kornea: Čistá a klidná OU
- Kornea: OU
- Přední komora: Hluboká a klidná OU
- Iris: Normální architektura OU
- Čočka: Stopová jaderná a kortikální katarakta OU
Vyšetření rozšířeného fundu (DFE)
- Žilní: Normální OU
- Disk:
- OD: Embolus viditelný na nervu uloženém ve větvi horní arkády
- OS: Normální
- Kupina k disku: 0,65 OU
- Makula: Normální OU
- Cévy:
- OD: Útlum větve sítnicové tepny superiorně s přítomností embolu v místě větve
- OS: Normální
- Periferie: Edém sítnice v obloukovitém vzoru podél horní arkády
Diferenciální diagnóza
- Okluze větve sítnicové tepny (BRAO)
- Okluze centrální sítnicové tepny (CRAO)
- Arteritická přední ischemická neuropatie zrakového nervu (AAION)
- Ne-.arteritická přední ischemická optická neuropatie (NAION)
- Akutní nekróza sítnice
Další vyšetření
Cévní duplexní ultrazvuk karotid
- Kalcifikace pravé a levé vnitřní a vnější karotické tepny. Pravá a levá vnitřní krkavice 1-49% stenóza, pravá a levá zevní krkavice <50% stenóza
Fundusová fotografie
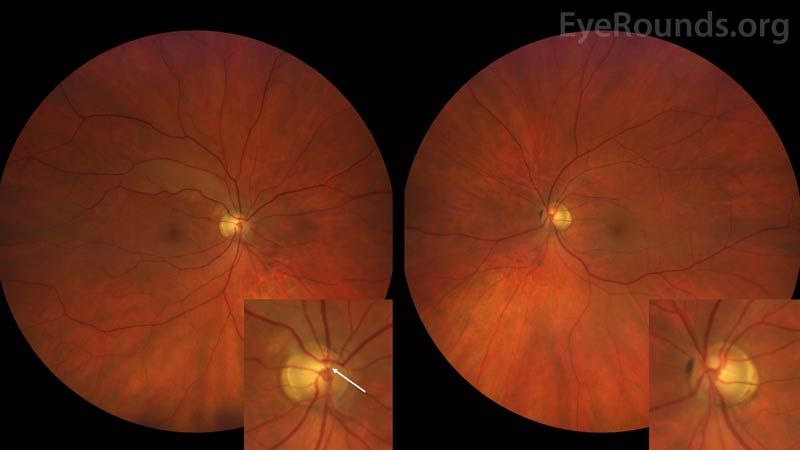
Obr. 1: Barevná fundusová fotografie pravého oka (levý panel) prokazuje velký poměr pohárku k disku 0,6 s přidruženou peripapilární atrofií a Hollenhorstovým plakem uloženým v místě větvení horní arkády. Podél horní arkády je patrné difuzní zbělení sítnice. Hollenhorstův plak je lépe patrný na vloženém obrázku. Barevná fotografie fundu levého oka (snímek vpravo) ukazuje symetricky zvětšený poměr pohárku k disku 0,6 a peripapilární atrofii. Není identifikován žádný embolus levého oka.
Humphreyho testování zorného pole
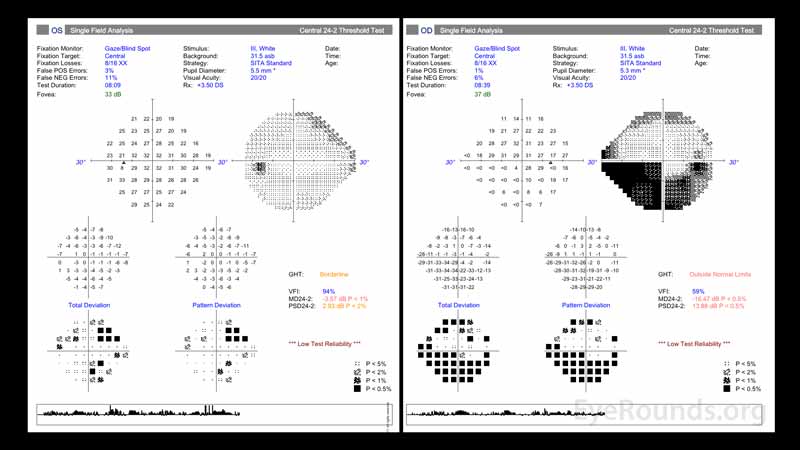
Obrázek 2: Testování zorného pole na obou očích prokázalo nízkou spolehlivost testování. Zorné pole pravého oka (pravý panel) vykazuje dolní defekt, který se obloukovitě rozšiřuje a vychází z terče zrakového nervu. Defekt je největší nazálně a respektuje horizontální poledník. Levé oko (levý panel) vykazuje nespecifické změny.
Optická koherenční tomografie (OCT)
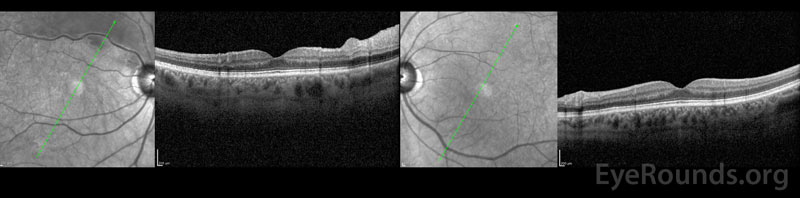
Obrázek 3: Na OCT pravého oka (levý panel) je výrazné difuzní zesílení vnitřní sítnice, které se táhne podél horní arkády. Makula je jinak normální. OCT levého oka (pravý panel) je normální.
Diagnóza
Okluze větve sítnicové tepny pravého oka
KLINICKÝ PRŮBĚH
Nebyla zahájena žádná akutní oftalmologická intervence, protože k nástupu příznaků došlo >18 hodin před hodnocením. U pacienta byla zahájena léčba aspirinem 81 mg, klopidogrelem a atorvastatinem v rámci sekundární prevence cévní mozkové příhody. Ačkoli byl doporučen klopidogrel, pacient vyjádřil obavy z rizika krvácení spojeného s duální antiagregační léčbou a dodržoval ji pouze intermitentně, než ji nakonec sám ukončil. Byla vyšetřena intervenčním neurologem, který doporučil, aby byla pacientka objednána na stentem asistovanou angioplastiku.
DISKUSE
Úvod
K okluzi sítnicové tepny dochází při ucpání tepny v sítnici, nejčastěji v důsledku embolie. Může dojít k okluzi centrální sítnicové tepny (CRAO), větve centrální sítnicové tepny (BRAO) nebo cilioretinální tepny (CLRAO). Citlivá nervová tkáň sítnice je vysoce závislá na dostatečném průtoku krve, proto může mít okluze jedné z těchto tepen hluboké zrakové následky, které vedou k přechodné nebo trvalé ztrátě zorného pole.
Epidemiologie/Etiologie
CRAO a BRAO jsou vzácné jednotky. Incidence CRAO se pohybuje mezi 1-2 osobami na 100 000 osob ročně, zatímco incidence BRAO se blíží 5 osobám na 100 000 osob ročně . Okluze sítnicové tepny se může vyskytnout u pacientů všech věkových kategorií, ale častější je u starších dospělých. Některé příčiny, například trombofilie, se častěji vyskytují u mladších dospělých .
Rizikové faktory embolického BRAO jsou podobné rizikovým faktorům kardiovaskulárních onemocnění. Diabetes mellitus, hyperlipidemie, hypertenze, ischemická choroba srdeční, užívání tabáku, cévní mozkové příhody v anamnéze a cévní onemocnění v rodinné anamnéze představují významné riziko pro vznik CRAO a/nebo BRAO. Mezi méně časté rizikové faktory patří: srpkovitá choroba, myeloproliferativní poruchy, syndrom antifosfolipidových protilátek, hyperkoagulační stavy, nitrožilní užívání léků a užívání perorální antikoncepce .
Patofyziologie
Centrální sítnicová tepna a/nebo cilioretinální tepna (přítomna u 20-25 % očí) zásobují sítnici. Vnitřní krkavice dává vzniknout centrální sítnicové tepně, která se u hlavy zrakového nervu větví na horní a dolní arkádu, zatímco cilioretinální tepna vychází ze zadní ciliární tepny.
BRAO vede ke snížené perfuzi sítnice, což má za následek ischemii sítnice, která vede k nekróze vnitřních vrstev sítnice a následné ztrátě zraku . Závažnost poškození sítnice souvisí s uplynulou dobou okluze a s postiženou plochou sítnice. Studie na primátech ukázaly, že k ireverzibilnímu poškození dochází po 4 hodinách, ale může k němu dojít již za 90 minut .
Nejčastějším zdrojem embolie jsou plaky karotických tepen. Tyto pláty pocházejí z cholesterolu (Hollenhorstovy pláty). Častým zdrojem jsou také destičko-fibrinové emboly a kalcifikované kardiogenní emboly. Vzácnější entity, jako jsou tukové emboly, septické emboly pocházející z nemocných srdečních chlopní a aterosklerotické emboly uvolněné během cévních zákroků, mohou rovněž způsobit BRAO .
BRAO může být spojena s jinými stavy postihujícími karotické, oční nebo retinální tepny. Mezi tyto jednotky patří např: Crohnova choroba, borelióza, multifokální retinitida, Menierova choroba, migréna, prepapilární kličky, Susacův syndrom, toxoplasmová chorioretinitida, srpkovitá choroba, Takayasuova arteritida, Whippleova choroba a další. Může být také způsobena stavy relativní hypoperfuze buď v důsledku zvýšeného nitroočního tlaku, nebo snížené perfuze během vazospastické příhody. Je důležité poznamenat, že zatímco GCA může způsobit CRAO a/nebo CLRAO (okluzi cilioretinální tepny), GCA nemůže způsobit BRAO, protože GCA postihuje větší cévy. Tyto „větve sítnicových tepen“ jsou technicky menší arterioly .
Příznaky/symptomy
U pacientů se běžně vyskytuje náhlá nebolestivá monokulární ztráta zraku. Stupeň ztráty zraku závisí na postižené cévě. BRAO obvykle vede k mnohem méně závažné ztrátě zraku než CRAO a obvykle je omezena na část zorného pole. Ve více než polovině případů BRAO není zraková ostrost drasticky narušena . Sedmdesát čtyři procent pacientů s trvalým BRAO a devadesát čtyři procent pacientů s přechodným BRAO má vidění 20/40 nebo lepší. Naproti tomu sedmdesát čtyři procent pacientů s CRAO má zrak horší než CF .
Fundoskopické vyšetření postiženého oka může akutně prokázat vatové skvrny. Během několika hodin až dnů se objeví opacifikace sítnice (zbělení) podél úseku zablokované tepny. Často se při fundoskopickém vyšetření zobrazí embolie v místě okluze . Je důležité posoudit také kontralaterální oko, zda není prokázáno onemocnění malých cév, a sondovat u pacientů další anamnézu, pokud je v diferenciální diagnostice GCA.
Léčba/Management
O účinnosti okamžité léčby embolické okluze sítnicové tepny existují pouze omezené důkazy. Některé metody zahrnují: oční masáž, Nd:YAG laser, léky snižující IOP, hyperventilaci a hyperbarický kyslík; žádná z nich však nemá silné důkazy o zlepšení zrakových výsledků . Trombolytická léčba byla zkoumána, ale je kontroverzní . Nejdůležitější je, že symptomatické onemocnění karotických tepen lze léčit medikamentózní léčbou nebo endarterektomií u pacientů s více než 70% uzávěrem karotické tepny. U cévních mozkových příhod nebo TIA je důležitá sekundární preventivní léčba, jako je protidestičková léčba, léčba statiny nebo tromboembolická profylaxe.
Komplikace CRAO i BRAO zahrnují neovaskularizaci. V retrospektivním přehledu 286 očí (83 CRAO a 203 BRAO) se u 14,5 % očí s CRAO vyvinula neovaskularizace. Z nich převažuje neovaskularizace duhovky, přičemž neovaskulární glaukom se vyvinul u 83 % očí. Naproti tomu neovaskularizace duhovky se vyskytla u <1 % očí BRAO . Intravitreální antivaskulární endoteliální růstový faktor (anti-VEGF) a panretinální fotokoagulace jsou vyhrazeny pro neovaskulární komplikace .
Systémový přístup k léčbě
Podle údajů Centra pro kontrolu a prevenci nemocí je cévní mozková příhoda hlavní příčinou závažné dlouhodobé invalidity a pátou nejčastější příčinou úmrtí ve Spojených státech. Zatímco většina poskytovatelů zdravotní péče je vyškolena v rozpoznávání příznaků a symptomů cévní mozkové příhody, jen málo z nich může rozpoznat CRAO nebo BRAO, které jsou považovány za ekvivalenty cévní mozkové příhody, jako indikaci k okamžitému vyšetření v certifikovaném centru pro cévní mozkové příhody. Navzdory doporučením National Stroke Association, American Heart Association a American Academy of Ophthalmology, která doporučují odesílání takových pacientů, pouze 18-35 % oftalmologů uvádí, že odesílá pacienty, kteří se akutně dostaví kvůli embolické okluzi retinální tepny .
Primární úlohou oftalmologa je nejprve identifikovat a rozpoznat CRAO nebo symptomatickou BRAO a poté odeslat do centra pro cévní mozkové příhody k dalšímu vyšetření. U pacientů starších 50 let je třeba zvážit také GCA. Pokud existuje vysoké klinické podezření na podezření na arteritický proces, jako je GCA, měla by být okamžitě zahájena léčba vysokými dávkami systémových kortikosteroidů. Neakutní nebo asymptomatická BRAO stále zasluhuje systémové vyšetření, ale existují jen omezené důkazy pro urgentní odeslání do centra pro cévní mozkové příhody .
Je důležité si uvědomit, že symptomatičtí pacienti se nemusí vždy dostavit do ordinace oftalmologa; proto by si všichni poskytovatelé primární péče (zejména lékaři pohotovostních oddělení a stážisté) měli být vědomi preferovaných postupů stanovených Americkou oftalmologickou akademií při léčbě akutních symptomatických okluzí sítnice a očních tepen. Lékaři a stážisté na odděleních urgentního příjmu by měli být s těmito pokyny seznámeni také v případě, že není k dispozici centrum pro léčbu cévních mozkových příhod, kam by mohli být rychle odesláni. Rychlý průvodce zdroji pro vyhledání nejbližšího centra pro léčbu cévních mozkových příhod je následující: https://www.npr.org/2009/12/11/121051484/find-a-certified-u-s-stroke-center-near-you.
Běžné vyšetření po cévní mozkové příhodě může zahrnovat: MRA hlavy a krku, hodnocení krčních tepen pomocí dopplerovského ultrazvuku nebo CTA, EKG, echokardiogram a monitorování krevního tlaku a srdce. U pacientů ve věku 50 let a mladších může vyšetření zahrnovat také specializovaná koagulační vyšetření (např. protein C&S, faktor V Leiden, antikardiolipin a lupus antikoagulant). V úvahu je třeba vzít také vaskulitidy, myeloproliferativní nebo srpkovitou chorobu .
Kromě výše uvedeného hodnocení mají oftalmologové také podpůrnou roli v primární prevenci. Oftalmologové by měli úzce spolupracovat s lékařem primární péče pacienta, aby se ujistili, že všechny modifikovatelné rizikové faktory, jako jsou: hypertenze, aterosklerotické onemocnění, ischemická choroba srdeční, diabetes a kouření, jsou řádně řešeny.
Prognóza
Patnáct až dvacet pět procent pacientů s akutní ischémií sítnice má také známky cévní mozkové příhody a/nebo mají významné riziko cévní mozkové příhody, i když se projevují bez jiných fokálních neurologických deficitů. Osmdesát procent pacientů s CRAO trpí zrakovou ostrostí 20/400 nebo horší, zatímco více než 90 % pacientů s BRAO uvidí lépe než 20/40. Ke zlepšení obvykle dochází během několika týdnů.
EPIDEMIOLOGIE/ETIOLOGIE
|
Známky
|
SYMPTOMY
|
LÉČENÍ/MANIPULACE
|
- Hayreh SS. Oční cévní okluzivní poruchy: přirozená historie zrakových výsledků. Prog Retin Eye Res 2014;41:1-25. https://PubMed.gov/24769221. DOI: 10.1016/j.preteyeres.2014.04.001
- Chang YS, Ho CH, Chu CC, Wang JJ, Tseng SH, Jan RL. Riziko okluze sítnicové tepny u pacientů s diabetes mellitus: A retrospective large-scale cohort study: A retrospective large-scale cohort study. PLoS One 2018;13(8):e0201627. https://PubMed.gov/30091989. DOI: 10.1371/journal.pone.0201627
- Leavitt JA, Larson TA, Hodge DO, Gullerud RE. Výskyt okluze centrální retinální tepny v okrese Olmsted v Minnesotě. Am J Ophthalmol 2011;152(5):820-823.e822. https://PubMed.gov/21794842. DOI: 10.1016/j.ajo.2011.05.005
- Hayreh SS. Akutní arteriální okluzivní poruchy sítnice. Prog Retin Eye Res 2011;30(5):359-394. https://PubMed.gov/21620994. DOI: 10.1016/j.preteyeres.2011.05.001
- Varma DD, Cugati S, Lee AW, Chen CS. Přehled okluze centrální retinální tepny: klinický obraz a léčba. Eye (Lond) 2013;27(6):688-697. https://PubMed.gov/23470793. DOI: 10.1038/eye.2013.25
- Goldenberg-Cohen N, Dadon S, Avraham BC, Kramer M, Hasanreisoglu M, Eldar I, Weinberger D, Bahar I. Molecular and histological changes following central retinal artery occlusion in a mouse model. Exp Eye Res 2008;87(4):327-333. https://PubMed.gov/18639547. DOI: 10.1016/j.exer.2008.06.014
- Hayreh SS, Zimmerman MB, Kimura A, Sanon A. Central retinal artery occlusion. Doba přežití sítnice. Exp Eye Res 2004;78(3):723-736. https://PubMed.gov/15106952. DOI: 10.1016/s0014-4835(03)00214-8
- Hayreh SS, Podhajsky PA, Zimmerman MB. Branch retinal artery occlusion: natural history of visual outcome (Okluze větve sítnicové tepny: přirozený průběh zrakových výsledků). Ophthalmology 2009;116(6):1188-1194.e1181-1184. https://PubMed.gov/19376586. DOI: 10.1016/j.ophtha.2009.01.015
- Yuzurihara D, Iijima H. Visual outcome in central retinal and branch retinal artery occlusion. Jpn J Ophthalmol 2004;48(5):490-492. https://PubMed.gov/15486774. DOI: 10.1007/s10384-004-0102-y
- Ros MA, Magargal LE, Uram M. Branch retinal-artery obstruction: a review of 201 eyes. Ann Ophthalmol 1989;21(3):103-107. https://PubMed.gov/2735694
- Dattilo M, Newman NJ, Biousse V. Acute retinal arterial ischemia. Ann Eye Sci 2018;3. https://PubMed.gov/30198015. DOI: 10.21037/aes.2018.05.04
- Olsen TW, Pulido JS, Folk JC, Hyman L, Flaxel CJ, Adelman RA. Retinální a oční arteriální okluze Preferred Practice Pattern(R). Ophthalmology 2017;124(2):P120-p143. https://PubMed.gov/27742458. DOI: 10.1016/j.ophtha.2016.09.024
- Mason JO, 3rd, Patel SA, Feist RM, Albert MA, Jr, Huisingh C, McGwin G, Jr, Thomley ML. Oční neovaskularizace u očí s okluzí centrální sítnicové tepny nebo okluzí větve sítnicové tepny. Clin Ophthalmol 2015;9:995-1000. https://PubMed.gov/26089631. DOI: 10.2147/opth.S82796
Diel RJ, Mortensen Z, Folk JC, Johnson AT. Symptomatická okluze větve sítnicové tepny: An Under-Recognized Sign of Stroke: An Under-Recognized Sign of Stroke. EyeRounds.org. Posted April 14, 2020; Available from https://EyeRounds.org/cases/293-symptomatic-BRAO.htm