Aktörer: Ryan J. Diel, MD; Zachary Mortensen, MD; James Folk, MD; A. Tim Johnson, MD
Posterad 14 april 2020
- INITIAL PRESENTATION
- Huvudbesvär
- Historia av nuvarande sjukdom
- Okulära anamnes
- Medicinska anamnes
- Förfluten kirurgisk historia
- Mediciner
- Allergier
- Familjehistoria
- Social historia
- Systemgenomgång
- OKULÄR UNDERSÖKNING
- Synskärpa med korrigering (Snellen)
- Okulärmotilitet/justering
- Intraokulärt tryck (genom Tonopen)
- Pupiller
- Konfronterande synfält (räkna fingrar)
- Externt
- Sljuslampa undersökning
- Dilaterad fundusundersökning (DFE)
- Differentialdiagnos
- Tillkommande undersökningar
- Vaskulärt duplex ultraljud av karotis
- Fundusfotografering
- Humphrey Visual Field Testing
- Optisk koherenstomografi (OCT)
- Diagnos
- KLINIKFÖRLOPP
- DISKUSSION
- Introduktion
- Epidemiologi/Etiologi
- Patofysiologi
- Signaler/symtom
- Behandling/Hantering
- En systembaserad strategi för hantering
- Prognos
- EPIDEMIOLOGY/ETIOLOGY
- SIGNS
- SYMPTOMER
- BEHANDLING/HANTERING
- Föreslagna citeringsformat
INITIAL PRESENTATION
Huvudbesvär
Svår syn på höger öga med förträngning av synfältet
Historia av nuvarande sjukdom
En 61-årig kvinna presenterade sig för utvärdering av plötsligt insättande av suddig syn på höger öga, med tillhörande fullständig förlust av det högra nedre synfältet. Patienten uppgav att den plötsliga synförlusten inträffade när hon duschade. Hon kunde inte erinra sig några föregående händelser som ledde fram till den akuta synförlusten eller några liknande händelser tidigare. Hon förnekade att hon hade svårt att gå eller stå upp, men hennes make uppgav att hon verkade ostadig när hon gick. Hon nekade till huvudvärk, nacksmärta, svaghet eller domningar. Hon kom först till sin lokala akutmottagning där hon först utvärderades av neurologen och akut behandlades för en möjlig stroke. En datortomografi av huvudet och hjärnan visade att det fanns tecken på att höger vertebral artär var blockerad och hon överfördes till University of Iowa Hospitals and Clinics (UIHC) för ytterligare utvärdering. Vid ankomsten till UIHC genomgick patienten en MRA av huvudet och halsen med och utan kontrast, som visade en stenos på 70 % i höger inre carotis och en stenos på mindre än 50 % i vänster inre carotis. Med tanke på förekomsten av rapporterad höger inferior hemianopi med betydande karotisstenos begärdes en oftalmologisk utvärdering.
Okulära anamnes
- Hyperopi
- Presbyopi
Medicinska anamnes
- Transient ischemisk attack
- Kvamösa cellkarcinom i svalget
- Diabetes mellitus typ 2
- Migrän. huvudvärk
- Angslan/depression
- Snarkningar men ingen diagnos av obstruktiv sömnapné
Förfluten kirurgisk historia
- Vänster tonsillektomi
- Extern strålstrålning av svalget
- Flera operationer på hals och ryggrad, bland annat en C5-C6 fusion tre-lager laminektomi
- Kesaréavsnitt
- Appendektomi
- Hålcystektomi
Mediciner
- Konstruerade tårar
- Alprazolam
- Buspiron
- Cetirizin
- Furosemid
- Metformin
- Omeprazol
- Spironolakton
- Sumatriptan
- Tramadol
Allergier
- Sulfa-läkemedel (nässelfeber)
- Trazadon (nässelfeber)
Familjehistoria
- Mamma – grön starr
- Groppfar – blind på ena ögat, okänd orsak
Social historia
- Förr rökte två paket cigaretter per dag i 35 år, slutade för 12 år sedan
- Förr var han mycket alkohol; dricker inte längre
Systemgenomgång
- Negativt om inget annat anges i anamnesen för nuvarande sjukdom eller ovan.
OKULÄR UNDERSÖKNING
Synskärpa med korrigering (Snellen)
- Högra ögat (OD): 20/20-2
- Vänstra ögat (OS): 20/20-1
Okulärmotilitet/justering
- Fullversioner på båda ögonen (OU)
Intraokulärt tryck (genom Tonopen)
- OD: 20 mmHg
- OS: 20 mmHg
Pupiller
- OD: 3 mm i mörker, 2.5 mm i ljus, 0.3 log-enhet relativ afferent pupillär defekt (RAPD)
- OS: 3 mm i mörker, 2 mm i ljus, ingen RAPD
Konfronterande synfält (räkna fingrar)
- OD: Nästan totalt underskott i näsan som respekterar den horisontella mittlinjen
- OS: normal
Externt
- OU: Normal
Sljuslampa undersökning
- Lider/ögonfransar: Nästan totalt underskott i näsan som respekterar den horisontella mittlinjen
- : Normal OU
- Brännhinna/klera: Klart och lugnt OU
- Cornea: Klar OU
- Förre kammaren: Djupt och lugnt OU
- Iris: Normal arkitektur OU
- Lins: Spår av nukleär och kortikal katarakt OU
Dilaterad fundusundersökning (DFE)
- Vitrerös: Normal OU
- Disk:
- OD: Embolus synlig vid nerv som sitter i en gren av den övre arkaden
- OS: Normal
- Cup-to-disc: 0,65 OU
- Macula: Normal OU
- Kärl: Normal OU
- Kärl:
- OD: Försvagning av gren av retinal artär överst med embolus närvarande vid grenstället
- OS: Normal
- Periferi: Retinalödem i ett bågformigt mönster längs den övre arkaden
Differentialdiagnos
- Branch retinal artery occlusion (BRAO)
- Central retina artery occlusion (CRAO)
- Arteritisk främre ischemisk optikusneuropati (AAION)
- Non-arteritisk främre ischemisk optisk neuropati (NAION)
- Akut retinanekros
Tillkommande undersökningar
Vaskulärt duplex ultraljud av karotis
- Kalkylerade höger och vänster inre och yttre karotisartärer. Höger och vänster inre carotisarterier 1-49% stenos, höger och vänster yttre carotisarterier <50% stenos
Fundusfotografering
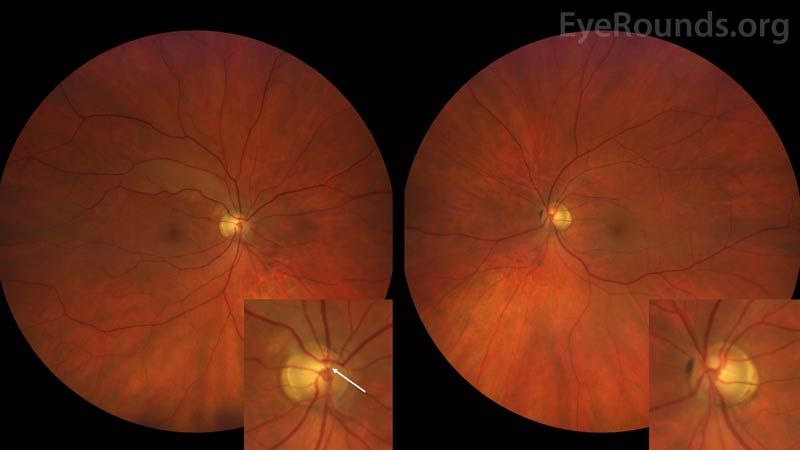
Figur 1: Färgfundusfotografering av det högra ögat (vänstra panelen) visar ett stort cup-to-disc-förhållande på 0,6 med tillhörande peripapillär atrofi och ett Hollenhorstplack som sitter fast i en förgreningspunkt i den övre arcaden. Man kan se en diffus retinal blekning som sträcker sig längs den övre arkaden. Hollenhorstplacket syns bättre i insatsen. Färgfundusfotografering av det vänstra ögat (högra bilden) visar ett symmetriskt förstorat förhållande mellan kupa och skiva på 0,6 och peripapillär atrofi. Ingen embolus i det vänstra ögat har identifierats.
Humphrey Visual Field Testing
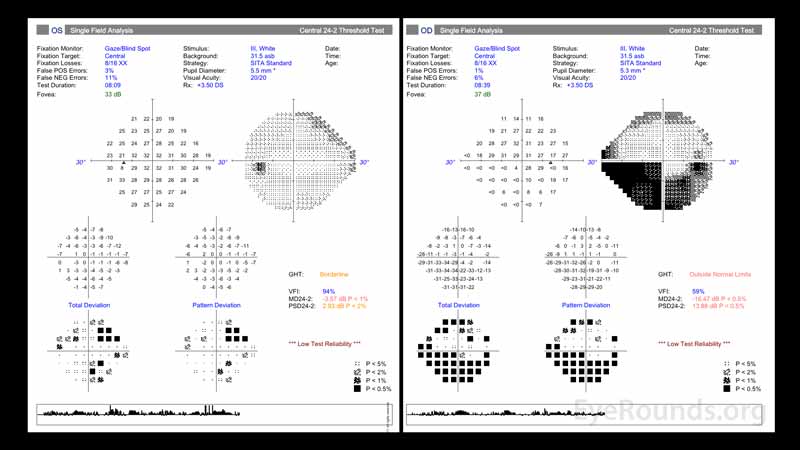
Figur 2: Testning av synfältet i båda ögonen visade på dålig testtillförlitlighet. Synfältet på höger öga (högra panelen) visar en inferiör defekt som sträcker sig i ett bågformigt mönster med ursprung i synskivan. Defekten är störst nasalt och respekterar den horisontella meridianen. Det vänstra ögat (vänster panel) uppvisar ospecifika förändringar.
Optisk koherenstomografi (OCT)
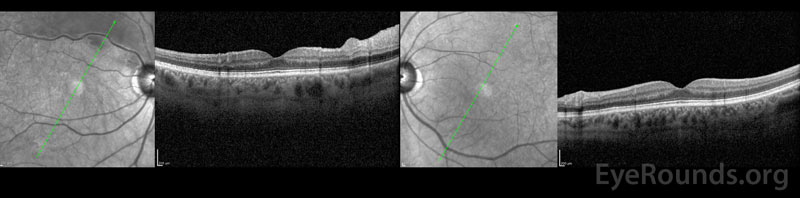
Figur 3: OCT av det högra ögat (vänster panel) är signifikant för diffus inre förtjockning av näthinnan som sträcker sig längs den övre arkaden. Makula är i övrigt normal. OCT på vänster öga (höger panel) är normalt.
Diagnos
Brännmärkesarterieocklusion i höger öga
KLINIKFÖRLOPP
Ingen akut oftalmisk intervention inleddes eftersom symtomdebuten inträffade >18 timmar före utvärderingen. Patienten började behandlas med aspirin 81 mg, klopidogrel och atorvastatin för sekundärprevention av stroke. Även om klopidogrel rekommenderades uttryckte patienten oro för blödningsrisken i samband med dubbel trombocythämmande behandling och följde den bara tillfälligtvis innan han slutligen själv avbröt behandlingen. Hon utvärderades av interventionell neurologi som rekommenderade att patienten schemaläggs för en stentassisterad angioplastik.
DISKUSSION
Introduktion
Retinal artärocklusion inträffar när en artär i näthinnan blockeras, oftast på grund av emboli. Ocklusion av den centrala retinala artären (CRAO), en gren av den centrala retinala artären (BRAO) eller den cilioretinala artären (CLRAO) kan förekomma. Den känsliga nervvävnaden i näthinnan är starkt beroende av ett adekvat blodflöde; därför kan ocklusion av en av dessa artärer ha djupgående visuella effekter som resulterar i övergående eller permanent synfältsförlust.
Epidemiologi/Etiologi
CRAO och BRAO är sällsynta enheter. Incidensen av CRAO är mellan 1-2 personer per 100 000 personer per år medan incidensen av BRAO är närmare 5 per 100 000 personer per år . Retinal artärocklusion kan förekomma hos patienter i alla åldrar, men är vanligare hos äldre vuxna. Vissa orsaker, t.ex. trombofili, ses oftare hos yngre vuxna .
Riskfaktorer för embolisk BRAO liknar riskfaktorer för kardiovaskulära sjukdomar. Diabetes mellitus, hyperlipidemi, hypertoni, kranskärlssjukdom, tobaksbruk, anamnes på cerebrala kärlolyckor och anamnes på kärlsjukdomar i familjen utgör alla en betydande risk för utveckling av CRAO och/eller BRAO. Mindre vanliga riskfaktorer är: sicklecellsjukdom, myeloproliferativa sjukdomar, antifosfolipidantikroppssyndrom, hyperkoagulabla tillstånd, intravenös läkemedelsanvändning och användning av orala preventivmedel .
Patofysiologi
Den centrala retinala artären och/eller den cilioretinala artären (som finns i 20-25 % av ögonen) försörjer näthinnan. Den inre halspulsådern ger upphov till den centrala näthinneartären som förgrenar sig vid synnervshuvudet i de övre och undre arcaderna medan den cilioretinala artären har sitt ursprung i den bakre ciliary artären.
BRAO leder till minskad perfusion till näthinnan, vilket resulterar i ischemi i näthinnan, vilket leder till nekros av näthinnans inre skikt och därmed till synförlust. Svårighetsgraden av näthinneskadan är förknippad med den förflutna tiden för ocklusion och det område av näthinnan som påverkas. Studier på primater har visat att irreversibla skador uppstår efter 4 timmar, men kan inträffa på så kort tid som 90 minuter .
Carotidartärplack är den vanligaste källan till embolier. Sådana plack härrör från kolesterol (Hollenhorstplack). Trombocytfibrinemboli och kardiogena emboli med kalcium är också vanliga källor. Mer sällsynta enheter som fettemboli, septiska emboli från sjuka hjärtklaffar och aterosklerotiska emboli som lossnar under vaskulära ingrepp kan också orsaka BRAO .
BRAO kan vara förknippad med andra tillstånd som påverkar halspulsådern, ögonartären eller näthinnan. Några av dessa entiteter är bl.a. följande: Det kan vara Crohns sjukdom, borrelia, multifokal retinit, Meniere’s sjukdom, migrän, prepapillära loopar, Susac-syndromet, toxoplasma chorioretinit, sicklecellsjukdom, Takayasu-arterit, Whipple-sjukdomen m.fl. Den kan också orsakas av tillstånd av relativ hypoperfusion, antingen på grund av ökat intraokulärt tryck eller minskad perfusion under en vasospastisk händelse. Det är viktigt att notera att medan GCA kan orsaka CRAO och/eller CLRAO (cilioretinal artärocklusion) kan GCA inte orsaka BRAO eftersom GCA påverkar större kärl. Dessa ”grenar av retinala artärer” är tekniskt sett mindre arterioler .
Signaler/symtom
Patienterna presenterar sig vanligen med plötslig smärtfri monokulär synförlust. Graden av synförlust beror på vilket kärl som är involverat. BRAO resulterar vanligtvis i mycket mindre allvarlig synförlust än CRAO och är vanligtvis begränsad till en del av synfältet. I mer än hälften av BRAO-fallen är synskärpan inte drastiskt nedsatt. Sjuttiofyra procent av patienterna med permanent BRAO och nittiofyra procent av patienterna med övergående BRAO har en syn på 20/40 eller bättre. Däremot har sjuttiofyra procent av patienterna med CRAO en syn som är sämre än CF .
Fundoskopisk undersökning av det drabbade ögat kan akut visa bomullsprickor. Inom några timmar till dagar uppträder en retinal opacifiering (blekning) längs sektionen av den blockerade artären. Ofta visualiseras en embolism på ocklusionsstället vid fundoskopisk undersökning . Det är viktigt att även bedöma det kontralaterala ögat för tecken på småkärlssjukdom och att undersöka patienterna för ytterligare historik om GCA finns med i differentialdiagnosen.
Behandling/Hantering
Det finns endast begränsad evidens för effekten av omedelbar behandling av embolisk retinal artärocklusion. Några metoder är: okulär massage, Nd:YAG-laser, IOP-sänkande läkemedel, hyperventilering och hyperbariskt syre; ingen av dem har dock starka bevis för att förbättra det visuella resultatet . Trombolytisk behandling har undersökts men är kontroversiell . Viktigast av allt är att symtomatisk karotis sjukdom kan behandlas med medicinsk behandling eller endarterektomi hos patienter med mer än 70 % karotisocklusion. Sekundärpreventiva behandlingar är viktiga vid stroke eller TIA, t.ex. trombocythämmande behandling, statinbehandling eller tromboembolisk profylax.
Komplikationer av både CRAO och BRAO inkluderar neovaskularisering. I en retrospektiv granskning av 286 ögon (83 CRAO och 203 BRAO) utvecklade 14,5 % av CRAO-ögonen neovaskularisering. Av dessa dominerar irisneovaskularisering med neovaskulärt glaukom utvecklat i 83 % av ögonen. Däremot förekom irisneovaskularisering i <1 % av BRAO-ögonen . Intravitreal anti-vaskulär endotelial tillväxtfaktor (anti-VEGF) och panretinal fotokoagulation är reserverade för neovaskulära komplikationer .
En systembaserad strategi för hantering
Enligt Centers for Disease Control and Prevention är stroke en viktig orsak till allvarlig långvarig funktionsnedsättning och den femte vanligaste dödsorsaken i USA. Även om de flesta vårdgivare är utbildade för att känna igen de tecken och symtom på stroke, är det få som känner igen en CRAO eller BRAO, som anses vara strokeekvivalenter, som en indikation för snabb strokeutredning vid ett certifierat strokecenter. Trots att National Stroke Association, American Heart Association och American Academy of Ophthalmology rekommenderar remittering av sådana patienter rapporterar endast 18-35 % av oftalmologerna att de remitterar patienter som presenteras akut för en embolisk retinal artärocklusion .
Oftalmologens primära roll är att först identifiera och känna igen en CRAO eller symtomatisk BRAO och sedan hänvisa till ett strokecenter för ytterligare utredning. Hos patienter som är äldre än 50 år bör även GCA övervägas. Om det finns en hög klinisk misstanke om en misstänkt arteritisk process, t.ex. GCA, bör omedelbar behandling med högdos systemiska kortikosteroider inledas. Icke-akut eller asymtomatisk BRAO förtjänar fortfarande systemisk utredning, men det finns begränsad evidens för brådskande remittering till strokecenter .
Det är viktigt att inse att symtomatiska patienter inte alltid kommer till en ögonläkarmottagning; därför bör alla primärvårdspersonal (särskilt läkare på akutmottagningar och praktikanter) vara medvetna om de rekommenderade praxismönster som fastställts av American Academy of Ophthalmology vid behandling av akuta symtomatiska retinala och oftalmiska artärocklusioner. Läkare och praktikanter på akutmottagningar bör också känna till dessa riktlinjer om det inte finns något strokecenter tillgängligt för omedelbar remittering. En snabbguide för att hitta närmaste strokecenter är: https://www.npr.org/2009/12/11/121051484/find-a-certified-u-s-stroke-center-near-you.
En typisk strokeutredning kan omfatta följande: MRA av huvud och hals, utvärdering av halspulsådern med Doppler ultraljud eller CTA, EKG, ekokardiogram samt blodtrycks- och hjärtövervakning . Hos patienter som är 50 år eller yngre kan utredningen även omfatta specialiserade koagulationsundersökningar (t.ex. protein C&S, faktor V Leiden, antikardiolipin och lupus antikoagulant). Vaskuliter, myeloproliferativ eller sicklecellsjukdom bör också övervägas .
Förutom ovanstående utvärdering har oftalmologer också en stödjande roll att spela i primärprevention. Ögonläkare bör ha ett nära samarbete med patientens primärvårdsläkare för att se till att alla modifierbara riskfaktorer som: hypertoni, aterosklerotisk sjukdom, kranskärlssjukdom, diabetes och rökning behandlas på rätt sätt.
Prognos
Femton till tjugofem procent av patienterna med akut ischemi i näthinnan har också tecken på stroke och/eller har en betydande risk för stroke, även om de uppvisar utan andra fokala neurologiska brister. Åttio procent av patienterna med CRAO får en synskärpa på 20/400 eller sämre medan mer än 90 procent av patienterna med BRAO får en synskärpa bättre än 20/40. Förbättring sker vanligen inom några veckor.
EPIDEMIOLOGY/ETIOLOGY
- CRAO mellan 1-2 fall/100 000 per år
- BRAO 5 fall/100 000 per år
- Högre frekvens hos äldre vuxna med betydande vaskulära riskfaktorer
- Vaskuliteter (dvs, GCA), trombofilier (t.ex, sicklecell) bör övervägas
SIGNS
- Bomull-wool spots
- Retinal opakifiering/blekning längs sektion av blockerad artär
- Embolism/Hollenhorst plack visualiseras ibland på platsen för ocklusion
- OCT visar diffust inre retinalt ödem och förtjockning längs det drabbade kärlet akut följt av gallring.
SYMPTOMER
- Akut smärtfri monokulär synförlust
- Synförlusten beror på vilket kärl som är inblandat, om det är en central näthinneartär jämfört med en gren av näthinnan.
- Makulär funktion kan bevaras om cilioretinal artär finns
BEHANDLING/HANTERING
- Omedelbar remiss till närmaste strokecenter
- Bildtagning: MRA huvud/hals, utvärdering av halspulsådern (antingen med CTA eller Doppler ultraljud), EKG, ekokardiogram
- Om misstanke om GCA i CRAO, inleda högdossteroider
- Limiterad evidens om omedelbar behandling
- Omdirigering för behandling av underliggande symtomatisk karotis sjukdom om den identifieras
- Hayreh SS. Okulära vaskulära ocklusiva sjukdomar: naturlig historia av det visuella resultatet. Prog Retin Eye Res 2014;41:1-25. https://PubMed.gov/24769221. DOI: 10.1016/j.preteyeres.2014.04.001
- Chang YS, Ho CH, Chu CC, Wang JJ, Tseng SH, Jan RL. Risk för ocklusion av retinala artärer hos patienter med diabetes mellitus: En retrospektiv storskalig kohortstudie. PLoS One 2018;13(8):e0201627. https://PubMed.gov/30091989. DOI: 10.1371/journal.pone.0201627
- Leavitt JA, Larson TA, Hodge DO, Gullerud RE. Förekomsten av ocklusion av den centrala retinala artären i Olmsted County, Minnesota. Am J Ophthalmol 2011;152(5):820-823.e822. https://PubMed.gov/21794842. DOI: 10.1016/j.ajo.2011.05.005
- Hayreh SS. Akuta retinala arteriella ocklusiva sjukdomar. Prog Retin Eye Res 2011;30(5):359-394. https://PubMed.gov/21620994. DOI: 10.1016/j.preteyeres.2011.05.001
- Varma DD, Cugati S, Lee AW, Chen CS. En genomgång av ocklusion av den centrala retinala artären: klinisk presentation och hantering. Eye (Lond) 2013;27(6):688-697. https://PubMed.gov/23470793. DOI: 10.1038/eye.2013.25
- Goldenberg-Cohen N, Dadon S, Avraham BC, Kramer M, Hasanreisoglu M, Eldar I, Weinberger D, Bahar I. Molekylära och histologiska förändringar efter ocklusion av den centrala retinala artären i en musmodell. Exp Eye Res 2008;87(4):327-333. https://PubMed.gov/18639547. DOI: 10.1016/j.exer.2008.06.014
- Hayreh SS, Zimmerman MB, Kimura A, Sanon A. Central retinal artery occlusion. Retinal överlevnadstid. Exp Eye Res 2004;78(3):723-736. https://PubMed.gov/15106952. DOI: 10.1016/s0014-4835(03)00214-8
- Hayreh SS, Podhajsky PA, Zimmerman MB. Ocklusion av grenretinaarterier: naturhistoria och visuellt resultat. Ophthalmology 2009;116(6):1188-1194.e1181-1184. https://PubMed.gov/19376586. DOI: 10.1016/j.ophtha.2009.01.015
- Yuzurihara D, Iijima H. Visual outcome in central retinal and branch retinal artery occlusion. Jpn J Ophthalmol 2004;48(5):490-492. https://PubMed.gov/15486774. DOI: 10.1007/s10384-004-0102-y
- Ros MA, Magargal LE, Uram M. Branch retinal-artery obstruction: a review of 201 eyes. Ann Ophthalmol 1989;21(3):103-107. https://PubMed.gov/2735694
- Dattilo M, Newman NJ, Biousse V. Akut arteriell ischemi i näthinnan. Ann Eye Sci 2018;3. https://PubMed.gov/30198015. DOI: 10.21037/aes.2018.05.04
- Olsen TW, Pulido JS, Folk JC, Hyman L, Flaxel CJ, Adelman RA. Retinala och oftalmiska artärocklusioner Preferred Practice Pattern(R). Ophthalmology 2017;124(2):P120-p143. https://PubMed.gov/27742458. DOI: 10.1016/j.ophtha.2016.09.024
- Mason JO, 3rd, Patel SA, Feist RM, Albert MA, Jr, Huisingh C, McGwin G, Jr, Thomley ML. Okulär neovaskularisering i ögon med en central retinal artärocklusion eller en grenretinal artärocklusion. Clin Ophthalmol 2015;9:995-1000. https://PubMed.gov/26089631. DOI: 10.2147/opth.S82796
Föreslagna citeringsformat
Diel RJ, Mortensen Z, Folk JC, Johnson AT. Symtomatisk artärförstoring i grenarna av näthinnan: Ett underkänt tecken på stroke. EyeRounds.org. Publicerad 14 april 2020; Tillgänglig från https://EyeRounds.org/cases/293-symptomatic-BRAO.htm
senast uppdaterad: 4/14/2020