- Key Points
- Introducere
- Metode
- Rezultate
- Eșantionul și experiența participanților
- Dăunătura generală medie
- Diferența dintre evaluatorii din spitalele de acutizare și cei din spitalele de reabilitare?
- Comparare cu ultima analiză europeană
- Control de plauzibilitate și test de sensibilitate
- Discuție
- Concluzie
- Declarație privind disponibilitatea datelor
- Declarație etică
- Contribuții ale autorilor
- Conflict de interese
- Recunoștințe
- Material suplimentar
Key Points
Drogurile ilicite, cum ar fi metamfetamina, heroina și cocaina, precum și alcoolul au fost considerate deosebit de nocive.
Medicamentele prescrise, inclusiv opioidele (spre deosebire de SUA, Canada și Australia) și analgezicele non-opioide, inclusiv gabapentinoidele, au fost judecate ca fiind mai puțin dăunătoare.
Legile actuale sunt oarecum neconforme cu aceste clasificări ale daunelor.
Introducere
Abuzul de substanțe psihoactive care creează dependență se caracterizează prin consecințe sociale și de sănătate negative nu numai pentru utilizator, ci și pentru non-utilizatorii din comunitate sau societate (1, 2). DSM-5 a definit diverse afecțiuni specifice legate de dependența și dependența de substanțe (3), iar codificarea ICD-10 reflectă tulburări psihice și comportamentale distincte legate de alcool, tutun, opiacee, cocaină, stimulente, halucinogene, sedative și hipnotice, canabis și canabinoizi și solvenți volatili (4).
În ultimii 15 ani, potențialul relativ de daune sociale și de sănătate al diferitelor substanțe care creează dependență a fost determinat în Anglia (5), Țările de Jos (6), Scoția (7), Franța (8) și, cel mai recent, în Australia (9) de către experți medicali și nemedici în domeniul dependenței. Noxele medii globale ale diferitelor substanțe sunt, de obicei, raportate în clasamente relative, pe baza unor analize cu mai multe decizii (5, 9) sau bazându-se pe evaluări „ad-hoc” (6-8) care utilizează dimensiuni sociale și de sănătate validate (5). Aceste clasamente nu prezintă neapărat congruență cu prioritățile legislative și de aplicare a legii în ceea ce privește reglementarea și controlul relativ al substanțelor, alcoolul fiind un prim exemplu de disonanță între noxele globale și eforturile de control (5-9). Nutt et al. au fost primii care au demonstrat această neconcordanță (5).
În 2014, un grup de 40 de experți în domeniul adicțiilor medicale și nemedicale din 21 de țări ale UE a ajuns la aceeași concluzie (10). Acest studiu a inclus 20 de substanțe (10). Între timp, ca și în alte țări occidentale, în Germania au avut loc schimbări în ceea ce privește tendințele de abuz de substanțe, precum și în ceea ce privește condițiile-cadru politice, în special
– Creșterea abuzului de metamfetamină, în special în regiunile limitrofe Republicii Cehe (11-13).
– Creșterea apariției de noi substanțe psihoactive (NPS), în special o multitudine de canabinoizi sintetici și stimulente (în principal catinone) (12-14).
– Creșterea numărului de supradoze fatale cu heroină/morfină, analgezice care conțin opioide și non-opioide, opioide sintetice, narcotice, amfetamină, derivați de amfetamină, metamfetamină și NPS, însoțită de o scădere a deceselor prin supradozaj cu medicamente pentru tratamentul dependenței de opioide, cum ar fi metadona și buprenorfina (11, 15).
– Creșterea disponibilității produselor de canabis foarte puternice, cu risc crescut de psihoză și dependență (11, 13, 16, 17).
– Legalizarea marijuanei medicinale și a canabinoizilor pentru prescripție medicală (18).
Datorită acestor evoluții, am căutat să actualizăm evaluarea efectelor nocive asupra sănătății și sociale ale substanțelor care sunt utilizate în mod obișnuit în mod abuziv în Germania și în alte părți și, de asemenea, ale substanțelor mai puțin frecvent utilizate în mod abuziv în țara noastră, dar care apar deja (11, 12). În acest context, canabinoizii sintetici (14) au fost incluși pentru prima dată în clasamentul daunelor. Am inclus, de asemenea, studii de indexare a clasamentelor privind daunele pentru propofol, un anestezic intravenos (19), și unele analgezice non-opioide (NOA), și anume gabapentinoide, medicamente antiinflamatoare nesteroidiene (AINS), flupirtină și triptani (20-24). Am decis să includem NOA împreună cu analgezicele opioide în evaluările noastre, deoarece gabapentinul și pregabalina (gabapentinoide) au intrat recent în atenția medicinei dependenței. În ultimul deceniu, mai multe baze de date de farmacovigilență, studii bazate pe populație și rapoarte de caz au avertizat cu privire la potențialele lor responsabilități de abuz și la contribuția putativă la supradoze fatale, în special în combinație cu opioide (22, 23). Chiar dacă AINS sunt considerate în mod obișnuit ca fiind non-dependente, există rapoarte de caz recente (25, 26) și date epidemiologice (27, 28), precum și date clinice (24) care ridică unele probleme de siguranță cu privire la acest punct de vedere tradițional. Alte AINS au demonstrat, de asemenea, o potențială responsabilitate în ceea ce privește abuzul și dependența, de exemplu, flurpirtina (21) sau triptanii (20). Prin urmare, am considerat că este prudent să includem pentru prima dată și NOA-urile menționate anterior într-un studiu de acest tip. Acest studiu este primul de acest gen care include clasificări comparative ale nocivității mai multor substanțe noi de care se abuzează, atât licite/prescrise, cât și ilicite.
Metode
Acest studiu transversal pe bază de chestionar a cuprins două etape consecutive (sondajul 1 și sondajul 2, a se vedea mai jos), în care au fost distribuite chestionare cantitative în formă scrisă în rândul experților germani în medicina dependenței. Acești experți au fost recrutați în cadrul congreselor și conferințelor germane privind dependența. În plus, chestionarele au fost trimise prin e-mail la 40 de șefi de centre germane de tratare a dependenței de droguri, cărora li s-a cerut să le distribuie în zona lor de influență printre alți experți în medicina dependenței. Au fost incluse în analiză doar acele chestionare care au fost completate de medici care (i) erau specialiști, adică aveau o expertiză suplimentară în cel puțin o specialitate medicală și (ii) lucrau de mai mult de 5 ani în spitale de îngrijire terțiară în domeniul tratamentului tulburărilor legate de consumul de substanțe (SUD). Identitatea experților a fost păstrată sub anonimat, cu excepția informațiilor privind vârsta, sexul, specialitățile, anii de experiență profesională, anii de activitate în îngrijirea terțiară a SUD și obiectivul principal al activității profesionale (spital de îngrijire acută sau spital de reabilitare) (Tabelul 1).
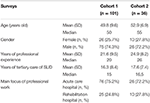
Tabel 1. Caracteristicile participanților.
Primul sondaj a fost realizat în perioada martie 2016-septembrie 2017 și a evaluat nocivitatea medie a 33 de substanțe în 5 dimensiuni (nocivitate fizică pentru utilizatori, nocivitate psihologică pentru utilizatori, nocivitate socială pentru utilizatori, nocivitate fizică și psihologică pentru alte persoane și nocivitate socială pentru alte persoane). După cum se arată în figura suplimentară 1, aceste dimensiuni au fost definite prin 16 criterii, care au fost validate în mai multe studii de acest tip (5, 9, 10) (a se vedea secțiunea Materiale suplimentare-Metode). Vătămarea globală a utilizatorilor și vătămarea globală a altora au cuprins 3 dimensiuni (fizică, psihologică, socială) și, respectiv, 2 dimensiuni (fizică & psihologică, socială) (pentru detalii, a se vedea Figura suplimentară 1). Evaluările au fost efectuate cu ajutorul unor scale în 5 puncte (de la „deloc dăunător” la „extrem de dăunător”).
Chestionarul a fost returnat de 122 de medici și din aceștia 101 au fost evaluați, deoarece 21 de experți nu au îndeplinit criteriile de includere. Medicii au fost lăsați să decidă singuri dacă să evalueze sau nu o substanță și au fost instruiți să estimeze experiența lor profesională („nu/puțin” sau „moderat” sau „foarte mult”) cu fiecare substanță pe care au evaluat-o. Aceste informații au fost necesare pentru a evalua validitatea ratingurilor și pentru a verifica criteriile de excludere definite, adică o substanță cu <60% de ratinguri sau mai mult de 60% de ratinguri „fără/ puțină experiență” a fost exclusă din analiza ulterioară. În consecință, substanțele ayahuasca, khat și kratom au trebuit să fie excluse din evaluarea nocivității (figurile suplimentare 2 și 3).
Cel de-al doilea sondaj (ponderarea dimensiunilor pentru a determina nocivitatea globală din figura 1) a fost realizat în perioada septembrie 2017 – mai 2018 de către cohorta 2, care a fost recrutată doar din e-mailurile trimise celor 40 de șefi de centre de tratament al dependenței de droguri din Germania, menționați mai sus. Acest sondaj de urmărire a fost administrat ulterior, deoarece primul sondaj a fost destul de cuprinzător, iar combinarea celor două sondaje a fost considerată ca fiind susceptibilă de a supraîncărca respondenții cohortei 1, reducând cota de returnare. Cel de-al doilea sondaj le-a cerut participanților să estimeze ponderea relativă (ca proporție între 0 și 1) a fiecăreia dintre cele 5 dimensiuni utilizate în primul sondaj pentru constituirea nocivității generale a substanțelor psihotrope. Toate cele 36 de chestionare returnate au fost incluse. Am utilizat ponderea relativă medie acordată de cei 36 de experți fiecărei dimensiuni pentru calcularea nocivității globale a fiecărei substanțe (Figura 1). Mai multe detalii privind calcularea nocivității globale a celor 30 de substanțe rămase și analizele de date aferente, inclusiv comparația cu clasamentul anterior al UE (figura 3), sunt prezentate în materialele suplimentare.
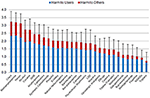
Figura 1. Nocivitatea medie globală a 30 de substanțe (valori medii și abateri standard), evaluată de cohorta 1 pe o scară de la 0 („deloc nociv”) la 4 („extrem de nociv”), prezentată ca fiind nocivă pentru utilizatori și nocivă pentru ceilalți. Contribuția relativă a celor 5 dimensiuni (Figura suplimentară 1, Tabelul suplimentar 1) fusese ponderată de cohorta 2.
Validarea clasamentelor a fost realizată mai întâi prin evaluarea amplorii variabilității dintre evaluarea nocivității globale și oricare dintre cele cinci dimensiuni componente. O diferență între ratingul global de nocivitate și oricare dintre cele 5 ratinguri separate în dimensiunile ≥8 ranguri a fost considerată semnificativă și necesită o explicație de plauzibilitate (tabelul 2). Un test suplimentar de validare/sensibilitate a fost efectuat prin înlocuirea ponderilor medii derivate din sondajul nostru cu ponderile bazate pe consens ale studiului UE anterior (tabelul suplimentar 1) și compararea clasamentelor substanțelor rezultate din figura suplimentară 9 cu cele din figura 1 (tabelul suplimentar 2).
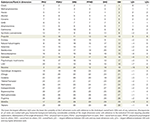
Tabelul 2. Verificarea plauzibilității rangurilor de nocivitate generală.
Rezultate
Eșantionul și experiența participanților
Medicii specialiști au lucrat timp de o medie de 15 ani (cohorta 1) și 16,5 ani (cohorta 2) în îngrijirea terțiară a pacienților cu SUD. Aproximativ trei din patru participanți au lucrat în spitale de îngrijire acută, iar restul au lucrat în clinici de reabilitare (tabelul 1).
Dăunătura generală medie
Calificările experților în cele 5 dimensiuni separate sunt prezentate în (figurile suplimentare 4-8). În ceea ce privește nocivitatea globală, drogurile tradiționale de abuz, și anume cocaina (inclusiv „crack”), metamfetamina, heroina și alcoolul au fost clasificate ca fiind cele mai nocive. NPS, și anume, catinonele și canabinoizii sintetici, au ocupat poziții subordonate în primul grup de nivel de nocivitate. Ketamina, benzodiazepinele, canabisul, ciupercile psihotrope, LSD, nicotina și analgezicele opioide s-au situat la mijlocul clasamentului. Metadona și buprenorfina (ambele preferate în Germania pentru terapia de întreținere a dependenței de opiacee) s-au încadrat în intervalele inferioare, în timp ce metilfenidatul (în Germania, medicamentul preferat pentru tratamentul ADHD) și NOA s-au situat în intervalele inferioare ale clasamentului de nocivitate. Dintre NOA, gabapentinul și pregabalina (gabapentinoide) au fost considerate mai nocive decât flupirtina, AINS și triptanii (Figura 1).
Diferența dintre evaluatorii din spitalele de acutizare și cei din spitalele de reabilitare?
Evaluările specialiștilor din spitalele de acutizare și din spitalele de reabilitare au fost foarte asemănătoare, după cum se arată în Figura 2.
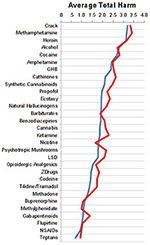
Figura 2. Comparația evaluărilor între specialiștii de la spitalele de acute (n = 76, curbă albastră) vs. spitalele de reabilitare (n = 25, curbă roșie).
Comparare cu ultima analiză europeană
Acest sondaj german actualizat a evaluat metadona, nicotina, canabisul și alcoolul ca fiind mai puțin nocive decât au făcut-o cei care au evaluat UE în 2014 (10), în timp ce ciupercile psihotrope, catinonele, ecstasy, GHB, metamfetamina și crackul au fost considerate mai nocive – a se vedea figura 3.
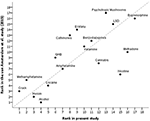
Figura 3. Corelația dintre prezenta evaluare și ultima evaluare a UE (10) privind nocivitatea generală a drogurilor de abuz (rs = 0,73). Pentru o mai bună orientare, bisectoarea indică o corelație perfectă (rs = 1).
Control de plauzibilitate și test de sensibilitate
Cele mai mici discrepanțe între clasamentul mediu al nocivității globale și cele 5 clasamente ale dimensiunilor sociale și de sănătate au fost constatate pentru drogurile ilegale tradiționale crack (și alte tipuri de cocaină), heroină, metamfetamină, precum și pentru alcool, care au fost, de asemenea, clasate pe primele poziții în ceea ce privește nocivitatea. Același lucru a fost valabil și pentru GHB și NPS, care s-au clasat aproape de vârf, ketamina în intervalul mediu, opioidele în intervalele inferioare și majoritatea NOA (gabapentinoide, flupirtină, triptani) în cele mai mici poziții. Discrepanțe izbitoare au fost observate pentru propofol, canabis, nicotină și AINS (tabelul 2). În cazul nicotinei și al AINS, preocupările disproporționate cu privire la efectele nocive fizice (de exemplu, cancer, accident vascular cerebral, boli coronariene, BPOC pentru prima dintre ele și hemoragii gastrointestinale, boli renale și cardiovasculare pentru a doua) explică probabil cea mai mare parte a discrepanței pentru aceste substanțe. În cazul canabisului, literatura de specialitate germană reflectă în prezent o percepție generală a unor prejudicii fizice relativ scăzute și, dimpotrivă, o percepție a unor prejudicii psihosociale ridicate pentru consumatori, dihotomie care servește la coroborarea discrepanței de aici (29-31). Discrepanța pentru nicotină (și poate și pentru propofol, într-o anumită măsură) se poate datora în parte unei clasificări neașteptat de scăzute a daunelor psihologice pentru utilizatori, care diferă de dovezile empirice. Această subestimare potențială poate, prin urmare, să amenințe validitatea clasamentelor nocivității globale a acestor substanțe specifice.
Când, alternativ, am utilizat ponderările bazate pe consens ale studiului de clasificare al UE (10) ca test de sensibilitate pentru comparație, am constatat că clasamentul rezultat al nocivității globale (Figura suplimentară 9) a fost foarte asemănător cu clasamentele ponderate derivate din sondajul nostru, prezentate în Figura 1 (a se vedea Tabelul suplimentar 2 pentru comparație). Acest lucru sugerează că ponderările aberante/dezechilibrate ale dimensiunilor individuale (Tabelul suplimentar 1) nu influențează în mod critic clasamentele generale ale daunelor rezultate în studiul nostru.
Discuție
Datele noastre coroborează situația din multe alte țări (5-10) de discordanță între clasamentele experților privind daunele provocate de drogurile populare de abuz și reglementarea acestora prin legile privind stupefiantele, așa cum este evidențiat cel mai izbitor de evaluarea alcoolului-judecat ca fiind printre cele mai dăunătoare substanțe de care se abuzează în țara noastră. Prevalența relativ ridicată a consumului/abuzului de alcool (în comparație cu cea a unor substanțe de care se abuzează mai rar, dar care sunt poate mai periculoase) contribuie probabil la evaluările specifice dimensiunilor sale, de exemplu, vătămarea altora, precum și la poziția sa generală. În mod similar, prevalența în scădere a consumului de nicotină în Germania (deoarece fumatul tutunului a fost interzis în multe spații publice, cum ar fi spitalele, unitățile de învățământ, transportul public, restaurantele, pub-urile și discotecile în ultimii aproximativ 10 ani) poate contribui la o clasificare a nocivității mai mică decât era de așteptat. În plus, trebuie menționat faptul că utilizarea nicotinei, în ciuda capacității sale de a produce o dependență comportamentală considerabilă, este greu asociată cu efecte psihiatrice dramatice, de exemplu, spre deosebire de consumul de alcool sau de halucinogene. Acest studiu a fost primul care a comparat efectele nocive ale diferitelor ANOA cu efectele nocive ale unor substanțe de abuz bine caracterizate și, așa cum era de așteptat, identifică efectele nocive ale ANOA ca fiind considerabil mai mici decât cele ale substanțelor de abuz tradiționale. Studiul de față a fost, de asemenea, primul care a inclus canabinoidele sintetice și propofolul într-o schemă de clasificare a nocivității globale, care poate fi benefică pentru psihoeducația utilizatorilor, pentru considerente de reglementare sau pentru definirea domeniilor de acțiune politică pentru promovarea sănătății.
NPS (catinone și canabinoide sintetice) au fost atribuite aici la grupa superioară a nivelului de nocivitate. Factorii de decizie politică și clinicienii ar beneficia de date suplimentare despre fenomenul NPS, de exemplu, morbiditatea (32, 33) și mortalitatea asociate, care sunt în creștere (33).
În comparație cu clasificarea UE din 2014 (10), canabisul, metadona și nicotina au fost evaluate ca fiind mai puțin nocive, în timp ce crackul, metamfetamina, GHB, catinonele, ecstasy și ciupercile psihotrope au fost considerate mai nocive (Figura 3). Canabisul și halucinogenele (adică ketamina, ciupercile psihotrope și LSD) au fost considerate a fi la nivelul de nocivitate al benzodiazepinelor sau al barbituricelor. Trebuie menționat faptul că atât psilocibina (în figura 1 enumerată ca ciuperci psihotrope), cât și LSD s-au bucurat de un potențial terapeutic reaprins în bolile psihiatrice și par să prezinte un potențial de abuz scăzut în acest context (34).
Este interesant de remarcat faptul că analgezicele opioide nu s-au aflat în primele locuri în topul medicamentelor nocive. Acest lucru ar putea fi poate legat de faptul că o „epidemie de opioide” (cum ar fi cea din SUA, Canada și Australia), nu este încă evidentă în Germania sau în Europa de Vest (35-38). Clasamentul relativ scăzut al nocivității opioidelor eliberate pe bază de rețetă din studiul nostru contrastează puternic cu nivelul ridicat de stigmatizare a opioidelor ilicite. Aceste constatări sunt în concordanță cu analiza de decizie multiplă a nouă experți (8 din Regatul Unit și 1 din Țările de Jos) care sugerează că daunele globale ale opioidelor eliberate pe bază de prescripție medicală utilizate în mod nemedical sunt mai puțin de jumătate din cele ale heroinei stradale injectate (39).
Metadona a fost evaluată ca fiind mai puțin nocivă decât analgezicele opioide standard, punct de vedere care ar putea fi influențat de concepția medicilor de medicină a dependenței despre metadonă în primul rând ca tratament standard de menținere a dependenței de opioide, care, în acest context, s-a dovedit în mod repetat că reduce morbiditatea și mortalitatea (15). În contextul utilizării ilicite și al abuzului, efectele nocive ale metadonei (de exemplu, decesele prin apnee și torsade-de-poveste, dependența și deturnarea) sunt, în mod evident, considerabil mai mari decât cele ale mai multor alte medicamente clasate deasupra sa. Acest lucru scoate la iveală o limitare majoră a studiilor de clasificare a efectelor nocive ale medicamentelor bazate pe evaluări subiective, deoarece este posibil ca acestea să nu permită o diferențiere clară între efectele nocive ale unui medicament cu indicație terapeutică într-un context medical și utilizarea ilicită/abuzul ilicit în afara acestui context. Aceste discrepanțe în clasificarea analgezicelor printre alți agenți sugerează că, probabil, ar fi trebuit să se ancheteze și experiența evaluatorilor în medicina durerii.
Nu poate fi exclus faptul că evaluările noastre pot fi influențate de percepția metropolitană mai degrabă decât de percepția rurală a efectelor nocive ale consumului de substanțe; clarificarea acestui aspect ar necesita studii suplimentare pe eșantioane mai mari. De asemenea, o posibilă influență a genului asupra percepției nocivității drogurilor nu a fost investigată în mod explicit aici (40, 41). Deoarece am trimis chestionarele fără a urmări toți destinatarii, solicitând transmiterea către alți experți germani în medicina dependenței, nu suntem în măsură să oferim informații despre numărul exact de experți care au primit în cele din urmă chestionarele noastre. Cu toate acestea, un astfel de modus operandi nu este neobișnuit pentru studii de acest tip (5). Alte limitări, similare studiilor anterioare (5-10), includ faptul că lucrarea de față nu poate pretinde că îndeplinește cerințe stricte de reprezentativitate. Am urmărit să reducem prejudecățile subiectivității prin recrutarea unui grup de studiu mare și omogen (toți medicii specializați în medicina dependenței). Cu toate acestea, nu există nicio statistică oficială cu privire la numărul de specialiști cu mai mult de 5 ani de experiență în îngrijirea terțiară a SUD care lucrau în Germania la momentul studiului. Estimăm că acest număr este undeva între 250 și 500 de medici, astfel că eșantionul nostru poate oferi un punct de vedere minoritar. În Germania, experții în medicina dependenței sunt, de obicei, psihiatri sau medici generaliști. Spre deosebire de studiile englezești (5), europene (10) și australiene (9), noi nu am utilizat niciun consens-feedback. Deși această etapă suplimentară ar fi putut crește probabilitatea acordului participanților la sondaj (42), am decis să nu urmăm această cale, deoarece deciziile bazate pe consens în sine nu elimină subiectivitatea (43) și nu există o „metodă universală” pentru evaluarea beneficiilor-riscurilor (44). În plus, studiile anterioare bazate pe consens au utilizat eșantioane mai mici, cuprinzând experți în dependență din diferite profesii (5, 9, 10), a căror eterogenitate a experiențelor în tratamentul SUD a necesitat mai probabil o strategie de decizie bazată pe consens decât grupul nostru omogen. În mod similar cu grupurile de cercetare din Țările de Jos (6), Scoția (7) și Franța (8), am efectuat o evaluare „ad-hoc”, utilizând dimensiuni sociale și de sănătate validate, care au fost utilizate în studii empirice anterioare (5, 10) și recente (9). Această decizie de a utiliza un format „ad-hoc” a maximizat returnarea chestionarelor completate.
În afară de includerea nouă a NOA, a canabinoizilor sintetici și a propofolului, există câteva puncte forte ale prezentului studiu: (i) utilizarea unuia dintre cele mai mari eșantioane din acest tip de studiu; (ii) experiența multidimensională considerabilă în medicina dependenței a participanților, inclusiv cea a specialiștilor din clinicile de reabilitare (figura 2), care în Germania se concentrează foarte mult pe dimensiunile și rezultatele psihosociale; (iii) comparația cu clasificarea anterioară a UE (figura 3); și (iv) adăugarea comparațiilor dintre clasificarea drogurilor ilicite și licite la literatura actuală.
Rezultatele acestui studiu-studiu transversal pe bază de chestionar actualizează prejudiciul global mediu (cu prejudicii componente din diverse dimensiuni sociale și de sănătate) care rezultă din utilizarea/abuzul de diverse substanțe psihoactive (inclusiv analgezicele eliberate pe bază de prescripție medicală) din perspectiva specialiștilor germani în medicina dependenței. Cu toate acestea, trebuie subliniat faptul că aceste clasamente generale relative se aplică riscurilor la nivel de populație și, în funcție de contextul individual și situațional, precum și de intensitatea abuzului individual, aproape fiecare substanță psihoactivă poate fi utilizată într-un mod foarte periculos și dăunător.
Concluzie
Acest studiu oferă un clasament actualizat al experților germani în medicină de dependență cu privire la daunele generale medii, precum și cu privire la daunele din dimensiuni specifice de sănătate și sociale ale diferitelor substanțe psihoactive, inclusiv analgezicele. S-a estimat că alcoolul se numără printre cele mai nocive substanțe care creează dependență, alături de heroină, cocaină, metamfetamină, GHB și NPS (de exemplu, canabinoizi sintetici, catinone). Riscurile ridicate ale alcoolului sunt oarecum în discordanță cu legea germană privind stupefiantele, similară cu cea a majorității țărilor. Canabisul și ketamina au fost clasate la mijlocul clasamentului, la egalitate cu benzodiazepinele. Medicamentele utilizate în scop terapeutic, cum ar fi analgezicele non-opioide, metilfenidatul și opioidele, au fost estimate a fi, în ansamblu, cele mai puțin nocive în prezent. Cu toate acestea, o astfel de percepție de siguranță relativă este, cu siguranță, susceptibilă de a se schimba în cazul în care modelele de utilizare necorespunzătoare și de abuz se modifică în timp (45).
Declarație privind disponibilitatea datelor
Datele brute care susțin concluziile acestui articol vor fi puse la dispoziție de către autori, fără rezerve nejustificate.
Declarație etică
Studiile care au implicat participanți umani au fost revizuite și aprobate de Ethik-Kommission der Medizinischen Fakultät der Universität Duisburg-Essen. Consimțământul în cunoștință de cauză scris pentru participare nu a fost necesar pentru acest studiu, în conformitate cu legislația națională și cerințele instituționale.
Contribuții ale autorilor
UB: concepție și design. MSp: analiza datelor. UB și MSp: colectarea și interpretarea datelor. UB: redactarea articolului. Toți autorii: revizuirea critică a acestuia pentru conținut intelectual important.
Conflict de interese
NS a primit onorarii pentru mai multe activități (de exemplu, membru al consiliului consultativ, conferințe, manuscrise) de la AbbVie, Camurus, Hexal, Janssen-Cilag, MSD, Medice, Mundipharma, Reckitt-Benckiser/Indivior și Sanofi-Aventis. În ultimii 3 ani, a participat la studii clinice finanțate de industria farmaceutică. TA a primit onorarii (de exemplu, calitatea de membru al consiliului consultativ) și/sau granturi educaționale de la Janssen-Cilag, Medice și Otsuka-Lundbeck NW a primit onorarii pentru conferințe (care nu au legătură cu produsul) (Janssen-Cilag, mundipharma și Reckitt-Benckiser/Indivior), În ultimii 3 ani a participat la studii clinice finanțate de industria farmaceutică și a primit finanțare publică (BayStMGP) pentru evaluarea Take-Home Naloxone. TH a primit onorarii pentru mai multe activități (de exemplu, calitatea de membru al consiliului consultativ, prelegeri) de la Janssen-Cilag, Amomed, Shire, Takeda, Servier MSo a lucrat în calitate de consultant sau a Primit freuți de vorbitori de la Ammomed, Indivior, Camurus în ultimii 3 ani. JR a primit onorarii pentru participarea la comitete consultative, consultanță și conferințe de la AbbVie, Camurus, Gilead, Hexal, Indivior și Sanofi-Aventis. JK a primit onorarii de la Bayer, Janssen, Lundbeck, Neuraxpharm, Otsuka Pharma, Schwabe și Servier pentru prelegeri la conferințe și sprijin financiar pentru călătorii. A primit sprijin financiar pentru studii inițiate de cercetători de la Medtronic GmbH. HM este, de asemenea, afiliat la o praxis privată (Northern Anesthesia; Pain Medicine, LLC, Eagle River, AK, SUA), care nu are nicio legătură cu acest studiu.
Cei care au rămas declară că cercetarea a fost efectuată în absența oricăror relații comerciale sau financiare care ar putea fi interpretate ca un potențial conflict de interese.
Recunoștințe
Vă mulțumim cordial lui Jennifer Haverkemper, MSc (Psihologie), pentru asistența sa în elaborarea chestionarului pentru Cohorta 1, și lui Ann-Christin Kanti, MD, pentru introducerea și întreținerea datelor. De asemenea, îi mulțumim Gabrielei Lührmann, secretar șef al Departamentului de Psihiatrie, Psihoterapie și Psihosomatică de la EVK Castrop-Rauxel, pentru organizarea corespondenței cu colegii. Mulțumim, de asemenea, numeroșilor medici care au avut amabilitatea de a-și face timp să participe la acest proiect.
Material suplimentar
Materialul suplimentar pentru acest articol poate fi găsit online la adresa: https://www.frontiersin.org/articles/10.3389/fpsyt.2020.592199/full#supplementary-material
1. Korpi ER, den Hollander B, Farooq U, Vashchinkina E, Rajkumar R, Nutt DJ, et al. Mecanisme de acțiune și neuroplasticitate persistentă prin droguri de abuz. Pharmacol Rev. (2015) 67:872-1004. doi: 10.1124/pr.115.010967
CrossRef Full Text | Google Scholar
2. Morgen K. Consilierea și identitatea profesională în secolul XXI. Tulburări de consum de substanțe și dependențe. Thousand Oaks, CA: Sage Publications, Inc (2017).
Google Scholar
3. APA American Psychiatric Association. Manualul de diagnostic și statistic al tulburărilor mintale. Ediția a 5-a. Washington, DC: APA (2013).
Google Scholar
4. Dilling H, Freyberger H. Taschenführer zur ICD-10-Klassifikation psychischer Störungen. Berna: Huber Verlag (2006).
Google Scholar
5. Nutt DJ, King LA, Phillips LD. Comitetul științific independent pentru medicamente. Dăunele provocate de droguri în Marea Britanie: o analiză decizională multicriterială. Lancet. (2010) 376:1558-65. doi: 10.1016/S0140-6736(10)61462-6
CrossRef Full Text | Google Scholar
6. van Amsterdam J, Opperhuizen A, Koeter M, van den Brink W. Ranking the harm of alcohol, tobacco and illicit drugs for the individual and the population. Eur Addict Res. (2010) 16:202-7. doi: 10.1159/000317249
CrossRef Full Text | Google Scholar
7. Taylor M, Mackay K, Murphy J, McIntosh A, McIntosh C, Anderson S, et al. Cuantificarea RR a daunelor provocate propriei persoane și altora de abuzul de substanțe: rezultatele unui sondaj al experților clinici din întreaga Scoție. BMJ Open. (2012) 2:e000774. doi: 10.1136/bmjjopen-2011-000774
CrossRef Full Text | Google Scholar
8. Bourgain C, Falissard B, Blecha L, Benyamina A, Karila L, Reynaud M. A damage/benefit evaluation of addictive product use. Addiction. (2012) 107:441-50. doi: 10.1111/j.1360-0443.2011.03675.x
CrossRef Full Text | Google Scholar
9. Bonomo Y, Norman A, Norman A, Biondo S, Bruno R, Daglish M, Dawe S, et al. The Australian drug harms ranking study. J Psychopharmacol. (2019) 33:759-68. doi: 10.1177/0269881119841569
CrossRef Full Text | Google Scholar
10. van Amsterdam J, Nutt D, Phillips L, van den Brink W. Clasificarea europeană a daunelor medicamentelor. J Psychopharmacol. (2015) 29:655-60. doi: 10.1177/02698811155819581980
CrossRef Full Text | Google Scholar
11. DSB (Drogen und Suchtbericht 2018). Die Drogenbeauftragte der Bundesregierung. (2018). Disponibil online la adresa: https://www.drogenbeauftragte.de/fileadmin/dateien-dba/Drogenbeauftragte/Drogen_und_Suchtbericht/pdf/DSB-2018.pdf (accesat la 6 ianuarie 2020).
Google Scholar
12. Atzendorf J, Rauschert C, Seitz N, Lochbühler K, Kraus L. Consumul de alcool, tutun, droguri ilegale și medicamente. O estimare a consumului și a tulburărilor legate de substanțe în Germania. Dtsch Arztebl Int. (2019) 116:577-84. doi: 10.3238/arztebl.2019.0577
CrossRef Full Text | Google Scholar
13. Seitz NN, Lochbühler K, Atzendorf J, Rauschert C, Pfeiffer-Gerschel T, Kraus L. Trends in substance use and related disorders-analysis of the epidemiological survey of substance abuse 1995 to 2018. Dtsch Arztebl Int. (2019) 116:585-91. doi: 10.3238/arztebl.2019.0585
CrossRef Full Text | Google Scholar
14. Scherbaum N, Schifano F, Bonnet U. New psychoactive substances (NPS) – a challenge for the addiction treatment services. Farmacopsihiatrie. (2017) 50:116-22. doi: 10.1055/s-0043-102059
CrossRef Full Text | Google Scholar
15. Dematteis M, Auriacombe M, D’Agnone O, Somaini L, Szerman N, Littlewood R, et al. Recommendations for buprenorphine and methadone therapy in opioid use disorder: a European consensus. Expert Opin Pharmacother. (2017) 18:1987-99. doi: 10.1080/14656566.2017.1409722
CrossRef Full Text | Google Scholar
16. Chandra S, Radwan MM, Majumdar CG, Church JC, Freeman TP, ElSohly MA. Noi tendințe în ceea ce privește potența canabisului în SUA și Europa în ultimul deceniu (2008-2017). Eur Arch Psychiatry Clin Neurosci. (2019) 269:5-15. doi: 10.1007/s00406-019-00983-5
CrossRef Full Text | Google Scholar
17. Di Forti M, Quattrone D, Freeman TP, Tripoli G, Gayer-Anderson C, Quigley H, et al. Contribuția consumului de canabis la variația incidenței tulburărilor psihotice în Europa (EU-GEI): un studiu multicentric caz-control. Lancet Psychiatry. (2019) 6:427-36. doi: 10.1016/S2215-0366(19)30048-3
CrossRef Full Text | Google Scholar
18. OEDT Observatorul European de Monitorizare a Drogurilor și Toxicomaniei. 2018 Utilizarea medicală a canabisului și a canabinoizilor: Întrebări și răspunsuri pentru elaborarea politicilor. Luxemburg: Oficiul pentru Publicații al Uniunii Europene (2018). Disponibil online la adresa: http://www.emcdda.europa.eu/system/files/publications/10171/20185584_TD0618186ENN_PDF.pdf (accesat la 6 ianuarie 2020).
Google Scholar
19. Bonnet U. Evaluarea riscului de dependență al propofolului. Fortschr Neurol Psychiatry. (2011) 79:442-52. doi: 10.1055/s-0031-1273411
CrossRef Full Text | Google Scholar
20. Beau-Salinas F, Jonville-Béra AP, Cissoko H, Bensouda-Grimaldi L, Autret-Leca E. Dependența de droguri asociată cu triptanii și derivații de ergot: un studiu de caz / non-caz. Eur J Clin Pharmacol. (2010) 66:413-7. doi: 10.1007/s00228-009-0769-6
CrossRef Full Text | Google Scholar
21. Gahr M, Freudenmann RW, Connemann BJ, Hiemke C, Schönfeldt-Lecuona C. Responsabilitatea de abuz a flupirtinei revizuită: implicații ale rapoartelor spontane de reacții adverse la medicamente. J Clin Pharmacol. (2013) 53:1328-33. doi: 10.1002/jcph.164
CrossRef Full Text | Google Scholar
22. Evoy KE, Morrison MD, Saklad SR. Abuzul și utilizarea necorespunzătoare a pregabalinei și gabapentinului. Drugs. (2017) 77:403-26. doi: 10.1007/s40265-017-0700-x
CrossRef Full Text | Google Scholar
23. Bonnet U, Scherbaum N. Cât de dependenți sunt gabapentina și pregabalina? O analiză sistematică. Eur Neuropsychopharmacol. (2017) 27:1185-2015. doi: 10.1016/j.euroneuro.2017.08.430
CrossRef Full Text | Google Scholar
24. Bonnet U, Strasser JC, Scherbaum N. Screening for physical and behavioral dependence on non-opioid analgesics in a German elderly hospital population. Addict Behav. (2019) 90:265-71. doi: 10.1016/j.addbeh.2018.11.009
CrossRef Full Text | Google Scholar
25.
25.
. Etcheverrigaray F, Grall-Bronnec M, Blanchet M, Jolliet P, Victorri-Vigneau C. Dependența de ibuprofen: un raport de caz. Farmacopsihiatrie. (2014) 47:115-7. doi: 10.1055/s-0034-1371868
CrossRef Full Text | Google Scholar
26. Godersky ME, Vercammen LK, Ventura AS, Walley AY, Saitz R. Identificarea tulburării de utilizare a medicamentelor antiinflamatoare nesteroidiene: un raport de caz. Addict Behav. (2017) 70:61-4. doi: 10.1016/j.addbeh.2017.02.008
PubMed Abstract | CrossRef Full Text | Google Scholar
27. Cryer B, Barnett MA, Wagner J, Wilcox CM. Utilizarea excesivă și percepțiile greșite ale medicamentelor antiinflamatoare nesteroidiene în Statele Unite. Am J Med Sci. (2016) 352:472-80. doi: 10.1016/j.amjms.2016.08.028
CrossRef Full Text | Google Scholar
28. Wójta-Kempa M, Krzyzanowski DM. Correlates of abusing and misusing over-the-counter pain relievers among adult population of Wrocław (Poland). Adv Clin Exp Med. (2016) 25:349-60. doi: 10.17219/acem/58887
CrossRef Full Text | Google Scholar
29. Hölscher F, Bonnet U, Scherbaum N. Utilizarea unui centru de tratament ambulatoriu pentru abuzul de canabis. Nervenarzt. (2008) 79:571-6. doi: 10.1007/s00115-008-2412-7
CrossRef Full Text | Google Scholar
30.
30.
. Bonnet U, Specka M, Scherbaum N. Frequent non-medical cannabis use: sechele asupra sănătății și eficacitatea tratamentului de dezintoxicare. Dtsch Med Wochenschr. (2016) 141:126-31. doi: 10.1055/s-0041-106313
CrossRef Full Text | Google Scholar
31. Schneider D. Konsumfolgen und Behandlungsbedarf von Cannabis-Intensivkonsumenten/innen im ambulanten setting. Sucht. (2016) 62:23-30. doi: 10.1024/0939-5911/a000405
CrossRef Full Text | Google Scholar
32. Foti F, Marti M, Marti M, Ossato A, Bilel S, Sangiorgi E, Botrè F, et al. Efectele fenotipice ale utilizării cronice și acute a metiopaminei într-un model de șoarece. Int J Legal Med. (2019) 133:811-20. doi: 10.1007/s00414-018-1891-8
CrossRef Full Text | Google Scholar
33. Corkery JM, Schifano F, Martinotti G. How deaths can help clinicians and policy-makers understand the risks of novel psychoactive substances. Br J Clin Pharmacol. (2020) 86:482-98. doi: 10.1111/bcp.14183
CrossRef Full Text | Google Scholar
34. Chi T, Gold JA. O trecere în revistă a potențialului terapeutic emergent al medicamentelor psihedelice în tratamentul bolilor psihiatrice. J Neurol Sci. (2020) 411:116715. doi: 10.1016/j.jns.2020.116715
CrossRef Full Text | Google Scholar
35. Häuser W, Schug S, Schug S, Furlan AD. The opioid epidemic and national guidelines for opioid therapy for chronic noncancer pain: a perspective from different continents. Pain Rep. (2017) 2:e599. doi: 10.1097/PR9.0000000000000599
CrossRef Full Text | Google Scholar
36. Kraus L, Seitz NN, Schulte B, Cremer-Schaeffer P, Braun B, Verthein U, et al. Estimarea numărului de persoane cu dependență de opioide în Germania. Dtsch Arztebl Int. (2019) 116:137-43. doi: 10.3238/arztebl.2019.0137
CrossRef Full Text | Google Scholar
37. Rosner B, Neicun J, Yang JC, Roman-Urrestarazu A. Modele de prescriere a opioidelor în Germania și epidemia globală de opioide: revizuire sistematică a dovezilor disponibile. PLoS ONE. (2019) 14: e0221153. doi: 10.1371/journal.pone.0221153
CrossRef Full Text | Google Scholar
38. Meyer A, LeClair C, McDonald JV. Prescrierea opioidelor pe bază de prescripție medicală în Europa de Vest și în Statele Unite. R I Med J. (2020) 103:45-8.
Google Scholar
39. Van Amsterdam J, Phillips L, Henderson G, Bell J, Bowden-Jones O, Hammersley R, et al. Ranking the harm of non-medically used prescription opioids in the UK. Regul Toxicol Pharmacol. (2015) 73:999-1004. doi: 10.1016/j.yrtph.2015.09.014
CrossRef Full Text | Google Scholar
40. Bodnar RJ, Kest B. Diferențele de sex în analgezia opioidă, hiperalgezia, toleranța și retragerea: mecanismele centrale de acțiune și rolurile hormonilor gonadali. Horm Behav. (2010) 58:72-81. doi: 10.1016/j.yhbeh.2009.09.012
CrossRef Full Text | Google Scholar
41. Di Nicola M, Ferri VR, Moccia L, Panaccione I, Strangio AM, Tedeschi D, et al. Diferențe de gen și caracteristici psihopatologice asociate cu comportamente de dependență la adolescenți. Front Psychiatry. (2017) 8:256. doi: 10.3389/fpsyt.2017.00256
PubMed Abstract | Full CrossRef Text | Google Scholar
42. Phillips LD, Banae Costa CA. Stabilirea transparentă a priorităților, bugetarea și alocarea resurselor cu ajutorul analizei decizionale multicriteriale și al conferinței decizionale. Ann Operat Res. (2007) 154:51-68. doi: 10.1007/s10479-007-0183-3
CrossRef Full Text | Google Scholar
43. Rolles S, Measham F. Questioning the method and utility of ranking drug harmms in drug policy. Int J Drug Policy. (2011) 22:243-6. doi: 10.1016/j.drugpo.2011.04.004
CrossRef Full Text | Google Scholar
44. Mt-Isa S, Hallgreen CE, Wang N, Callréus T, Genov G, Hirsch I, Hobbiger SF, et al. Balancing benefit and risk of medicines: a systematic review and classification of available methodologies. Pharmacoepidemiol Drug Saf . (2014) 23:667-78. doi: 10.1002/pds.3636
PubMed Abstract | Full Text | Google Scholar
45. Martinotti G, de Risio L, Vannini C, Schifano F, Pettorruso M, Di Giannantonio M. Substance related exogenous psychosis: a post-modern syndrome. CNS Spectr. (2020) 1-8. doi: 10.1017/S1092852920001479
CrossRef Full Text | Google Scholar
.