Autores: Ryan J. Diel, MD; Zachary Mortensen, MD; James Folk, MD; A. Tim Johnson, MD
>
Posted April 14, 2020
- Apresentação Inicial
- Chief Complaint
- História da Doença Presente
- História ocular anterior
- História médica anterior
- História cirúrgica anterior
- Medicamentos
- Algias
- História da família
- História Social
- Revisão de Sistemas
- EXAMINAÇÃOOCULAR
- Acuidade Visual com Correcção (Snellen)
- Motilidade/Alinhamento circular
- Pressão intra-ocular (por Tonopen)
- Pupilas
- Campos visuais de confronto (dedos de contagem)
- Externo
- Exame de lâmpada acesa
- Exame do fundo dilatado (DFE)
- Diagnóstico diferencial
- Testes adicionais
- Ultra-sonografia duplex da carótida vascular
- Fundus Photography
- Teste de campo visual de Humphrey
- Optical Coherence Tomography (OCT)
- Diagnóstico
- CURSO CLÍNICO
- DISCUSSÃO
- Introdução
- Epidemiologia/Etiologia
- Patofisiologia
- Sinais/Sintomas
- Tratamento/Gestão
- Uma abordagem baseada em sistemas de gestão
- Prognóstico
- EPIDEMIOLOGIA/ETIOLOGIA
- SIGNS
- SYMPTOMS
- TRATAMENTO/GERENCIAMENTO
- Formato de citação aguda
Apresentação Inicial
Chief Complaint
Visão turva do olho direito com constrição do campo visual
>
História da Doença Presente
>
Uma mulher de 61 anos de idade apresentada para avaliação da visão turva do olho direito de início súbito, com perda completa do campo visual inferior direito associada. A paciente afirmou que a perda súbita da visão ocorreu enquanto tomava banho. Ela não se lembrava de nenhum evento anterior que levasse à perda aguda da visão ou a qualquer evento similar no passado. Ela negou dificuldade em andar ou ficar de pé; no entanto, seu marido declarou que ela parecia estar instável enquanto caminhava. Ela negou dores de cabeça, dores no pescoço, fraqueza, ou dormência. Inicialmente ela se apresentou no seu pronto-socorro local onde foi avaliada pela primeira vez pela neurologia e trabalhada emergencialmente para um possível derrame. O angiograma de TC da cabeça e do cérebro revelou achados referentes a uma obstrução da artéria vertebral direita e ela foi transferida para a Universidade de Hospitais e Clínicas de Iowa (UIHC) para avaliação posterior. Ao chegar à UIHC, a paciente foi submetida a uma RM da cabeça e pescoço com e sem contraste, que demonstrou 70% de estenose da carótida interna direita e menos de 50% de estenose da carótida interna esquerda. Dada a presença de hemianopia inferior direita relatada com estenose carotídea significativa, foi solicitada avaliação oftalmológica.
História ocular anterior
- Hipermopia
- Presbiopia
História médica anterior
- Ataque isquémico transitório
- Carcinoma espinocelular da garganta
- Diabetes mellitus tipo 2
- Migraine dores de cabeça
- Ansiedade/depressão
- Snoring mas nenhum diagnóstico de apneia obstrutiva do sono
História cirúrgica anterior
- Tomielite esquerda
- Radiações de feixe externo da garganta
- Várias cirurgias de pescoço/espinha incluindo uma C5-C6 fusão trêslaminectomia em camadas
- Caesariana
- Apendectomia
- Cholecistectomia
Medicamentos
- Lágrimas artificiais
- Alprazolam
- Buspirone
- Cetirizine
- Furosemide
- Metformin
- Omeprazol
- Spironolactone
- Sumatriptan
- Tramadol
Algias
- Fármacos de Sulfa (colmeias)
- Trazadona (colmeias)
História da família
- Mãe – glaucoma
- Pai – cego num olho, causa desconhecida
História Social
- Formador 2 maços de cigarros/dia fumador x 35 anos, deixou de fumar há 12 anos
- Formador uso pesado de álcool; não mais bebidas
Revisão de Sistemas
- Negativo, a menos que de outra forma observado na história da doença atual ou acima.
EXAMINAÇÃOOCULAR
Acuidade Visual com Correcção (Snellen)
- Ponto direito (DO): 20/20-2
- Ponto esquerdo (SO): 20/20-1
>
Motilidade/Alinhamento circular
- Versões completas nos dois olhos (OU)
Pressão intra-ocular (por Tonopen)
- OD: 20 mmHg
- OS: 20 mmHg
Pupilas
- OD: 3 mm no escuro, 2.5 mm na luz, 0.3 unidade de log defeito pupilar relativo aferente (RAPD)
- OS: 3 mm no escuro, 2 mm no claro, sem RAPD
Campos visuais de confronto (dedos de contagem)
- OD: Défice nasal inferior próximo da linha média horizontal
- OS: normal
Externo
- OU: Normal
Exame de lâmpada acesa
- Tapa/lava: Normal OU
- Conjuntiva/clera: Clara e silenciosa OU
- Cornea: Limpo OU
- Câmara Anterior: Profunda e silenciosa OU
- Iris: Arquitectura normal OU
- Lente: Traço nuclear e catarata cortical OU
Exame do fundo dilatado (DFE)
- Vitreous: OU normal
- Disco:
- OD: Embolo visível no nervo alojado dentro de um ramo da arcada superior
- OS: Normal
- Cup-to-disc: 0.65 OU
- Mácula: Normal OU
- Embarcações:
- OD: Atenuação da artéria retiniana de ramo superior com embolia presente no local do ramo
- OS: Normal
- Periferia: Edema de retina em um padrão arcade superior
Diagnóstico diferencial
- Oclusão da artéria retiniana (BRAO)
- Oclusão da artéria retina central (CRAO)
- Neuropatia óptica isquêmica anterior arteritica (AAION)
- Não-neuropatia isquêmica anterior arteritica (NAION)
- Necrose aguda da retina
Testes adicionais
>
Ultra-sonografia duplex da carótida vascular
- Calcificação das artérias carótidas interna e externa direita e esquerda. Artérias carótidas internas direita e esquerda 1-49% estenose, artérias carótidas externas direita e esquerda <50% estenose
Fundus Photography
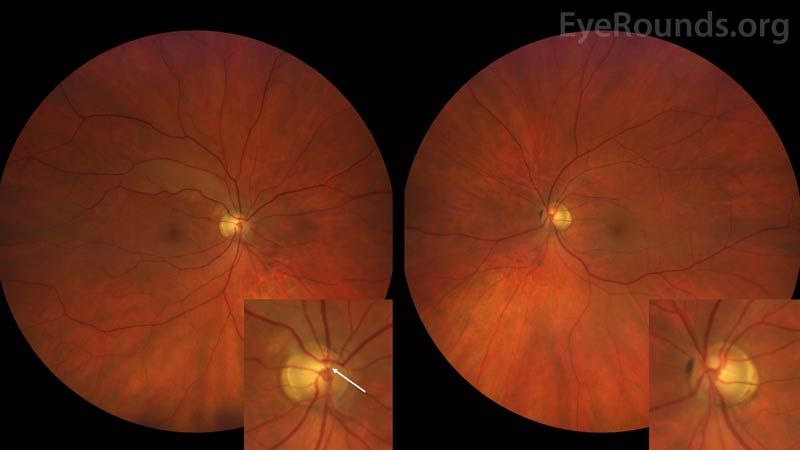
Figure 1: A fotografia a cores do fundo do olho direito (painel esquerdo) demonstra uma grande razão cup-to-disc de 0,6 com atrofia peripapilar associada e uma placa Hollenhorst alojada dentro de um ponto de ramificação da arcada superior. O branqueamento da retina difusa pode ser visto estendendo-se ao longo da arcada superior. A placa de Hollenhorst é mais apreciada no interior. A fotografia a cores do fundo do olho esquerdo (imagem do lado direito) demonstra uma relação simétrica de 0,6 entre a taça e o disco e uma atrofia peripapilar. Nenhuma embolia do olho esquerdo é identificada.
Teste de campo visual de Humphrey
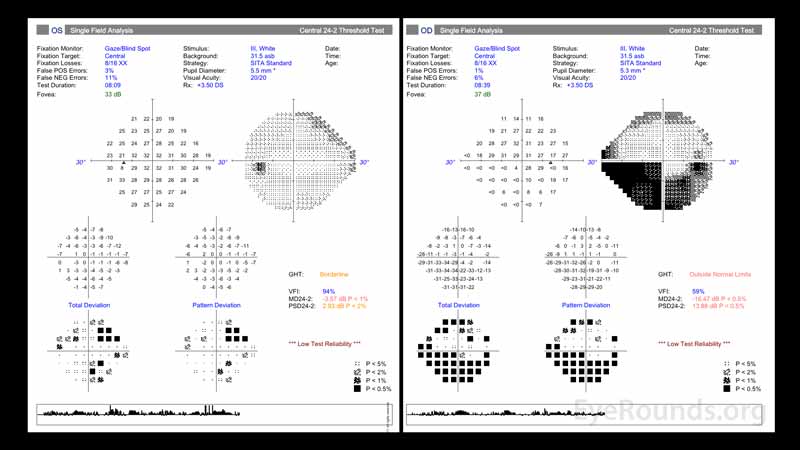
Figure 2: O teste de campo visual em ambos os olhos demonstrou baixa confiabilidade no teste. O campo visual do olho direito (painel direito) demonstra um defeito inferior que se estende em um padrão arcuate originário do disco óptico. O defeito é maior nasalmente e respeita o meridiano horizontal. O olho esquerdo (painel esquerdo) demonstra alterações não específicas.
Optical Coherence Tomography (OCT)
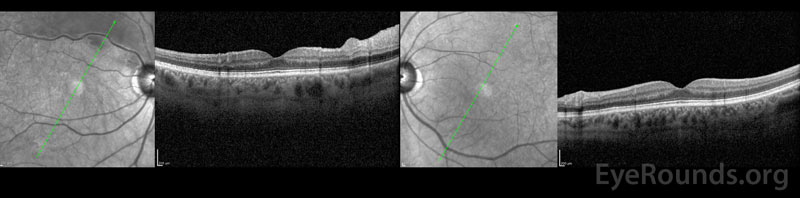
Figure 3: OCT do olho direito (painel esquerdo) é significativo para espessamento interno difuso da retina que se estende ao longo da arcada superior. Caso contrário, a mácula é normal. A OCT do olho esquerdo (painel direito) é normal.
Diagnóstico
Oclusão da artéria retiniana do olho direito
CURSO CLÍNICO
Não foi iniciada intervenção oftalmológica aguda porque o início dos sintomas ocorreu >18 horas antes da avaliação. O paciente foi iniciado com aspirina 81mg, clopidogrel e terapia com atorvastatina para a prevenção secundária de acidente vascular cerebral. Embora o clopidogrel tenha sido recomendado, o paciente se mostrou preocupado com o risco de sangramento associado à dupla terapia antiplaquetária e só foi intermitentemente complacente antes de finalmente se auto-descontinuar. Ela foi avaliada pela neurologia intervencionista que recomendou que a paciente fosse agendada para uma angioplastia assistida por stent.
DISCUSSÃO
Introdução
Oclusão da artéria retina ocorre quando uma artéria na retina é bloqueada, mais comumente devido a êmbolos. A oclusão da artéria retiniana central (CRAO), de um ramo da artéria retiniana central (BRAO), ou da artéria cilioretiniana (CLRAO) pode ocorrer. O tecido neural sensível da retina é altamente dependente de fluxo sanguíneo adequado; portanto, a oclusão de uma dessas artérias pode ter efeitos visuais profundos resultando em perda de campo visual transitória ou permanente .
Epidemiologia/Etiologia
CRAO e BRAO são entidades raras. A incidência de CRAO está entre 1-2 pessoas por 100.000 por ano, enquanto a incidência de BRAO está mais próxima de 5 por 100.000 pessoas por ano. A oclusão da artéria retina pode ocorrer em pacientes de todas as idades, mas é mais comum em adultos idosos. Algumas causas, como a trombofilia, são mais frequentemente vistas em adultos mais jovens .
Os fatores de risco para BRAOs embólicos são semelhantes aos fatores de risco para doenças cardiovasculares. Diabetes mellitus, hiperlipidemia, hipertensão arterial, doença arterial coronária, tabagismo, história de acidentes vasculares cerebrais e história familiar de doença vascular, todos representam risco significativo no desenvolvimento de CRAO e/ou BRAO. Fatores de risco menos comuns incluem: doença falciforme, doenças mieloproliferativas, síndrome dos anticorpos antifosfolípidos, estados hipercoaguláveis, uso de drogas intravenosas e uso de contraceptivos orais .
Patofisiologia
A artéria retiniana central e/ou a artéria cilioretina (presente em 20-25% dos olhos) suprem a retina. A artéria carótida interna dá origem à artéria retiniana central, que se ramifica na cabeça do nervo óptico para os arcos superior e inferior, enquanto que a artéria cilioretina tem origem na artéria ciliar posterior.
BRAO resulta em diminuição da perfusão da retina, resultando em isquemia da retina, o que leva à necrose das camadas internas da retina e consequente perda de visão . A gravidade dos danos da retina está associada ao tempo decorrido de oclusão e à área da retina afectada. Estudos com primatas mostraram que os danos irreversíveis ocorrem após 4 horas, mas podem ocorrer em apenas 90 minutos .
As placas da artéria carótida são a fonte mais comum de êmbolos. Tais placas são derivadas do colesterol (placas Hollenhorst). As embolias plaquetárias e as embolias cardiogênicas calcificadas também são fontes comuns. Entidades mais raras como os embolias gordurosos, embolias sépticas originadas por válvulas cardíacas doentes e embolias ateroscleróticas desalojadas durante procedimentos vasculares também podem causar BRAO .
BRAO pode estar associado a outras condições que afetam as artérias carótidas, oftálmicas ou retinianas. Algumas dessas entidades incluem: Doença de Crohn, doença de Lyme, retinite multifocal, doença de Meniere, enxaqueca, loops pré-papilares, síndrome de Susac, toxoplasma corioretinite, doença falciforme, arterite de Takayasu, doença de Whipple, e outras. Também pode ser causada por estados de hipoperfusão relativa, seja por aumento da pressão intra-ocular ou diminuição da perfusão durante um evento vasospático. É importante notar que enquanto a GCA pode causar CRAO e/ou CLRAO (oclusão da artéria cilioretina), a GCA não pode causar BRAO, uma vez que a GCA afeta vasos maiores. Estas “artérias retinais ramificadas” são arteríolas tecnicamente menores.
Sinais/Sintomas
Patientes comumente presentes com perda súbita da visão monocular sem dor. O grau de perda de visão depende do vaso implicado. BRAO normalmente resulta em perda visual muito menos severa do que CRAO e geralmente é restrita a uma seção do campo visual. Em mais da metade dos casos de BRAO, a acuidade visual não é drasticamente prejudicada. Setenta e quatro por cento dos pacientes com BRAO permanente e noventa e quatro por cento dos pacientes com BRAO transitório estão presentes com visão 20/40 ou melhor. Em contraste, setenta e quatro por cento dos pacientes com CRAO presentes com visão pior que a FC .
O exame fondooscópico do olho afetado pode demonstrar agudamente manchas de algodão. Dentro de horas a dias, aparecerá a opacificação da retina (clareamento) ao longo da secção da artéria bloqueada. Muitas vezes uma embolia no local da oclusão é visualizada durante o exame fundoscópico. É importante também avaliar o olho contralateral para evidências de doença em pequenos vasos, e sondar os pacientes para histórico adicional se a ACG estiver no diferencial.
Tratamento/Gestão
Existem apenas evidências limitadas quanto à eficácia do tratamento imediato da oclusão da artéria retiniana embólica. Alguns métodos incluem: massagem ocular, Nd:YAG laser, medicamentos para diminuição da PIO, hiperventilação e oxigênio hiperbárico; entretanto, nenhum tem forte evidência de melhorar os resultados visuais. A terapia trombolítica tem sido investigada, mas é controversa. Mais importante ainda, a doença carotídea sintomática pode ser tratada com terapia médica ou endarterectomia em pacientes com mais de 70% de oclusão da artéria carótida. As terapias secundárias de prevenção são importantes para AVC ou AIT, tais como terapia antiplaquetária, terapia com estatinas, ou profilaxia tromboembólica.
Complicações tanto de CRAO como de BRAO incluem neovascularização. Em uma revisão retrospectiva de 286 olhos (83 CRAOs e 203 BRAOs), 14,5% dos olhos CRAO desenvolveram neovascularização. Destes, a neovascularização da íris predomina com glaucoma neovascular desenvolvido em 83% dos olhos. Em contraste, a neovascularização da íris ocorreu em <1% dos olhos BRAO. O fator de crescimento intra-vascular endotelial (anti-VEGF) e a fotocoagulação panretinal estão reservados para complicações neovasculares .
Uma abordagem baseada em sistemas de gestão
De acordo com os Centros de Controle e Prevenção de Doenças, o AVC é a principal causa de incapacidade grave a longo prazo e a quinta principal causa de morte nos Estados Unidos. Enquanto a maioria dos profissionais de saúde são treinados para reconhecer os sinais e sintomas de um acidente vascular cerebral, poucos podem reconhecer um CRAO ou BRAO, que são considerados equivalentes a acidentes vasculares cerebrais, como uma indicação para um rápido trabalho de AVC em um centro de AVC certificado. Apesar de a National Stroke Association, American Heart Association e American Academy of Ophthalmology recomendarem o encaminhamento desses pacientes, apenas 18-35% dos oftalmologistas relatam encaminhamento de pacientes que apresentam oclusão aguda da artéria retiniana embólica.
É importante reconhecer que pacientes sintomáticos podem nem sempre se apresentar a um consultório oftalmológico; portanto, todos os prestadores de cuidados primários (particularmente médicos de emergência e estagiários) devem estar cientes dos padrões de prática preferenciais estabelecidos pela Academia Americana de Oftalmologia no tratamento das oclusões agudas sintomáticas da retina e artérias oftalmológicas. Os médicos e estagiários dos serviços de emergência também devem estar familiarizados com estas diretrizes caso não haja um centro de tratamento de AVC disponível para encaminhamento imediato. Um rápido guia de recursos para encontrar o centro de acidentes vasculares cerebrais mais próximo é: https://www.npr.org/2009/12/11/121051484/find-a-certified-u-s-stroke-center-near-you.
Um trabalho típico de AVC pode incluir: RMC da cabeça e pescoço, avaliação das artérias carótidas através de ultra-som Doppler ou CTA, ECG, ecocardiograma e monitorização da tensão arterial e cardíaca . Em pacientes com 50 anos ou menos, o trabalho também pode incluir estudos especializados de coagulação (por exemplo, proteína C&S, fator V Leiden, anticardiolipina e anticoagulante lúpico). Vasculites, mieloproliferativa, ou doença falciforme também devem ser consideradas .
Além da avaliação acima, os oftalmologistas também têm um papel de apoio na prevenção primária. Os oftalmologistas devem trabalhar em conjunto com o médico de atendimento primário do paciente para assegurar que todos os fatores de risco modificáveis como: hipertensão, doença aterosclerótica, doença arterial coronariana, diabetes e tabagismo estejam sendo tratados adequadamente.
Prognóstico
Quinze a vinte e cinco por cento dos pacientes com isquemia retiniana aguda também têm evidência de acidente vascular cerebral e/ou têm um risco significativo de acidente vascular cerebral, mesmo que apresentem sem outros déficits neurológicos focais. Oitenta por cento dos pacientes com CRAO sofrem acuidades visuais 20/400 ou piores, enquanto mais de 90% dos pacientes com BRAO verão melhor que 20/40. A melhora geralmente ocorre dentro de semanas.
EPIDEMIOLOGIA/ETIOLOGIA
|
SIGNS
|
SYMPTOMS
|
TRATAMENTO/GERENCIAMENTO
|
- Hayreh SS. Transtornos oclusivos vasculares oculares: história natural de resultado visual. Prog Retin Eye Res 2014;41:1-25. https://PubMed.gov/24769221. DOI: 10.1016/j.preteyeres.2014.04.001
- Chang YS, Ho CH, Chu CC, Wang JJ, Tseng SH, Jan RL. Risco de oclusão da artéria retiniana em pacientes com diabetes mellitus: Um estudo de coorte retrospectivo em grande escala. PLoS One 2018;13(8):e0201627. https://PubMed.gov/30091989. DOI: 10.1371/journal.pone.0201627
- Leavitt JA, Larson TA, Hodge DO, Gullerud RE. A incidência da oclusão da artéria retiniana central no Condado de Olmsted, Minnesota. Am J Ophthalmol 2011;152(5):820-823.e822. https://PubMed.gov/21794842. DOI: 10.1016/j.ajo.2011.05.005
- Hayreh SS. Distúrbios oclusivos arteriais agudos da retina. Prog Retin Eye Res 2011;30(5):359-394. https://PubMed.gov/21620994. DOI: 10.1016/j.preteyeres.2011.05.001
- Varma DD, Cugati S, Lee AW, Chen CS. Uma revisão da oclusão da artéria retiniana central: apresentação clínica e manejo. Eye (Lond) 2013;27(6):688-697. https://PubMed.gov/23470793. DOI: 10.1038/eye.2013.25
- Goldenberg-Cohen N, Dadon S, Avraham BC, Kramer M, Hasanreisoglu M, Eldar I, Weinberger D, Bahar I. Alterações moleculares e histológicas após oclusão da artéria retiniana central em modelo de camundongo. Exp Eye Res 2008;87(4):327-333. https://PubMed.gov/18639547. DOI: 10.1016/j.exerc.2008.06.014
- Hayreh SS, Zimmerman MB, Kimura A, Sanon A. Oclusão da artéria retiniana central. Tempo de sobrevida da retina. Exp Eye Res 2004;78(3):723-736. https://PubMed.gov/15106952. DOI: 10.1016/s0014-4835(03)00214-8
- Hayreh SS, Podhajsky PA, Zimmerman MB. Oclusão da artéria retiniana do ramo: história natural do resultado visual. Ophthalmology 2009;116(6):1188-1194.e1181-1184. https://PubMed.gov/19376586. DOI: 10.1016/j.ophtha.2009.01.015
- Yuzurihara D, Iijima H. Resultado visual na oclusão da retina central e do ramo da artéria retiniana. Jpn J Ophthalmol 2004;48(5):490-492. https://PubMed.gov/15486774. DOI: 10.1007/s10384-004-0102-y
- Ros MA, Magargal LE, Uram M. Obstrução da retina de ramo: uma revisão de 201 olhos. Ann Ophthalmol 1989;21(3):103-107. https://PubMed.gov/2735694
- Dattilo M, Newman NJ, Biousse V. Isquemia arterial aguda da retina. Ann Eye Sci 2018;3. https://PubMed.gov/30198015. DOI: 10.21037/aes.2018.05.04
- Olsen TW, Pulido JS, Folk JC, Hyman L, Flaxel CJ, Adelman RA. Retinal and Ophthalmic Artery Occlusions Preferred Practice Pattern(R). Ophthalmology 2017;124(2):P120-p143. https://PubMed.gov/27742458. DOI: 10.1016/j.ophtha.2016.09.024
- Mason JO, 3rd, Patel SA, Feist RM, Albert MA, Jr., Huisingh C, McGwin G, Jr., Thomley ML. Neovascularização ocular em olhos com oclusão da artéria retiniana central ou oclusão de um ramo da artéria retiniana. Clin Ophthalmol 2015;9:995-1000. https://PubMed.gov/26089631. DOI: 10.2147/opth.S82796
Formato de citação aguda
Diel RJ, Mortensen Z, Folk JC, Johnson AT. Oclusão da Retina do Ramo Sintomático: Um Sinal de AVC Sub-Reconhecido. EyeRounds.org. Posted April 14, 2020; Disponível de https://EyeRounds.org/cases/293-symptomatic-BRAO.htm